脈率和血氧飽和度監測在胸膜活檢中的應用
王永斌,劉萍,陶凌
胸腔積液是臨床上較為常見的內科疾病,胸膜腔內大量液體積聚,壓迫肺組織使患者出現胸悶胸痛、呼吸困難等癥狀,其病因多種多樣,感染、腫瘤、自身免疫系統疾病、物理和化學性創傷等都可引起[1]。經皮胸膜活檢因其簡單易行、價格低廉,是臨床應用較多的檢查手段,其在滲出性胸腔積液的診斷中有著重要作用,尤其是在結核病發病率較高的地區。由于結核性胸膜炎時,胸膜炎癥反應往往是彌漫性的,因而胸膜活檢陽性率較高[2]。而結核病是摩洛哥常見傳染病之一,且發展中國家結核病患者合并胸腔積液比例高達31%[1]。由于當地醫療條件有限,經皮胸膜活檢術是胸腔積液患者的常規檢查項目。本文選取13例大、中量胸腔積液患者為研究對象。觀察在麻醉下及無麻醉下穿刺過程中患者的脈搏及血氧飽和度的變化,以及與胸膜反應的關系。探討血氧飽和度及脈搏監測在胸膜活檢中的臨床應用價值。
1 資料與方法
1.1 臨床資料 選擇摩洛哥沙萬省穆罕默德五世醫院2017年7月~2018年1月收治的13例大、中量胸腔積液患者作為研究對象,13例患者中,男8例,女5例。老年患者2例,中青年10例,少年1例,平均年齡47.77歲,病程4~90 d。其中單側胸腔積液12例,雙側胸腔積液1例;大量胸腔積液8例,中量胸腔積液5例(胸腔積液上緣在第4前肋和第2肋之間為中等量積液,第2肋以上為大量胸腔積液[1])。結核性胸腔積液10例,惡性胸腔積液1例。13例患者中合并心律失常者10例;竇性心動過速9例,快速房顫1例。共行2%利多卡因局部浸潤麻醉下胸膜活檢15例次,無麻醉下胸腔穿刺引流24例次。
1.2 方法 術前少量飲食,避免空腹操作。向患者說明胸腔穿刺及胸膜活檢原因及可能出現的不良反應。所有患者先無麻醉下診斷性胸腔穿刺術經化驗提示為滲出液后,再行局麻下胸膜活檢術以及后續無麻醉下胸腔穿刺引流術。術中使PC-66B手掌式脈搏血氧飽和度儀監護,根據超聲定位選擇穿刺部位或根據胸片取肩胛下線7~9肋間或腋后線6~8肋間為穿刺點,患者取坐位。常規皮膚消毒、鋪巾,胸膜活檢時在穿刺點下一肋骨上緣進針處,局部用2%利多卡因(200~300 mg)浸潤麻醉,均回抽無血液再推注利多卡因。穿刺處皮膚作1 cm切口,用Abrams活檢針穿刺。穿刺突破有落空感時即提示已進入胸腔。拔出針芯,鏈接針筒抽液見胸水后迅速將切割針插入套管針內,插入至切割針頭端距離套管針切割凹槽約0.5 cm處固定,然后將套管針與胸壁形成30度角,套管針斜面朝向胸膜組織一側,外拉裝有切割針的套管針,當套管針上切割凹槽鉤住胸膜組織時,用力向套管針內壓下切割針,使胸膜組織被切割到套管針針尖內前端然后將套管針、切割針一并輕微旋轉以切斷胸膜組織,退出切割針到初始位置。重復上述操作,分別在3、6、9點3個方向取活檢,最后將兩針一起緩慢退出胸壁,無菌紗布按壓穿刺點局部約2 min后消毒,再用無菌紗布敷蓋膠布固定。在胸腔穿刺時,按摩洛哥操作習慣,不進行局部麻醉,選用10 ml針筒或14號淺靜脈留置針進針抽出液體后外接14Fr引流管接負壓吸引器。吸引器負壓統一定為10 cmH2O壓力。記錄操作過程中患者有無不良反應,如出血、胸痛、咳嗽、氣促、心悸、出冷汗等,并記錄患者脈搏和血氧飽和度的改變,出現嚴重不良反應或患者不能耐受即停止操作。
1.3 統計學方法 將上述指標選用SPSS 22.0軟件進行統計學分析。計數資料用例數(n)表示,計數資料組間率(%)的比較采用χ2檢驗,計量資料采用“x±s”表示,組間比較采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 胸膜反應發生率 在13例胸腔積液患者進行的15例次胸膜活檢過程中,出現面色蒼白,出冷汗,眩暈或暈厥等胸膜反應癥狀合并脈率及血氧飽和度變化7例次,發生率46.7%。5例次癥狀嚴重導致操作中斷,2例次癥狀較輕未影響操作。患者在無麻醉下的24例次胸腔穿刺引流中2次出現疼痛加劇及脈率增快、血氧飽和度變化,2次出現脈率減慢頭暈不適,其中1次在抽液350 ml后脈率下降幅度達26次/分,心悸眩暈加重,停止操作,臥床休息或緩解,見表1、2。
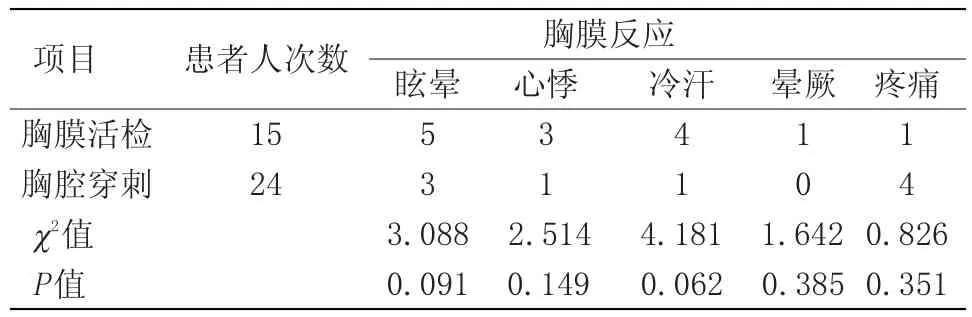
表1 局麻與非局麻下穿刺胸膜反應的發生率Table 1 Incidence of puncture in local anesthesia and non-local anesthesia
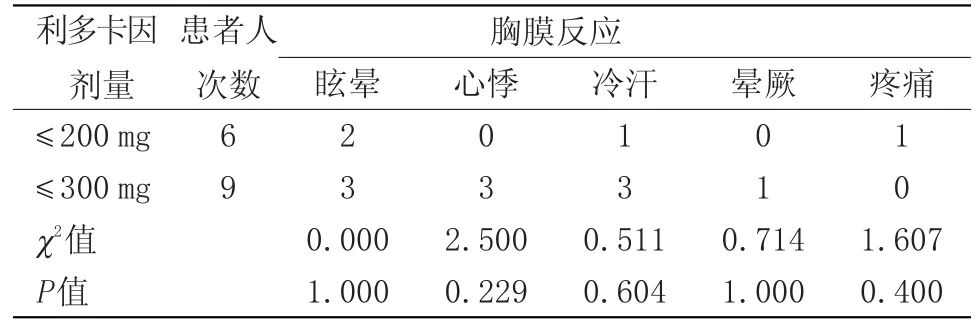
表2 不同劑量下胸膜活檢時胸膜反應發生率Table 2 The incidence of pleural reaction during pleural biopsy at different doses
2.2 患者治療前后血氧飽和度變化 2%利多卡因局麻后的患者和無局麻的患者治療前后血氧飽和度均有所下降,但差異無統計學意義,見表3。
2.3 治療前后患者脈率變化 麻醉后胸膜活檢組脈率減慢多見,而無麻醉下胸腔穿刺組脈率明顯增快,見表4。
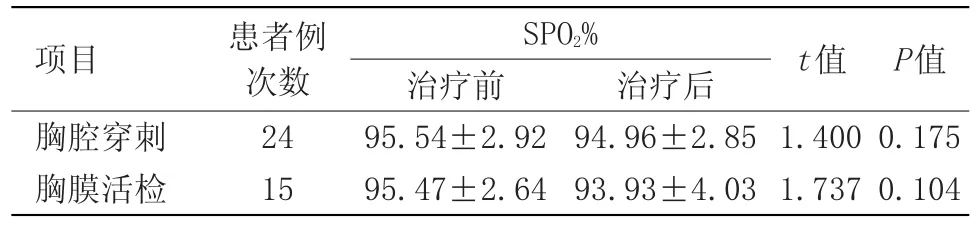
表3 患者治療前后SPO2的變化(x±s)Table 3 Changes in SPO2before and after treatment of patients(x±s)

表4 患者治療前后脈率變化(x±s)Table 4 Pulse rate changes before and after treatment(x±s)
2.4 不同脈率波動幅度下的臨床癥狀 脈率波動>20次/分時患者不適癥狀明顯,需停止操作,見表5。
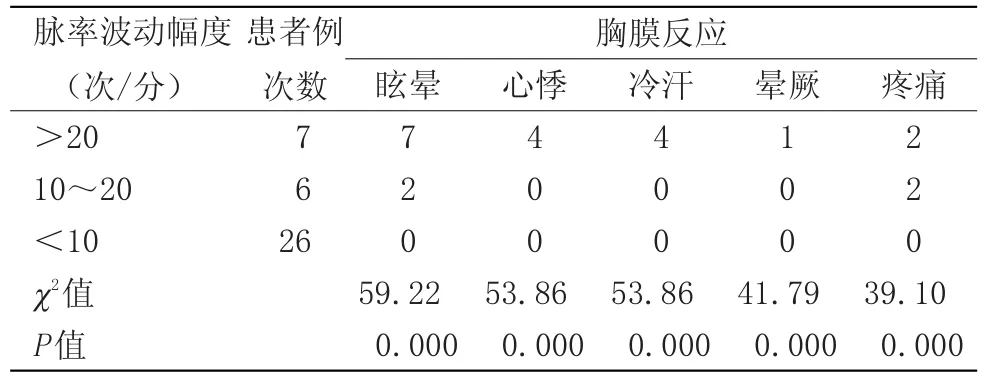
表5 脈率波動幅度對胸膜反應的影響Table 5 Effect of pulse rate fluctuation on pleural reaction
3 討論
胸膜反應是指因診斷或治療胸膜疾病行胸膜腔穿刺的過程中,患者出現的連續咳嗽、頭暈、胸悶、面色蒼白、出汗、甚至昏厥等一系列反應。其成因復雜,主要是由胸膜受刺激引起迷走神經反射亢進所致。利多卡因是中效酰胺類麻醉藥品,作為局部表面浸潤麻醉藥,對中樞神經系統有興奮和抑制雙相作用,其脂溶性、蛋白結合率很高,穿透細胞的能力很強,因而具有麻醉起效快、作用時效長的特點,對組織無明顯刺激性等特點。利多卡因還有延長心肌有效不應期及相對不應期的作用,在臨床上還用于治療心律失常。利多卡因在臨床應用廣泛,不抑制心肌收縮力,治療劑量下血壓不降低,不良反應和毒性反應很少發生[3]。在胸腔穿刺及胸膜活檢時大量使用。初到沙溫省穆罕默德五世醫院工作時,發現當地的診療常規與國內不同。其胸膜活檢比例高,麻醉時利多卡因用量大(200~300 mg);而胸腔穿刺時往往不使用麻醉藥物,患者疼痛明顯,但胸膜反應發生率并不高。同時發現患者的局部疼痛和抽液量對脈率和血氧飽和度會產生一定影響,為了更安全的開展工作,故開展此項研究。
本組13例患者中有10例患者合并快速性心律失常,占77%。其比例較高的原因:①當地系山區,交通不便;②患者家庭經濟條件不佳,輕易不上醫院,故來院就診患者病情一般較重;③大量胸腔積液對肺壓迫較大,限制肺的擴張,導致呼吸功能下降,為了維持機體功能,心功能代償性增加,導致心率加快,心排量增加,血壓升高[4]。④穆罕默德五世醫院是當地醫療中心,下級醫院將中、大量胸腔積液患者轉至此院治療。
研究發現,15例次2%利多卡因局麻下胸膜活檢的患者出現面色蒼白,出冷汗,眩暈或暈厥等胸膜反應癥狀合并脈率及血氧飽和度變化7例次,發生率46.7%。5例次癥狀嚴重導致操作中斷,其中有4例次在注射局麻藥物3~5分鐘內患者脈率從99~110次/分下降至41~87次/分,血氧飽和度從95%~97%下降至89%~92%。1例次局麻藥物起效后,在胸膜活檢取樣時脈率從86次/分突降至58次/分,血氧飽和度從91%降至84%后突發暈厥。上述患者在停止操作,單純平臥或者吸氧休息15~30分鐘后脈率血氧飽和度逐漸恢復正常,安返病房。1例次患者癥狀較輕未影響胸膜活檢的進行,脈率從97次/分降至90次/分。除1例患者因疼痛出現脈率增快外,其余例次患者均表現脈率減慢差異有統計學意義。所有患者均出現血氧飽和度降低但無統計學意義。考慮由于利多卡因局麻后提高痛閾,疼痛減輕,心率減慢,同時利多卡因的對心血管系統影響導致心率減慢的綜合因素的結果。
此13例患者在無麻醉下24例次胸腔穿刺中出現疼痛加劇伴脈率及血氧飽和度改變4次,發生率為16.7%。1例在引流350 ml后出現頭暈冷汗、脈搏由140次/分下降至114次/分,血氧飽和度由98%下降至95%,拔出穿刺針,平臥休息后癥狀逐漸好轉。2例出現胸痛咳嗽脈率從90次/分升至107~112次/分。1例在脈率下降20次/分后出現頭暈不適。8例患者無胸痛等不適癥狀,血氧飽和度無明顯變化而脈率增快,其差異無統計學意義。其中診斷性胸腔穿刺因引流量少操作時間短,脈率幾乎無明顯變化。而引流量大操作時間長者的脈率變化較大,多為脈率增快而血氧飽和度變化幅度不大。可能與不進行局部麻醉,在胸腔積液明顯減少后,患者壁層胸膜痛閾降低。此時疼痛作為應激源可刺激自主神經活動異常,使血中兒茶酚胺增高,導致患者心率加快[5]。
研究發現:無論是否麻醉,在操作過程中,患者脈搏波動在±5次/分,無1例出現胸膜反應,安全性較高;脈搏變化在10~20次/分,患者會出現輕微不適,但大都能耐受、不影響操作可繼續治療。脈搏波動>±20次/分,患者會隨之出現明顯頭暈、冷汗,血氧飽和度下降,上述出現嚴重胸膜反應的患者的脈率波動均超過20次/分,平均38.4次/分,建議停止治療。當血氧飽和度較自身基礎值下降>5%~7%時應引起重視或暫停操作觀察。本研究中麻醉組患者脈率普遍下降,血氧飽和度降低,而胸膜反應時因迷走神經亢進心率減慢,局麻藥也表現為心率減慢,且受用藥劑量及患者體質差異影響。上述患者為應用正常劑量麻醉,但300 mg組的心率減慢及胸膜反應明顯多于200 mg組,2例出現嚴重反應的患者是在劑量減為200 mg利多卡因后,胸膜活檢進行順利未出現反應。而非麻醉組因疼痛脈率多表現為增快。且患者出現臨床癥狀前,脈率、血氧飽和度先出現變化。故應用手掌式脈搏血氧飽和度儀監測胸膜活檢及胸腔穿刺過程中的脈搏和血氧飽和度的變化,不管是否麻醉都能早期發現不良反應,尤其對于個體差異所致的不良反應具有預防作用,有助于提高操作的安全性且有助于觀察麻醉療效。手掌式脈搏血氧飽和度儀應用方便,特別適合體弱、心動過速、年老患者,具體較好的臨床推廣應用價值。
由于本組研究病例數較少,初步所得的數據有待于進一步收集更多的相關資料予以完善。
[1] 陳灝珠,林果為,王吉耀.實用內科學第[M].14版.北京:人民衛生出版社,2013:1815-1820.
[2] 榮艷,王輝,凌敏,等.閉式胸膜活檢加胸膜刷檢在胸腔積液中的診斷價值[J].臨床肺科雜志,2014,19(10):1773-1775.
[3] 施曉瓊,韓小江,朱元奉,等.利多卡因局部麻醉致驚厥一例[J].海軍醫學雜志,2015,36(3):275-276.
[4] 郭志勇,孫興國,劉方,等.心肺運動試驗評估胸腔閉式引流術治療胸腔積液患者整體功能變化的臨床研究[J].中國全科醫學,2016,19(17):2053-2059.
[5] 宗美英,陳美環,侯桂玲.疼痛護理管理模式在創傷骨科病房中的應用效果[J].中國實用護理雜志,2015,31(增刊):68-69.

