MRI聯合CT在脊柱結核診斷與病情評估中的應用價值
陳 潔,張 浩,唐志麒
(南京醫科大學附屬常州第二人民醫院 影像科,江蘇 常州,213003)
脊柱結核是較為常見的一種骨關節疾病,多由結核分枝桿菌侵入骨或關節引起,占骨關節結核的50%,占肺外結核的50%~60%[1-2]。該病多見于青壯年,若得不到及時有效的治療,可導致椎體的嚴重破壞及神經損傷[3],因此臨床早期診斷對于提供有效的治療方案,改善患者預后具有現實的意義。發病部位以腰椎為最多,胸椎次之,頸椎少見,骶尾椎少見[4],多數脊柱結核發病隱匿,早期臨床和影像缺乏特異性,漏診率、誤診率較高[5],影像學檢查對脊柱結核的診斷與治療有重要的臨床意義。X片、CT、MRI在脊柱結核的診斷中各有優勢,但各有缺陷,綜合應用有利于脊柱結核的早期和鑒別診斷[6]。本研究應用CT聯合MRI在脊柱結核診斷及鑒別診斷中的應用價值,現報告如下。
1 資料與方法
1.1 一般資料
選擇本院2012年10月—2016年10月住院的29例經手術或者臨床穿刺病理證實的脊柱結核患者,其中男15例,女14例,年齡28~85歲,平均年齡(46.8±5.7)歲,病程3個月~5年,平均(2.4±0.5)年; 臨床表現為腰背部疼痛26例,雙下肢無力14例,脊柱畸形5例; 其中,伴有脊柱疼痛的有20例,伴有下肢痙攣性疼痛或者麻木者有16例,伴有進行性下肢神經功能障礙者有6例,還有2例患者為嚴重后凸畸形,21例患者出現低熱盜汗等結核中毒癥狀,21例出現結核T細胞抗體陽性,22例出現血沉加快。
1.2 設備及檢查方法
CT檢查采用美國GE公司HD750,64層螺旋CT機,層厚5 mm,間隔5 mm,常規軟組織窗、骨窗重建,并行MPR冠狀、矢狀位重組及VR三維顯示。MRI檢查選用美國GE公司生產的HDe 3.0T超導磁共振成像系統磁共振掃描儀,檢查時采用常規脊柱橫斷位、冠狀位、失狀位Tl加權像(T1WI)和T2加權像(T2WI)掃描。T1加權像選擇的是TR 500~600 ms,設置TE為30 ms; T2 加權像則選擇TR1 500~1 800 ms,設置TE為90 ms,矩陣采用的是128×256。必要時行增強MRI掃描,增強掃描用Gd-DTPA (0.1 mmol/kg)以1.5 mL/s的流率進行靜脈注射,用SE序列T1WI常規掃描。觀察參數主要包括椎體骨質破壞情況、椎間盤受累情況、椎旁膿腫情況、附件受累情況以及硬膜囊和脊髓受壓等表現。
2 結 果
X線片結核篩查符合率陽性12例(41.8%),陰性17例(58.2%); CT結核篩查符合率陽性16例(55.2%),陰性13例(44.8%); MRI結核篩查符合率陽性29例(100%),無陰性病例。X線片評估椎體結核病灶破壞范圍為(29.6±3.2)%,CT評估椎體結核病灶破壞范圍為(51.7±6.2)%,MRI評估椎體結核病灶破壞范圍為(87.9±4.1)%,差異有統計學意義(P<0.05)。對于評估結核病灶的累及范圍,在椎間盤受累、椎旁軟組織腫脹及椎旁膿腫、骨質破壞及附件受損方面,CT與MRI的篩查符合率無顯著差異(P>0.05); 在評估韌帶下播散、硬膜囊受壓方面,MRI顯著優于CT(P<0.05),而在發現死骨、鈣化方面,CT顯著優于MRI(P<0.05)。見表1。
3 討 論
脊柱結核多繼發于肺、腸道、淋巴系統結核,是由于結核桿菌隨著血運播散進入人體骨髓腔所引發的一種非特異性炎癥反應。椎體結核的病灶部位與椎體微循環系統解剖結構有關[7],脊柱結核會引起椎體炎癥、骨質破壞后,可形成骨內小膿腫,并在椎旁和韌帶下形成冷膿腫,并可累及椎間盤,使椎間隙狹窄[8],不及時糾正的話會造成局部骨組織干酪壞死[9]。脊柱結核占據到人體全身骨關節結核的第1位,可以分為邊緣型、中央型、骨膜下型與附件型等類型。臨床表現為脊柱疼痛,脊柱活動受限,并可出現神經壓迫癥狀、結核中毒癥狀等。脊柱結核常常起病隱匿,臨床癥狀缺乏特異性,病程漫長,很容易被忽視,脊柱結核治療不及時可導致椎體嚴重破壞、椎旁膿腫、脊柱畸形和神經功能損害。脊柱結核的早期診斷主要依賴非侵入性的影像學檢查。影像學檢查資料是脊柱結核的診斷依據,是手術治療的重要參考。X線光、CT和MRI是脊柱結核影像學檢查的主要方法,具有各自的優勢和不足,需要根據患者的實際病情來選擇合適的影像學診斷方法。
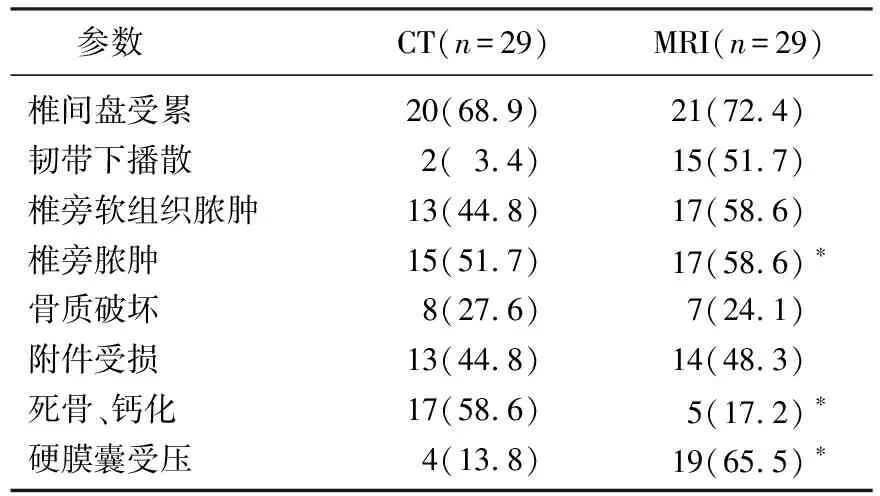
表1 脊柱結核的CT和MRI表現[n(%)]
與CT比較,*P<0.05。
本研究表明,在29例脊柱結核患者中先后行X線光、CT和MRI,影像學分析顯示,CT與MRI均能清晰的顯示骨質破壞、附件受損、椎管狹窄、硬膜囊受壓、椎間盤受累以及椎旁膿腫等。其中在硬膜囊受壓檢查中,CT明顯劣于MRI(P<0.05),在顯示韌帶下播散,MRI檢查顯示韌帶下結核播散有明顯優勢(P<0.05),而CT在發現死骨和鈣化方面優勢顯著(P<0.05)。在脊柱結核影像診斷中,CT和MRI是有效影像學診斷方法,聯合應用CT及MRI影像診斷辦法,能夠有效提升影像學診斷的準確性。
CT檢查具有很高的密度分辨率,能夠清晰的呈現病變位置的具體情況,顯示椎體和附件的病變情況,特別是結核病灶骨質破壞或骨質密度增高,清晰呈現小塊死骨形成、反應性硬化、骨性椎
管狹窄等情況[10],明確冷膿腫的形態范圍。但是CT檢查也存在一定的局限,比如椎間隙和軟組織的病變,很難通過CT檢查清晰地呈現。MRI檢查使用的是多平面、多方位的成像技術,對水以及蛋白含量的細微變化均具有較高的敏感性[11],能早期發現病理上的改變,能夠詳細了解患者椎間隙和軟組織的細微病變情況,能夠清晰的對骨質破壞、骨髓水腫予以呈現,MRI可在病變的早期,通過椎旁膿腫、椎間盤及椎體信號的改變,提高結核性和非結核性病變及結核病變不同階段的診斷,減少對組織病理學及其他侵入性檢查的依賴,在很大程度上彌補了CT檢查存在的不足。MRI同樣也存在著一定的不足,其影像檢查不容易發現骨質鈣化[12]。
脊柱結核影像學診斷的主要依據包括椎體骨質的異常改變、椎間盤受累情況及其周圍軟組織異常情況等。CT能準確顯示骨質破壞、增生硬化,并可顯示病灶內的死骨、鈣化及部分軟組織異常。MRI多平面、多參數成像可觀察椎體的病變范圍,周圍軟組織改變,椎間盤變化及骨髓受累情況。
綜上所述,CT聯合MRI的方法對軟組織和骨性結構顯示清晰,相互結合,相互彌補,對脊柱結核的診斷有極大的幫助,可大大減少脊柱結核的誤診與漏診。
[1] Le Page L,Feydy A,Rillardon L,et al.Spinal tuberculosis: A longitudinal study with clinical,laboratory,and imaging outcomes[J].Semin Arthritis Rheum,2006,36(3): 124-129.
[2] Desai S S.Early diagnosis of spinal tuberculosis by M R[J].Bone Joint Surg Br,1994,76(7): 863-869.
[3] 王麗榮,張春志,馮柏林.脊柱結核的影像診斷度鑒別診斷[J].醫用放射技術雜志,2007,(1): 51-52.
[4] 周康榮,陳祖望.體部磁共振成像[M].上海: 上海科技大學出版社,2000: 1282-1290.
[5] Cormican L,Hammal R,Messenger J,et al.Current difficultiesin the diagnosis and management of spinal tuberculosis [J].Postgrad Med J,2006,82(2): 46-51.
[6] Fathiah Z,Mohammed E M.Novel magnetic resonance imaging scoring system for diagnosis of spinal tuberculosis [J].J Neurosci Rural Pract,2013,4: 115-116.
[7] 楊光華.病理學[M].5版.北京: 人民衛生出版社,2002: 364-365.
[8] 苗書全.脊柱結核的MKI表現和診斷[J].臨床醫學,2009,29(1): 87-88.
[9] 史麗靜,田建明,汪劍,等.MRI在脊柱結核診斷中的應用價值[J].臨床放射學雜志,2008,27(2): 227-230.
[10] De Backer A I,Mortelé K J,Vanschoubroeck I J,et al.Tuberculosis of the spine: CT and MR imaging features[J].JBRBTR,2005,88(2): 92-97.
[11] 劉彥平,蔣政焱,顧軍,等.脊柱結核的低場強MRI早期診斷[J].中國CT和MRI雜志,2009,7(6): 6-7.
[12] 李明鑒,王國棟,謝海燕.脊柱結核的CT與MRI影像表現(附28例分析)[J].中國保健營養,2012,18: 4169-4170.

