中性粒細胞百分比值對糖尿病合并敗血癥患者的診斷價值*
彭 茜,章 娜,彭乙華
(川北醫(yī)學院附屬醫(yī)院內(nèi)分泌科,四川南充 637000)
近年來,我國糖尿病的疾病負擔愈發(fā)沉重,研究顯示中國的糖尿病患者已達9 240萬甚至更多,這對國家醫(yī)療體系、糖尿病患者及其家庭造成了沉重的負擔[1]。同時,有研究結果顯示,2008-2012年,敗血癥發(fā)病率逐年上升,且與非糖尿病患者相比,糖尿病患者敗血癥的發(fā)病率更高[2]。敗血癥是指細菌入血,并在其中生長繁殖、產(chǎn)生毒素引起的全身性感染,如若未得到及時有效的治療,其病死率高達80%[3]。糖尿病合并敗血癥的患者具有病情重、病情變化快等特點,需要臨床醫(yī)師及時做出診斷并輔以積極的治療,從而提高患者的治愈率、減少住院時長、降低住院費用。血細菌培養(yǎng)是診斷敗血癥的金標準,但血細菌培養(yǎng)所需時間長、陽性率低的特點不能很好地滿足臨床工作者對疾病診斷的要求。因此,本研究采用中性粒細胞百分比值(NEU%)對糖尿病患者進行診斷性評價,為診斷糖尿病合并敗血癥的患者提供更簡便快捷的依據(jù)。
1 資料與方法
1.1一般資料 選擇川北醫(yī)學院附屬醫(yī)院內(nèi)分泌科2015年7月至2017年5月住院的糖尿病疑似合并敗血癥患者92例,其中男38例、女54例,平均年齡(60.1±5.8)歲,平均病程(12.4±3.6)年。選擇同時期住院的240例無感染、糖尿病病情穩(wěn)定的患者作為對照組,其中男101例、女139例,平均年齡(58.1±4.9)歲,平均病程(11.5±4.7)年。兩組研究對象的一般資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2方法 采集患者入院24 h內(nèi)的血培養(yǎng)標本,血培養(yǎng)方法為雙套血培養(yǎng),即1個部位的靜脈穿刺點采集1套,每套包括1個需氧瓶及1個厭氧瓶,共4瓶血培養(yǎng)標本。運用BacT/ALERT微生物監(jiān)測系統(tǒng)——比色計傳感器和反射光法檢測血培養(yǎng)標本。結果以任意1瓶細菌結果報陽視為血培養(yǎng)陽性。根據(jù)雙套血培養(yǎng)結果,將標本分為血培養(yǎng)陽性組與血培養(yǎng)陰性組。運用高效液相色譜法檢測糖化血紅蛋白(HbA1C),流式細胞計數(shù)法檢測血常規(guī),電化學發(fā)光法測定降鈣素原(PCT),免疫比濁法測定C反應蛋白(CRP),磷酸甘油氧化酶法檢測三酰甘油(TG)及消除法/過氧化氫酶法測定低密度脂蛋白膽固醇(LDL-C)等。各項指標值參考值范圍如下:HbA1C,4.00%~6.00%;白細胞計數(shù)(WBC),(3.50~9.50)×109/L;NEU%,40.00%~75.00%;PCT,0.000~0.050 ng/mL;CRP,0.00~9.00 mg/L;TG,0.50~1.80 mmol/L;LDL-C,1.90~3.40 mmol/L。
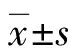
2 結 果
2.1各組NEU%水平比較 血培養(yǎng)陽性患者其NEU%值[91.5%(88.9%,95.1%)]和陰性組患者NEU%值[90.2%(79.9%,94.1%)]高于對照組[45.3%(40.0%,75.0%)],差異有統(tǒng)計學意義(P<0.001),同時,血培養(yǎng)陽性組NEU%水平高于血培養(yǎng)陰性組,其差異有統(tǒng)計學意義(P<0.001)。
2.2多因素Logistic回歸分析 納入血培養(yǎng)陽性組與血培養(yǎng)陰性組數(shù)據(jù),以血培養(yǎng)陽性為因變量,以性別、年齡、糖尿病病程、體質(zhì)量指數(shù)(BMI)、HbA1C、WBC、NEU%、PCT、CRP、TG、LDL-C為自變量行Logistic回歸分析。結果顯示,在校正混雜因素后,年齡、BMI、WBC與糖尿病合并敗血癥的發(fā)病無關。HbA1C、NEU%、CRP、PCT是糖尿病合并敗血癥的獨立危險因素。其中,NEU%影響最大(β=0.892)。見表1。

表1 糖尿病合并敗血癥的多因素Logistic回歸分析
2.3ROC曲線結果 納入血培養(yǎng)陰性組與血培養(yǎng)陽性組的NEU%值行ROC曲線分析,AUC為0.768(95%CI:0.675~0.880),cut-off值為90.3%時,其對應的靈敏度為81.0%,特異度為50.7%。
3 討 論
研究顯示,糖尿病患者合并感染的發(fā)生率為35%~90%,其中2.7%的患者進展成為了敗血癥[4]。有動物模型研究發(fā)現(xiàn),糖小鼠對細菌的清除能力降低,細菌更易在體內(nèi)生長繁殖,嚴重時出現(xiàn)敗血癥[5],且高血糖的狀態(tài)損傷了中性粒細胞的細菌吞噬功能以及白細胞介素等抗炎細胞因子的產(chǎn)生[6],同時糖尿病發(fā)生時直接對免疫系統(tǒng)造成損傷,表現(xiàn)為T細胞增殖減少及對免疫反應的延遲可能導致糖尿病患者感染其他疾病。同時,有學者發(fā)現(xiàn),在處于糖尿病狀態(tài)時,機體對抗T淋巴細胞依賴抗原及非T淋巴細胞依賴抗原的IgM及IgG抗體減少;淋巴細胞的增殖導致細胞的早期凋亡,胰島素可能對宿主的反應具有保護作用[7]。而在糖尿病患者中,不論是1型糖尿病導致的胰島素絕對缺乏或是2型糖尿病胰島素的相對不足及胰島素抵抗,胰島素在糖尿病患者中保護作用相對于非糖尿病患者都降低,同時,糖尿病及敗血癥都存在與內(nèi)皮細胞功能有關的病理過程,該病可以導致內(nèi)皮細胞功能受損及促凝血狀態(tài),使其更易發(fā)生細菌感染甚至敗血癥[8-9]。
國內(nèi)外研究均顯示,糖尿病合并敗血癥時常見的病原菌為細菌,以大腸桿菌及肺炎克雷伯菌為主[2,10]。因此對血液的檢查應該以反映細菌感染的指標為主。目前臨床上使用的用于診斷敗血癥的非特異性指標有WBC、NEU%、CRP、PCT、白細胞介素-6等。當前國內(nèi)外主要研究了以上指標單獨及聯(lián)合檢測在敗血癥中的診斷價值,鮮有對上述指標在糖尿病這一特殊人群中進行分析,尤其是單獨評價NEU%的診斷價值。本研究通過對92例臨床糖尿病疑似合并敗血癥患者的資料進行回顧性分析發(fā)現(xiàn),血培養(yǎng)陽性和血培養(yǎng)陰性組患者NEU%值高于對照組,差異具有統(tǒng)計學意義(P<0.001);同時,血培養(yǎng)陽性組NEU%水平高于血培養(yǎng)陰性組,其差異具有統(tǒng)計學意義(P<0.001)。以上結果與在非糖尿病的人群中的分析結果一致[11-12]。進一步分析結果發(fā)現(xiàn),在校正混雜因素后,與糖尿病合并敗血癥的發(fā)病有關的因素有HbA1C(OR=1.481,P=0.008)、NEU%(OR=2.088,P=0.004)、CRP(OR=1.064,P=0.007)、PCT(OR=1.087,P=0.034),其中,NEU%影響最大(β=0.892)。NEU%在機體的非特異性免疫系統(tǒng)中起著非常重要的作用,它是機體在對抗病原微生物尤其是化膿性細菌感染時的第一道防線。當機體處于急性細菌感染時,其水平增高所需時間較短,能很好地反映機體炎癥的狀況[13-14],本研究結果與這一結論相吻合。
ROC曲線分析結果提示,NEU%診斷敗血癥的AUC為為0.768(95%CI:0.675~0.880),其診斷價值尚可。NEU%的cut-off值為90.3%時,其對應的靈敏度為81.0%,特異度為50.7%。說明NEU%作為糖尿病合并敗血癥的診斷指標具有一定的可靠性,雖然特異度較低,但靈敏度尚可。且NEU%的值受機體血容量影響較小,其穩(wěn)定性較高,具有一定的臨床價值[15-16]。
綜上所述,臨床上糖尿病患者合并感染時,若NEU%值在90.3%以上,要警惕敗血癥的發(fā)生,同時要進行積極的抗感染及其他對癥支持治療,防止發(fā)生更嚴重的并發(fā)癥如敗血癥休克的可能,從而提高患者的治愈率、減少住院時長、降低住院費用。

