原發性高血壓合并無功能腎上腺意外瘤患者代謝綜合征患病情況分析
徐 晶, 李曉牧
復旦大學附屬中山醫院內分泌科,上海 200032
腎上腺意外瘤為體格檢查或由于非腎上腺疾病行腹部影像檢查時意外發現的腎上腺占位性病變。隨著影像學技術的普及和發展,從腹部CT掃描中發現了越來越多的腎上腺意外瘤患者。腎上腺意外瘤患病率為1%~10%[1-2]。本課題組前期研究[3]發現,高血壓患者腎上腺意外瘤患病率為10%。發生腎上腺意外瘤的患者中,約75%為無功能性腎上腺腫瘤(NFAI),12%為庫欣綜合征,2.5%為醛固酮增多癥,10%為嗜鉻細胞瘤[4]。對于暫時診斷為NFAI的患者,須規律定期隨訪,每1~2年評估腎上腺意外瘤的形態和功能[5]。NFAI患者中,存在一定比例的“臨床前期”亞臨床庫欣綜合征,其雖未達到庫欣綜合征的診斷標準,但患者存在皮質醇自主分泌,進而可引起多種代謝紊亂。
近年來,多項研究關注了NFAI患者的代謝紊亂情況。Lopez等[6]報道,NFAI患者糖尿病發病率顯著高于健康人群;Cansu等[7]發現,NFAI患者頸動脈內中膜厚度等心血管危險因素顯著高于健康人群。然而,我國人群NFAI患者的代謝情況目前鮮見報道。基于本課題組前期工作,本研究比較了原發性高血壓合并NFAI患者與原發性高血壓無腎上腺占位患者代謝綜合征(MS)發病情況的差異,并分析MS發病與皮質醇分泌水平的相關性。
1 資料與方法
1.1 一般資料 收集2014年10月至2015年4月于我院內分泌科就診的原發性高血壓合并NFAI患者56例(NFAI組)、原發性高血壓腎上腺形態正常患者58例(EH組)。原發性高血壓診斷依據包括:(1)符合1999 WHO/ISH高血壓診斷標準[8];(2)無內分泌高血壓病史,并通過相關檢查排除內分泌性高血壓;(3)無原發性腎臟/腎血管疾病病史,排除腎性高血壓。NFAI診斷依據包括:(1)因體檢或其他原因,行CT檢查偶然發現腎上腺腺瘤;(2)經內分泌功能測定,排除功能性腎上腺腺瘤。MS診斷根據CDS 2004標準[9]。本研究經倫理委員會審核批準,患者知情同意并簽署知情同意書。
收集受試者年齡、性別等一般情況;高血壓病程,血壓控制情況及降壓藥物應用情況及其他疾病情況。由專人負責身高、體質量、腹圍、血壓等體格參數的測量。所有受試者前日晚間20:00后禁食,檢查當日清晨8:00空腹采集血標本,測定電解質、血脂譜、空腹血糖;予以75 g葡萄糖(溶于300 mL水)口服,2 h后測定餐后2 h血糖。上述生化指標采用HITACHI 7600全自動生化分析儀測定(上海科華東菱診斷用品有限公司試劑盒)。
1.2 內分泌功能篩查 排除以下功能性腎上腺腺瘤。
1.2.1 原發性醛固酮增多癥 患者停用影響測定結果的相關降壓藥物[螺內酯、利尿劑、血管緊張素轉換酶抑制劑(ACEI)、血管緊張素受體阻斷劑(ARB)等]2周以上。患者晨起非臥位2 h后采取血標本,采用放射免疫法試劑盒(北方生物技術研究所)測定血漿醛固酮、腎素活性。醛固酮/腎素(ARR))<20時,排除原發性醛固酮增多癥。
1.2.2 皮質醇增多癥 患者進行隔夜1 mg地塞米松試驗(ONDST)。晚間23:00予以1 mg地塞米松口服,次日8:00測定血皮質醇水平。皮質醇小于50 nmol/L者排除皮質醇增多癥。皮質醇大于50 nmol/L者接受行小劑量地塞米松抑制試驗,即口服地塞米松0.5 mg,每6 h 1次,共8次;第3日上午8:00測定血皮質醇水平,小于50 nmol/L者排除皮質醇增多癥。
1.2.3 嗜鉻細胞瘤 采用串聯質譜法,測定患者血漿甲氧基腎上腺素、甲氧基去甲腎上腺素水平。結果正常者排除嗜鉻細胞瘤。
1.3 高血壓篩查 經測定血尿素氮、肌酐水平及尿常規排除腎性高血壓;經腎動脈彩超排除腎血管性高血壓。

2 結 果
2.1 NFAI組與EH組患者一般資料比較 NFAI組與EH組患者性別、年齡、高血壓病程、高血壓用藥情況、RAS系統相關藥物差異均無統計學意義。兩組患者收縮壓、空腹血糖、總膽固醇、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)水平差異無統計學意義。NFAI組患者舒張壓、體質指數(BMI)、腹圍、餐后2 h血糖、三酰甘油水平高于EH組患者(P<0.05,表1)。
2.2 NFAI組與EH組患者皮質醇水平與MS情況 NFAI組患者ONDST后皮質醇水平高于EH組(P<0.05)。NFAI組患者中,22例(39.2%)合并MS,顯著高于EH組患者(14例,24.1%,P<0.05,表1)。
2.3 MS亞組和NMS亞組間代謝指標比較 分別將NFAI組和EH組患者分為MS亞組和NMS亞組。NFAI組患者中MS亞組患者ONDST后皮質醇水平顯著高于NMS亞組患者(P<0.05);進一步校正性別、年齡、血壓水平后,差異仍有統計學意義(P<0.05,表2)。EH組患者兩亞組ONDST后皮質醇水平差異無統計學意義(表2)。
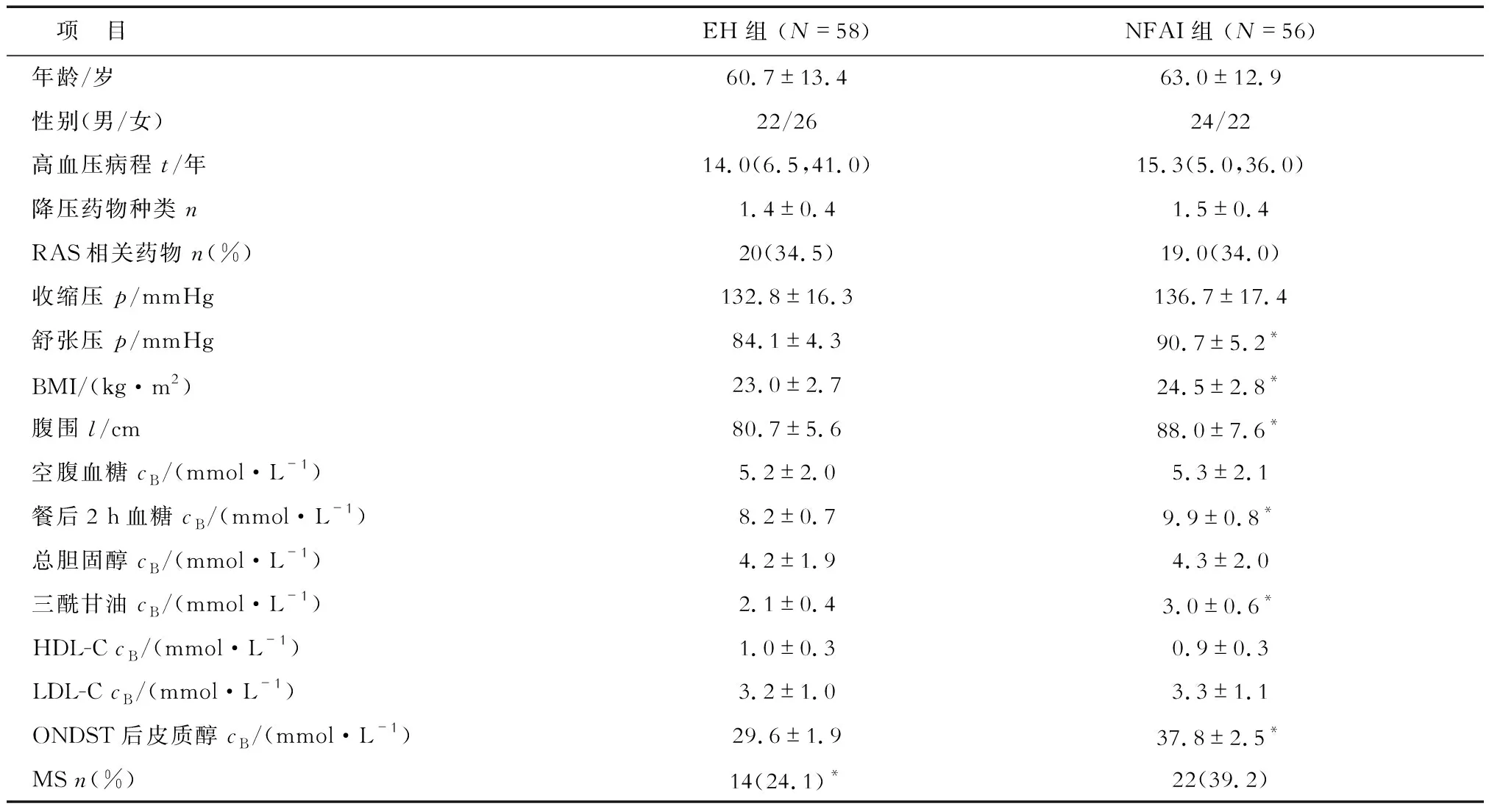
表1 原發性高血壓合并NFAI及原發性高血壓對照組患者臨床資料的對比
1 mmHg=0.133 kPa.*P<0.05與EH組相比
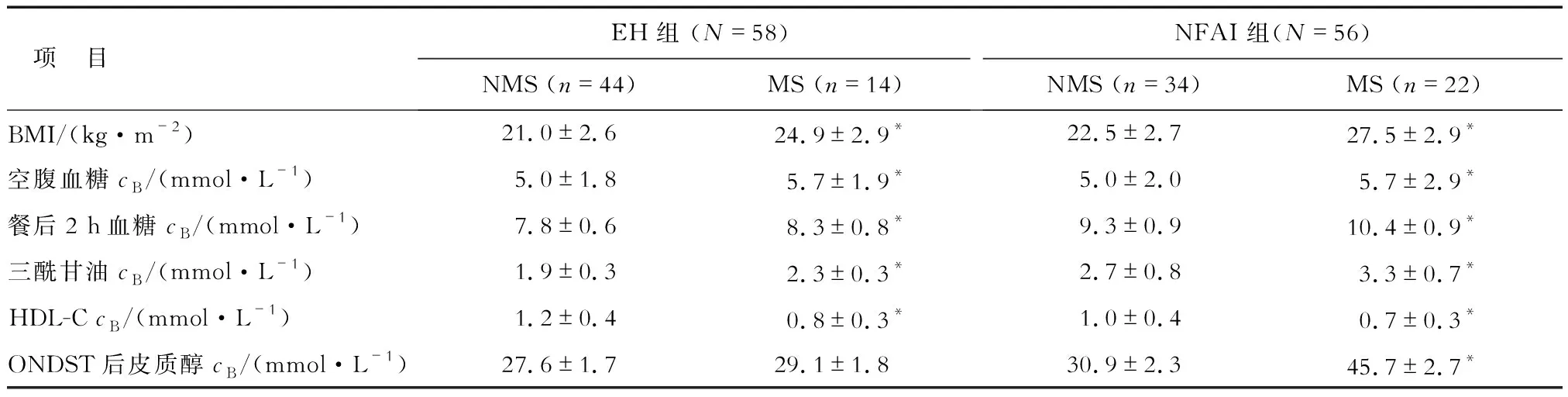
表2 兩組患者合并MS亞組分析臨床資料
2.4 NFAI組MS亞組患者皮質醇水平MS組分數的對比 隨著MS組分數量增加,NFAI組MS亞組患者ONDST后皮質醇水平逐漸升高(P<0.05,圖1)。
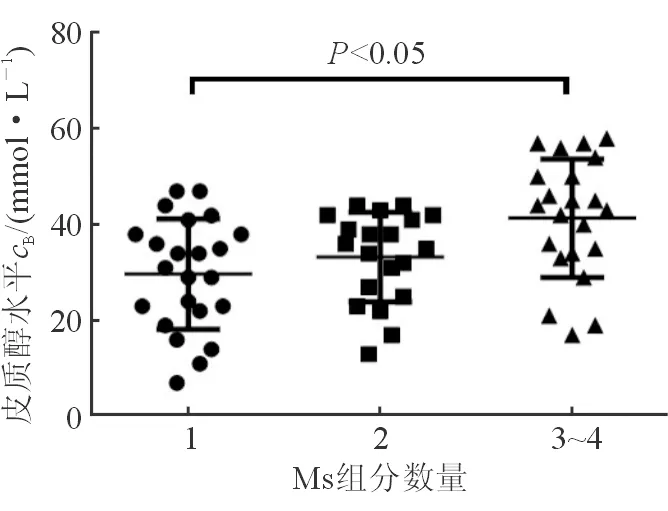
圖1 NFAI組MS亞組患者MS數與ONDST后皮質醇水平Pearson相關分析
3 討 論
本研究發現,56例原發性高血壓合并NFAI患者中,22例(39.2%)合并MS,顯著高于原發性高血壓對照組患者(14例,24.1%)。NFAI患者ONDST后皮質醇水平高于對照組,NFAI患者MS組分個數與ONDST后皮質醇水平相關。
MS主要包括肥胖、糖代謝異常、脂代謝紊亂及高血壓。本研究首次報道了NFAI患者MS的患病率,發現較EH組升高。NFAI組患者舒張壓、BMI、腹圍、餐后2 h血糖、三酰甘油水平均顯著高于EH組。Lopez等[6]研究166例NFAI與740例健康人群發現,在平均7.7年的隨訪過程中,NFAI患者的糖尿病發病率顯著高于對照組;Di Dalmazi等[10]通過15年的隨訪發現,NFAI患者心血管事件發生率及死亡率均高于健康人群。上述研究結果均證實了這些代謝紊亂因素在NFAI患者中多重聚集的現象。
本研究結果提示,NFAI組患者ONDST后皮質醇水平高于EH組。此外,ONDST后的皮質醇水平與NFAI患者MS數相關。而胰島素抵抗是MS發生的核心機制,說明皮質醇可能通過激活糖/鹽皮質激素受體參與代謝調控作用。Arlt等[11]通過質譜分析證實,NFAI患者糖皮質激素水平高于健康人群。NFAI患者可能持續額外分泌低水平皮質醇,參與血壓、血糖、血脂等的調控,導致MS的發生。
綜上所述,本研究發現,原發性高血壓合并NFAI患者MS患病率為39.2%,原發性高血壓合并NFAI患者MS的發生與ONDST后皮質醇水平相關。本研究的局限性在于未進行抽樣和樣本量估算,且研究樣本量較小,結論尚需進一步擴大樣本量進行驗證。

