標準化口腔護理流程在神經外科氣管插管病人中的應用
, ,, ,
神經外科重癥室(NICU)病人病情危重且復雜,氣管插管作為一種有效的呼吸支持技術常應用于神經外科重癥病人中。但氣管插管會破壞病人的呼吸道屏障,口腔長期處于對外開放的狀態,引起口腔黏膜干燥起皮、口腔定植菌聚集等情況的發生。同時病人機體免疫力低,鼻飼、藥物治療等都導致了口腔微環境的改變,這些因素均會促進口腔內菌群的轉變、牙菌斑的累積和口腔免疫失調,是引發呼吸機相關性肺炎(ventilator associated pneumonia,VAP)的危險因素。據報道,神經疾病并發醫院獲得性肺炎的發生率為11.7%~30.9%,病死率為10.4%~35.5%,其中90%發生于有機械通氣、胃腸置管等侵入性操作的病人,VAP可導致接受機械通氣病人的住院時間和ICU停留時間延長,抗菌藥物使用增加,并導致重癥病人的病死率增加,嚴重影響重癥病人的預后[1]。研究表明,有效的口腔護理可以使VAP發生率下降約33%[2]。由此可見,完善神經外科重癥病人口腔護理,控制和清除口咽部病菌,對預防VAP的發生,減少死亡率有重要意義。但是目前尚無基于循證的口腔護理指南可參考,為此本研究在Beck口腔評估量表指導下,制定了氣管插管病人口腔護理標準化流程,并將其應用于神經外科重癥病人中,在改善病人的口腔情況方面取得了較好的效果,現將研究成果匯報如下。
1 對象與方法
1.1 研究對象
選取2016年4月—2016年6月NICU的氣管插管病人98例作為對照組,選取2016年7月—2016年9月氣管插管病人112例作為試驗組。納入標準:①格拉斯哥昏迷(Glasgow Coma Scale,GCS)評分為3分~8分的神經重癥病人;②經口氣管插管時間>48 h且預計機械通氣時間≥48 h的重癥病人;③年齡≥18歲。排除標準:①入院前已插管>48 h或48 h內反復插管的病人;②惡性腫瘤晚期及疾病臨終狀態;③無齒或有頜面部損傷及疾患的病人。對照組:年齡62.5歲±23.6歲;男56例,女42例;病人蛛網膜下隙出血33例,重型顱腦損傷29例,腦干腫瘤8例,其他28例。試驗組:年齡60.3歲±26.7歲;男59例,女53例;病人蛛網膜下隙出血38例,重型顱腦損傷36例,腦干腫瘤12例,其他26例。
1.2 方法
1.2.1 干預方法
1.2.1.1 對照組
氣管插管病人口腔護理步驟:①充分吸盡呼吸道及口腔內分泌物,保持氣囊壓力25 cmH2O(1 cmH2O=0.098 kPa)~30 cmH2O,記錄插管的深度;②解除固定氣管插管和牙墊的膠帶或紗繩,取出牙墊,2名護士,1人扶住氣管插管和病人頭部,另1人行口腔護理;③昏迷或無法配合張口病人予開口器幫助病人將口腔打開,開口器和插管置于口腔護理操作者的近側;④先擦洗對側面的外側面,先上后下,再擦洗對側牙齒上內側面、上咬合面、下內側面、下咬合面,然后弧形擦洗對側頰部、對側上顎、舌面及舌下;⑤扶插管的護士將插管和開口器均移至對側嘴角,保證插管的深度;⑥同步驟擦洗近側。擦洗完畢,用治療巾拭去病人嘴角的水漬;行口腔護理后氣管插管裝置更換到另外一側固定,避免局部長期受壓,用壓舌板確保舌頭在插管下方,濕化新的牙墊,并置于切牙之間、插管旁邊,同時注意舌頭的位置;清點棉球,再次觀察病人口腔是否清潔,若有潰瘍者,酌情涂藥于潰瘍處。口唇干裂者可涂液狀石蠟油,膠布交叉固定氣管插管;監測氣囊壓力;撤去治療巾,擦凈面部膠布痕跡,整理床單位,協助病人取舒適臥位,整理用物,洗手,記錄。
1.2.1.2 試驗組
在對照組口腔護理的基礎上按照Beck標準化流程進行氣管插管病人的口腔護理,具體包括:①結合使用棉球、紗布、棉簽等多種器具;②結合運用擦洗、刷洗、沖洗等多種方式;③結合使用生理鹽水、氯已定等多種洗漱溶液;④機械通氣4 h內開始執行,以減少口腔定植菌誤吸至下氣道的數量;⑤每天清洗4次(08:00、12:00、16:00、20:00);⑥兩側頰部、舌下等口腔各部位全面清潔;⑦動態觀察口腔情況,對應處理。
1.2.2 研究工具
在病人入住NICU時評估病人的一般情況、GCS評分、BOAS評分、牙菌斑情況、軟垢指數、口臭等情況。入住NICU后,每日記錄氣管插管病人機械通氣的時間,病人的口腔BOAS評分、牙菌斑情況、軟垢指數、口臭等情況,并追蹤記錄氣管插管病人VAP發生情況。
1.2.2.1 GCS評分
GCS是Teasdale等于1974年通過意識水平理論模型設計而成,是臨床用來測量病人意識狀態、意識障礙嚴重程度的一種神經系統評估工具,通過睜眼、語言、運動3個方面進行評估,最低3分,最高15分。得分越低,昏迷程度越嚴重[3]。
1.2.2.2 口腔整體情況
BOAS(Beck Oral Assessment Scale,BOAS)由Beck開發設計,Ames等[4]進行修訂。王婉潔等[5]研究中,采用了改良Beck口腔評分為指導,制定綜合口腔護理方案,根據得分不同,采用不同的口腔護理頻率以及口腔護理用具,口腔護理效果得到顯著提升,因此Beck評分對口腔護理頻率和用具的選擇有指導意義[6]。評估部位包括口唇、牙齦和黏膜、舌部、牙齒、唾液5個項目,每個項目1分~4 分,總分5分~20分。分值越高表明口腔衛生越差,5分提示口腔功能完好;6分~10分提示輕度功能受損;11分~15分提示中度功能受損;16分~20分提示重度功能受損。詳見表1。

表1 改良版Beck口腔評分
1.2.2.3 牙菌斑
采用Quigley-Hein菌斑指數的Turesky改良法[7]。將含有2%堿性品紅菌斑染色劑的棉球在每2個相鄰牙之間擠壓,使菌斑顯示劑擴散至牙面,再以清水沖吸清后觀察。以國際標準O'Leary菌斑記錄卡記錄菌斑量,“0”表示牙面無染色劑著色,“1”表示牙頸部齦緣處有散在的點狀染色,“2”表示牙頸部染色寬度不超過1 mm,“3”表示牙頸部染色覆蓋寬度超過1 mm,但在牙面1/3以下,“4”表示牙面染色劑著色在1/3~2/3,“5”表示牙面染色劑著色在2/3以上。牙菌斑分值=所有牙面菌斑計分總和/受檢牙面總數。菌斑百分率(%)=有牙菌斑牙面數/受檢牙面總數。
1.2.2.4 軟垢指數
軟垢指數的標準較為客觀,易于重復。應用此指數時只檢查6個牙面,該病人的軟垢指數分值=所有牙面軟垢記分總和/受檢查牙面,“0”為無軟垢或著色,“1”為軟垢覆蓋牙面不超過牙面頸1/3,或牙面上存在外源性著色,“2”為軟垢覆蓋牙面1/3以上。軟但不超過牙面2/3,“3”為軟垢覆蓋牙面2/3以上。軟垢指數為0.0~0.6為好,0.7~1.8為一般,1.9~3.0為差[8]。
1.2.2.5 口臭
判斷采用感官分析法,在病人口腔護理前后用鼻進行辨析,用0~4做整數積分記錄,“0”為無氣味;“1”為很難聞到氣味;“2”為輕微不愉快氣味;“3”為中度不愉快氣味;“4”為強烈刺鼻氣味[9]。
1.2.2.6 VAP的診斷
當臨床表現滿足①且同時滿足與②~④中的至少2項則考慮發生了VAP:①胸部X線影像可見新發生的或進展期的浸潤陰影;②體溫≥38 ℃或<36 ℃;③氣管支氣管出現膿性分泌物;④外周血細胞計數>10×109/L或<4×109/L[10]。
1.2.3 統計學方法

2 結果
2.1 兩組病人的一般情況(見表1)

表1 兩組病人的一般情況
2.2 BOAS評分(見表2)
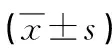
表2 兩組病人BOAS評分比較 分
2.3 牙菌斑指數(見表3)
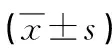
表3 兩組病人牙菌斑指數比較
2.4 軟垢指數(見表4)
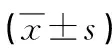
表4 兩組病人牙軟垢指數比較
2.5 口臭情況(見表5)
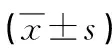
表5 兩組病人口臭情況比較 分
2.6 VAP情況(見表6)

表6 兩組病人VAP情況比較
3 討論
本研究結果表明在Beck口腔評估量表指導下,按照氣管插管病人口腔護理標準化流程進行操作后,氣管插管病人的口腔情況明顯有所改善,試驗組病人的BOAS評分、軟垢指數、口臭情況都明顯低于對照組,差異有統計學意義(P<0.05)。試驗組病人VAP的發生率低于對照組。口腔護理對保護病人口腔的清潔衛生具有重要意義。如果口腔衛生狀況不佳,會增加口腔內致病菌的定植、牙垢的積累、降低口腔免疫力,這些情況都會增加細菌進入下呼吸道的幾率,從而導致VAP的發生[11]。這也很好地解釋了本研究的結果。曾鐵英等[12]研究也表明,口腔護理集束化策略的應用,能有效改善經口氣管插管病人的口腔衛生狀況,并可提高ICU護士對危重癥病人口腔護理的重視程度。該研究通過行動研究法,嚴謹地采用循證醫學的方法制定了氣管插管病人的口腔護理集束化策略。有研究者研究了基于 Beck口腔評估量表評分的綜合口腔護理干預體系在氣管插管病人中的應用,并證實了其有效性[13]。本研究進一步證實了基于Beck口腔評估量表指導下的氣管插管病人口腔護理標準化流程對于改善NICU病人口腔情況的作用。有研究者調查了我國27所醫院經口氣管插管口腔護理狀況,他們認為目前不同醫院的口腔護理操作方法、溶液、工具等的使用各不相同,尚無可參考的權威實踐方案[14]。也有許多臨床工作者在這方面做出過努力,以求為氣管插管病人找到更合適的方法,研究表明,臨床開展口腔護理方法及用具改進仍存在諸多挑戰[15]。目前臨床護理人員仍存在很多不足,且對重癥病人口腔護理認知也很有限,在這種情況下做好氣管插管病人口腔護理的質量控制就尤為重要。
綜上所述,基本Beck口腔評估量表的氣管插管病人口腔護理標準化流程可有效改善NICU病人的口腔情況,某種程度上可降低VAP的發生率。但是目前在臨床實施該種口腔護理方法仍存在許多困難。接下來我們將致力于推進該類護理技術在臨床工作中的推廣,包括提高護理人員對于氣管插管病人口腔護理的認知,改進口腔護理用具和方法,嚴格規范口腔護理方法,并定期進行質量追蹤。