益氣調血方藥治療葡萄膜炎黃斑囊樣水腫的臨床觀察
王琦妙 ,龐雅菊 ,李巖 ,李晴 ,楊光 ,韓梅 ,鞏鴻霞 ,王欣
繼發于葡萄膜炎的黃斑囊樣水腫(cystoid macular edema,CME),是葡萄膜炎最常見、最嚴重的并發癥之一,是引起葡萄膜炎患者永久性視力損害的首要因素。并且隨著病程的延長,發病率增加[1-2]。葡萄膜炎伴CME的治療,根據原發病因治療,應給予抗炎癥的藥物,如腎上腺皮質類激素[3],促進水腫的消退,改善視力。慢性頑固性葡萄膜炎CME,可加用免疫抑制劑或抗VEGF、抗TNF等生物制劑。但這些藥物的副作用給患者帶來了一定困擾。玻璃體腔內注射TA、玻璃體腔內緩釋植入物在治療上更有效,但也更易引發高眼壓及白內障;長期口服糖皮質激素可能對全身有嚴重副作用;免疫抑制劑的毒副作用主要對骨髓抑制和肝腎功能損害;生物制劑治療目前多為經驗用藥,沒有明確的規范[4]。考慮到以上治療的局限性,本研究采用益氣活血法治療葡萄膜炎CME,取得了一定的療效,現將結果報告如下。
1 對象與方法
1.1 對象
選取2015年6月至2016年5月來自天津市眼科醫院門診及天津中醫藥大學第一附屬醫院眼科門診確診為葡萄膜炎伴黃斑囊樣水腫病人61例82眼。其中男26例,女35例,年齡23~59歲,平均(45.69±10.69)歲。
1.2 診斷標準、納入及排除標準
1.2.1 診斷標準 參照楊培增主編的 《臨床葡萄膜炎》[5]
葡萄膜炎:是指葡萄膜、視網膜、視網膜血管、玻璃體的炎癥,其癥狀及體征包括眼痛,畏光,流淚,前房閃輝和房水細胞或前房纖維性滲出,瞳孔改變,虹膜后粘連,玻璃體混濁,視盤充血(或)水腫,黃斑囊樣水腫,視網膜水腫及(或)滲出、出血等。
黃斑囊樣水腫(CME):患者自覺癥狀有中心視力減退或視物變形,或無明顯自覺癥狀;眼底檢查:黃斑中心反射消失,黃斑部視網膜反光增強呈毛玻璃狀;FFA示動脈前期或動脈早期,黃斑水腫掩蓋脈絡膜背景熒光,出現較正常黃斑區大的暗區。造影的早期或靜脈期可見黃斑區毛細血管能見度增加,毛細血管擴張,血管逐漸模糊,熒光滲漏形成黃斑區強熒光,造影后期熒光積存在囊腔內形成典型的花瓣狀強熒光;OCT示多位于外叢狀層,囊腫可多發,亦可融合擴大占據大部分視網膜,甚至在黃斑中心呈一大囊腫。
1.2.2 納入標準 (1)符合以上標準確診為葡萄膜炎并繼發CME的患者;(2)本次發病病程在3個月內者;(3)無其他感染性眼病者,未行黃斑區激光光凝及眼內手術;(4)簽署知情同意,接受所選用的治療方法,并愿意積極配合治療、能夠按期隨診者;(5)中醫辯證為氣虛血瘀證。
1.2.3 排除標準 (1)年齡<18周歲,或>60周歲;(2)大片的黃斑區出血;(3)Vogt-小柳原田綜合征、白塞病及已口服糖皮質激素或免疫抑制劑者;(4)屈光介質不清影響眼底檢查者;(5)有青光眼病史者,高眼壓或激素性眼壓升高者;(6)妊娠及哺乳期患者。(7)伴發心力衰竭、肝功能不全、腎功能衰竭等全身嚴重疾病患者。
1.3 研究方法
將符合以上標準的患者,采用隨機數字表法分為:對照組(30例40眼,其中男11例,女19例,年齡 44.38±10.44歲)、治療組(31例42眼,其中男 15例,女16例,年齡47.02±11.20歲),兩組資料年齡及性別比較,差異無統計學意義,具有可比性。
對照組:采用常規西醫治療,快速散瞳、糖皮質激素、非甾體抗炎藥局部點眼及球周注射曲安奈德(Triamcinolone acetonide,TA,生產廠家:昆明積大制藥股份有限公司,批號:171001)。(1)復方托吡卡胺滴眼液點眼,每日2~4次,嚴重者給予1%硫酸阿托品眼用凝膠點眼,每日1~2次。(2)1%醋酸潑尼松龍滴眼液點眼,每日4~8次。(3)普拉洛芬滴眼液,每日4~8次。(4)球周注射TA,在門診治療室行患眼經皮膚球周注射TA混懸液20 mg(0.5ml),于眶緣進針,進針深度約2.5 cm,回抽,確定針頭不在血管內,然后緩緩注入藥液。注射后局部輕按壓3 min,無出血及其它不適即可。兩周注射1次。依據情況注射3~6次,并注意監測眼壓情況。
治療組:局部點眼方法(前3種方法)同對照組,加用口服我院藥劑科代煎的經驗方益氣調血方藥;方藥組成:黃芪 20 g,丹參 20 g,玄參 15 g,澤瀉15 g,薏苡仁 10 g,梔子 10 g,白芍 10 g ,柴胡 10 g,甘草10 g。服用方法:每日一劑,早晚各一次,飯后溫服。連續服用4周為一個療程,共服用3個療程。
1.4 觀察指標
(1)最佳矯正視力。 (2)OCT:光學相干斷層掃描(美國OPTOVUE OCT)檢查黃斑囊樣水腫情況,觀察并記錄患者治療前及1個月、2個月、3個月、6個月的BCVA、黃斑中心凹厚度(central macular thickness,CMT)和黃斑中心容積(central macular volume,CMV)。(3)復發率:12個月進行門診或電話隨訪,了解其復發情況。
1.5 統計學方法
采用spss19.0對數據進行統計學處理,兩組治療前后最佳矯正視力、黃斑中心凹厚度及黃斑中心容積等數據以表示,治療前后采用配對樣本t檢驗,組間比較運用獨立樣本t檢驗,p<0.05為差異有統計學意義。
2 結果
2.1 兩組治療前后視力的對比
治療前兩組最佳矯正視力比較,差異無統計學意義(P>0.05),在治療后的各個時間點,兩組最佳矯正視力均較治療前有提高,且治療前后比較顯示差異有統計學意義(p<0.05),但在各時間點治療組與對照組之間的比較差異無統計學意義(P>0.05,表 1)。
2.2 兩組治療前后黃斑中心凹厚度對比(xˉ±s)
治療前兩組患者CMT比較,差異無統計學意義(P>0.05)。治療后各個時間點,兩組患者CMT較治療前均有明顯下降,且差異有統計學意義(p<0.05)。在治療后2個月時,兩組間比較差異有統計學意義(p<0.05)。治療后1個月、3個月、6個月兩組間比較差異無統計學意義(P>0.05,表 2)。
2.3 兩組治療前后黃斑中心容積對比(xˉ±s)
治療前兩組患者CMV比較,差異無統計學意義(P>0.05)。治療后各個時間點,兩組患者CMV較治療前均有明顯下降,治療前后比較差異有統計學意義(p<0.05)。在治療后2個月時,兩組間比較差異有統計學意義(p<0.05)。治療后1個月、3個月、6個月兩組間比較差異無統計學意義(P>0.05,表3)。
2.4 不良反應及復發率
對患者進行眼壓監測,在治療期間對照組有3例出現眼壓升高,其中2例在對癥治療后2周眼壓恢復至正常范圍,1例眼壓控制不佳,停止激素治療,并給予降眼壓藥物治療6周,控制到正常眼壓范圍。余患者未見明顯不良反應。對患者發病1年后進行隨訪,結果顯示對照眼有9例10眼復發,按眼數計算復發率為25%。治療組有4例5眼復發,復發率為12%。
表1 兩組治療前后logMAR視力對比
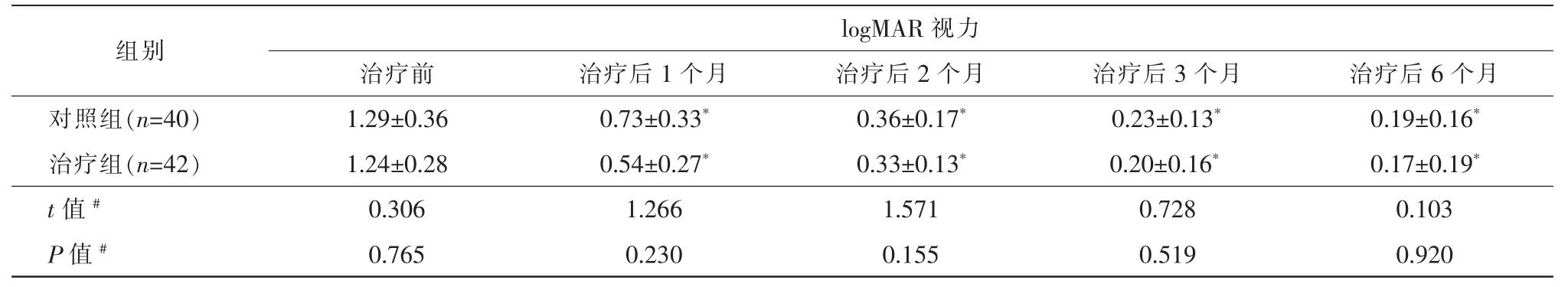
表1 兩組治療前后logMAR視力對比
注:*兩組治療后各個時間點與治療前比較,p<0.05。#對照組和治療組比較,P>0.05。
組別logMAR視力治療前 治療后1個月 治療后2個月 治療后3個月 治療后6個月對照組(n=40) 1.29±0.36 0.73±0.33* 0.36±0.17* 0.23±0.13* 0.19±0.16*治療組(n=42) 1.24±0.28 0.54±0.27* 0.33±0.13* 0.20±0.16* 0.17±0.19*t值# 0.306 1.266 1.571 0.728 0.103 P值# 0.765 0.230 0.155 0.519 0.920
表2 兩組葡萄膜炎黃斑囊樣水腫患者治療前及治療后各時間點CMT對比,μm)
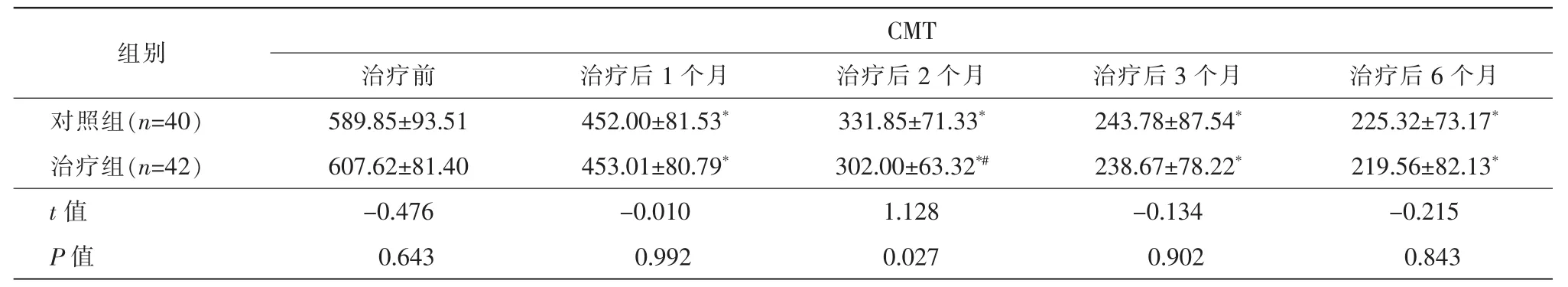
表2 兩組葡萄膜炎黃斑囊樣水腫患者治療前及治療后各時間點CMT對比,μm)
注:*兩組治療后各個時間點與治療前比較,*p<0.05。#兩組各時間點治療前后比較,p<0.05。
組別CMT治療前 治療后1個月 治療后2個月 治療后3個月 治療后6個月對照組(n=40) 589.85±93.51 452.00±81.53* 331.85±71.33* 243.78±87.54* 225.32±73.17*治療組(n=42) 607.62±81.40 453.01±80.79* 302.00±63.32*# 238.67±78.22* 219.56±82.13*t值 -0.476 -0.010 1.128 -0.134 -0.215 P值 0.643 0.992 0.027 0.902 0.843
表3 兩組葡萄膜炎黃斑囊樣水腫患者治療前及治療后各時間點CMV對比(,mm3)
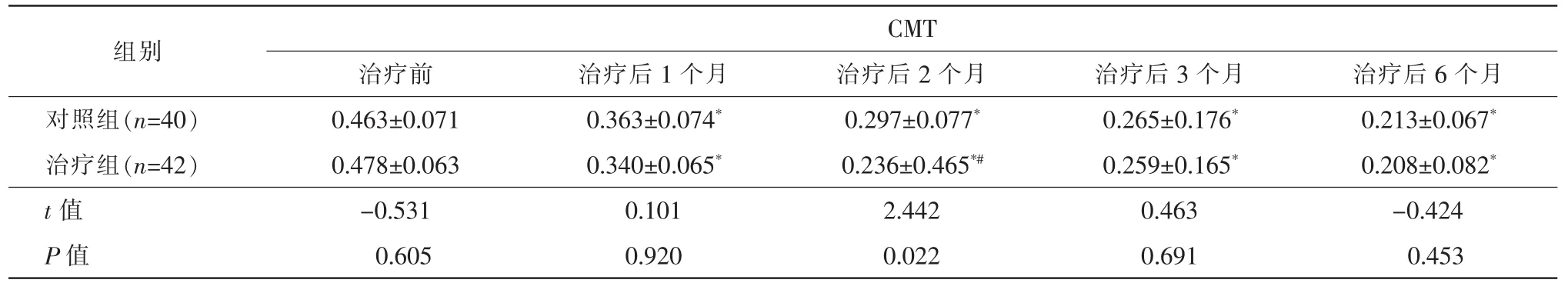
表3 兩組葡萄膜炎黃斑囊樣水腫患者治療前及治療后各時間點CMV對比(,mm3)
注:*兩組治療后各個時間點與治療前比較,*p<0.05。#兩組各時間點治療前后比較,p<0.05。
組別CMT治療前 治療后1個月 治療后2個月 治療后3個月 治療后6個月對照組(n=40) 0.463±0.071 0.363±0.074* 0.297±0.077* 0.265±0.176* 0.213±0.067*治療組(n=42) 0.478±0.063 0.340±0.065* 0.236±0.465*# 0.259±0.165* 0.208±0.082*t值 -0.531 0.101 2.442 0.463 -0.424 P值 0.605 0.920 0.022 0.691 0.453
3 討論
葡萄膜炎是臨床常見的致盲性眼病之一,反復遷延易造成眼底損害,CME是其常見的眼底并發癥,是導致視力漸進性喪失的主要因素,發生率高達48%以上,慢性CME可導致不可逆性的視力損害[6-7]。 而由于葡萄膜炎繼發CME發病機制尚未完全明確,至今缺乏對所有葡萄膜炎繼發CME均有效的方法。目前,糖皮質激素一直是治療葡萄膜炎繼發CME的一線用藥,多數學者認為其抗炎作用可促進血-視網膜屏障的修復,有效治療CME,但也更易引發高眼壓及白內障。近年來新型生物制劑如:抗血管內皮生長因子(VEGF)抗體貝伐單抗、雷珠單抗,抗腫瘤壞死因子α(TNFα)抗體英夫利昔、阿達木單抗,白細胞介素-6受體(IL6)抗體塔西單抗等也在不斷的發展,新型生物制劑的治療尚屬超適應證用藥,藥費昂貴,需多次使用,更多局限于指標等缺點[8]。因此研究和開發葡萄膜炎CME的中醫藥治療有著積極的意義。
本研究從中醫理論出發,考慮葡萄膜血管豐富,豐富稠密的毛細血管網易將病原體帶入而發病。同時血管稠密又可作為免疫反應的活動場所,故認為葡萄膜是多氣多血之處,《血證論·陰陽水火氣血論》曰:“運血者,即是氣。”氣虛則無力推動血行,血滯脈中,所以葡萄膜的病變與氣虛血瘀有密切關系。CME多在葡萄膜炎轉入慢性期出現,中醫講“久病必虛”“久病必瘀”,氣虛則無力統攝血液,氣血運行不暢,眼底脈絡瘀阻;水液代謝與氣血密切相關,《金匱要略·水氣篇》“血不利則為水”,“血水互化”,“氣虛水停”溢出脈外而發病。故采用益氣調血治療葡萄膜炎CME。“五輪學說”認為黃斑屬脾,本病的慢性期或反復發作者類似于中醫虛證.健脾益氣將利于水腫的消退。且脾與運化水濕功能最為相關.“諸濕腫滿,皆屬于脾”,“脾為生痰之源”[9]。因此,綜合辨證用藥,君藥黃芪,歸脾經,為健脾益氣之良藥,丹參活血祛瘀,性微寒而緩,能祛瘀生新而不傷正,現代藥理研究表明丹參有抑制變態反應和雙向調節作用[10]。補氣活血化瘀藥物可以擴張血管,改善葡萄膜微循環,既利于炎性物質的吸收,也可增強機體的抗病能力[11]。葡萄膜炎CME病勢較緩,病程纏綿,反復發作。因久病傷陰,故方中以滋陰清熱涼血藥物之玄參、生地、為臣藥,佐以澤瀉、薏米利水滲濕,梔子、知母、黃柏等助清熱涼血之功,配以白芍養血斂陰。
本研究通過最佳矯正視力、黃斑中心凹厚度和黃斑中心容積等幾項指標為益氣調血法治療葡萄膜炎性黃斑囊樣水腫提供理論依據,以全身及局部辨證相結合,針對病因治療,祛除誘因,改善機體免疫功能為原則。研究表明單用益氣調血方藥治療葡萄膜炎性黃斑囊樣水腫在視功能、黃斑中心凹厚度和黃斑中心容積方面與球周注射TA治療組相近,且在復發率方面占有一定優勢。對于葡萄膜炎繼發CME消退時間,有研究認為O.5~35.0個月[12]。結合本研究所得的結果,考慮葡萄膜炎CME患者2~3個月之內為其治療的最佳時期。
CME為眼底病常見的并發癥,中醫藥研究多立足于葡萄膜炎病本身,因此針對葡萄膜炎CME的治療、減少不良反應及預防復發有一定的臨床價值。

