分化型甲狀腺癌肺轉移患者131I治療臨床數據分析
易賀慶 張麗軍 陳授聰 龍斌 葉雪梅 李林法?
分化型甲狀腺(DTC)包括乳頭狀甲狀腺癌及濾泡狀甲狀腺癌,占甲狀腺癌的90%以上[1]。研究數據表明,微小癌、病灶>1cm DTC發病率均上升,并且病死率也略有上升[2]。遠處轉移是DTC患者主要的預后不良因素,其中肺部是DTC易發生轉移的部位[3]。肺轉移的DTC患者行甲狀腺全切術后,131I治療和促甲狀腺激素(TSH)的長期抑制治療是此類患者的主要治療手段。DTC轉移患者經131I治療后大部分患者治療有效,甚至達到臨床痊愈[4-5]。但部分患者碘代謝功能障礙,即初始不攝取碘對131I治療抵抗。另外,>50%患者多次131I治療后病灶繼發不攝碘或者攝碘但病灶進展。表明此部分患者對131I的內放射治療敏感性不佳[4-5]。131I治療DTC的療效、預后以及副作用等仍認識不足,且存在部分爭議。所以,收集本院單純肺轉移患者臨床資料加以整理和分析,為認識131I治療DTC療效、預后及疾病演進過程等提供有價值的信息,為DTC的131I臨床治療和研究提供決策依據。
1 臨床資料
1.1 研究對象 納入標準:已行甲狀腺全切或次全切術(和/或頸部淋巴結清掃術)患者;病理確診為DTC患者;胸部CT和131I全身顯像診斷方案≥1個診斷為肺轉移的患者;排除伴有難以切除的淋巴結轉移或骨骼、肝臟、腎臟、腦等其他器官的轉移患者;具有完整的臨床及隨訪資料者;接受過規范的131I治療者。1.2 治療方法 患者131I治療前停服左旋甲狀腺素并忌I飲食>3周。131I治療前完善常規檢查項目,全面評估患者病情并確認無明顯131I治療禁忌證。結合患者殘余甲狀腺和殘余DTC 病灶大小、體重及有無肝、腎功能異常等具體情況,給予3.7~7.4 GBq 的131I化鈉溶液空腹頓服,48h后給予左甲狀腺素鈉口服行個體化促甲狀腺激素(TSH)抑制治療。在服用131I后5~7d行131I全身顯像,兩次治療時間間隔3~6 個月。需要首次131I治療>6個月評估療效。
1.3 療效評價 療效評價標準[5-7]:完全緩解(CR):影像學檢查(包括胸部CT和131I全身顯像)提示肺轉移灶消失并且TSH刺激狀態時血清甲狀腺球蛋白(Tg)<2μg/L或者TSH 抑制狀態時血清Tg<1μg/L;部分有效(PR):影像學檢查提示肺轉移灶體積縮小、數目減少或顯影變淡,Tg 水平下降> 25%;穩定(SD):影像學檢查提示肺轉移灶體積變化范圍<25%,Tg水平升高或下降<25%,無新增病灶;進展(PD):影像學檢查提示肺轉移灶體積增大或數目增多,Tg 水平升高>25%。治愈和部分有效視為治療有效。
1.4 統計學方法 采用SPSS 17.0 統計軟件。療效的單因素分析采用χ2檢驗,療效的多因素分析采用有序logistic回歸分析;生存的單因素分析及生存曲線采用Kaplan-Meier生存分析,療效的多因素分析采用Cox生存分析。p<0.05 為差異有統計學意義。
2 結果
2007年1月至2011年12月在本院接受131I治療的DTC患者5361例中,按照篩選標準共篩選出109例納入本研究。其中男43例,女66例;年齡8~79歲,平均(45±16)歲。乳頭狀癌94例,濾泡狀癌3例,濾泡型乳頭狀癌4例,乳頭狀癌合并濾泡狀癌8例。隨訪時間1.68~41.16年,平均(12.86±8.2)年;>5年隨訪數據占93%。通過CT檢查,肺部病灶<1cm的患者88例(88/109,80.7%),其中肺部CT無明顯病灶但131I全身顯像陽性的患者12例(12/109,11.0%);肺部病灶>1cm的病例21例(21/109,19.3%)。肺部轉移灶不攝碘的患者30例(30/109,27.5%),肺部轉移灶攝碘患者79例(79/109,72.5%)。累積的平均給藥劑量703mCi,累積給藥劑量范圍150~2130mCi。
2.1131I治療的療效評估 109例131I治療患者中攝I 79例患者進行療效評價,總體評價CR的患者19例(19/109,17.4%),部分有效PR的患者23例(23/109,21.1%),治療總有效例數(CR+PR)42例(42/109,38.5%)。經過131I治療攝I但進展PD的患者15例(15/109,13.8.%)。131I治療過程病灶穩定SD的患者22例(22/109,20.2%)。影響療效的單因素風險結果顯示年齡(>40歲、≤40歲)、肺部病灶大小(>1cm、≤1cm)與療效有關(P值分別為0.044和0.022);其他因素對療效無明顯影響,差異無統計學意義(P>0.05)。見表 1。
2.2 影響療效的多因素分析 經有序logistic分析表明,年齡(≤40歲和>40歲)和肺部病灶大小(>1cm、≤1cm)與評價療效相關(P值分別為0.005和0.009)。年齡≤40歲的患者療效優于年齡>40歲的患者(OR值為0.056)。肺部病灶≤1cm患者療效優于肺部病灶 >1cm 患 者(P=0.009,OR=0.036); 19例 療 效 CR患者中16例(16/19,84.2%)肺部病灶<1cm(其中5例患者肺部CT陰性),3例肺部病灶>1cm(3/19,15.8%)。CR患者年齡8~71歲,平均年齡38歲。劑量范圍250~1530mCi,平均691mCi。在統計病例中,初次治療病灶不攝取131I的患者,在131I治療后未觀察到療效。
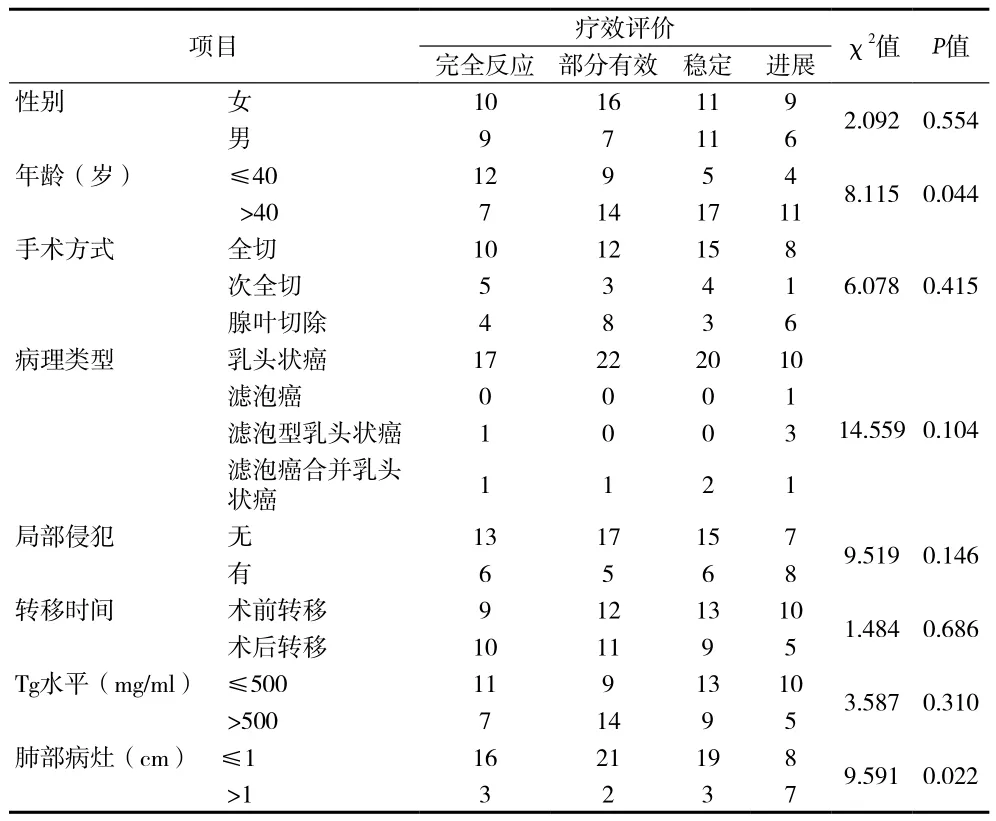
表1 79例肺部病灶攝I患者總體療效單因素分析(n)
2.3 攝I相關因素分析 經過單因素和多因素分析,本研究納入的研究因素(性別、年齡、病灶大小、Tg水平等)與病灶的攝碘情況無明顯的統計學相關性。
2.4 患者的生存分析 影響生存的單因素分析中,影響生存的因素包括年齡、病灶大小、攝碘情況,差異具有統計學意義(p<0.05)(見表 3);Tg>500ng/ml 患者的5年和10年生存率分別為94%和88%,<500ng/ml 患者的5年和10年生存率分別為88%和78%,但單因素分析差異無統計學意義(P=0.054)。
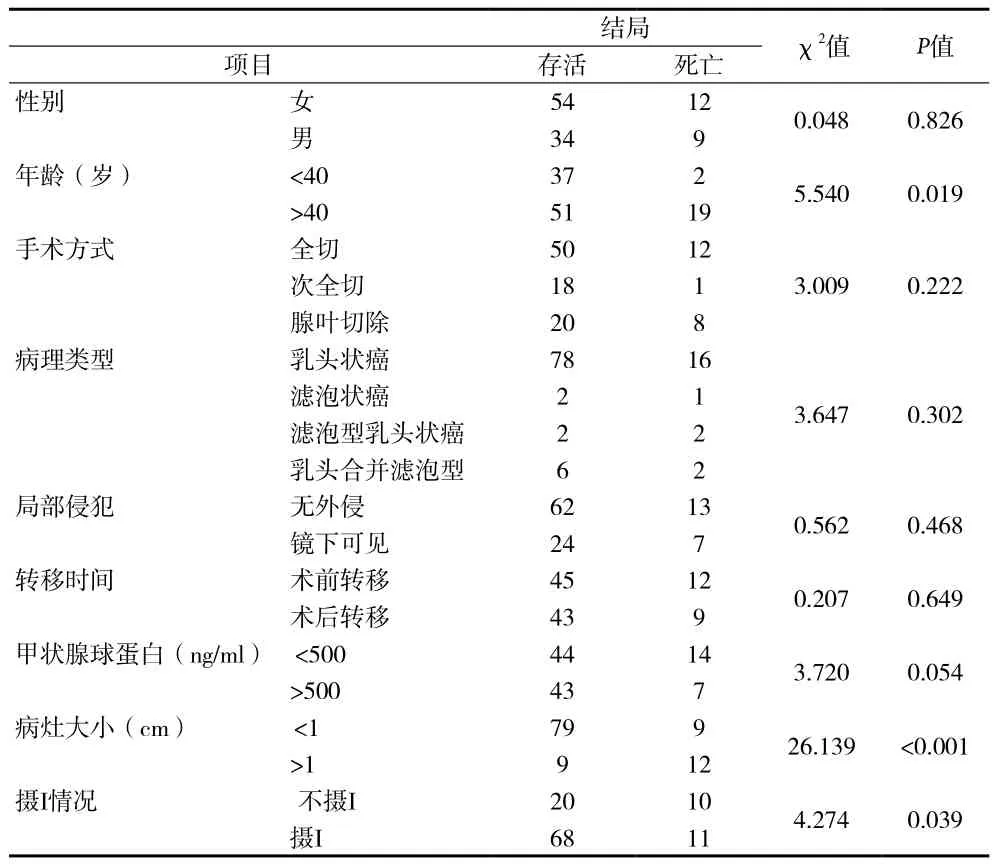
表3 影響生存的單因素分析
2.5 影響生存的多因素分析 經cox多因素統計分析,年齡、Tg水平、肺部病灶大小、攝碘與患者的生存相關(P值分別為0.050,0.042,0.000,0.043)。患者發病年齡>40歲患者生存期縮短(P值為0.05,OR值為4.5)。Tg納入多因素分析表明Tg表達水平與患者的生存相關,并且Tg≥500ng/ml患者的生存優于Tg<500ng/ml患者(P值為0.042,OR值為0.356)。肺部病灶<1cm患者的5年存活率為98.9%(87/88)、10年存活率為91.1%(81/88)、15年存活率為90.9%(80/88);肺部病灶>1cm患者的5年存活率為71.4%(15/21)、10年存活率為61.9%(13/21)。肺部病灶大小與患者生存相關(p<0.001,OR值為8.8)。患者隨訪過程攝碘患者5年生存率為92.4%(73/79),10年生存率為 87.3%(69/79),15 年生存率為 86.1%(68/79);不攝碘患者5年生存率為86.7%(26/30),10年生存率為73.3%(22/30),15年生存率為66.7%(20/30)。患者病灶不攝碘是患者生存的危險因素(P值為0.043,OR值為2.5)。
3 討論
遠處轉移是影響DTC患者生活質量和生存的主要因素,常見于肺轉移、骨轉移。作者收集109例單純肺部轉移DTC患者的統計數據表明,131I治療后總體療效評價CR的患者17.4%,PR的患者21.1%,治療總有效率(CR+PR)38.5%。經過131I治療并在長期隨訪過程中PD的患者占26.6%,其中攝碘但進展的患者占統計病例的13.8%。初次治療即不攝碘的患者占27.5%。通過以上數據表明,DTC遠處轉移灶131I治療有較好的療效,但治愈率仍不理想。部分DTC患者病灶不攝碘而對131I治療抵抗,主要因DTC驅動基因及表觀遺傳學相關機制調控所致的碘代謝功能障礙。即使轉移灶攝碘仍有相當比例患者治療無效或進展,此部分患者碘治療抵抗的本質是遺傳背景差異決定的固有放療敏感性的不同,潛在的機制仍然需要更多的基礎研究加以闡述。因此,結合臨床觀察及基礎研究報道[8-11],DTC的131I治療抵抗是在驅動基因及表觀遺傳學機制調控下的碘代謝功能障礙及遺傳背景差異決定的固有放療敏感性差異兩個方面。
攝碘患者的療效與年齡、肺部病灶大小相關(p<0.05)。年齡<40歲、肺部病灶<1cm患者有較好的131I治療反應[5-7]。本研究中的患者性別、病灶侵襲特征、Tg水平、轉移時間等因素與患者的療效無明顯的相關性,這一結果有別于其他的研究報道[5]。經單因素及cox多因素統計分析,年齡、Tg、病灶大小、攝I情況與患者的生存相關(p<0.05)。
作者觀察的109例患者中未發現第二原發腫瘤的數據。但131I治療副作用及風險也需要引起重視。國內外的報道表明131I治療存在一定的風險,包括肺部纖維化[12]、第二原發腫瘤的風險增加等[13-14]。
131I治療DTC轉移灶有效率高,但還需進一步攻克I治療抵抗的難題;131I治療抵抗是涉及碘代謝功能障礙和放療敏感性兩個方面的問題。靶向藥物逆轉病灶攝131I是DTC131I治療抵抗的解決的途徑。對于131I治療攝碘但放療敏感性不佳的患者可以考慮靶向藥物的放療增敏,但尚缺乏機制研究及臨床風險評估。

