脈管通膠囊聯合西藥治療動脈粥樣硬化斑塊60例臨床觀察
寧夏回族自治區中醫醫院暨中醫研究院,寧夏 銀川 750021
動脈粥樣硬化(Atherosclerosis,AS)是由多種因素導致的以進行性動脈管壁受損、炎性細胞浸潤、脂質沉積、纖維組織增生為特點,是多種心腦血管疾病的重要病理基礎[1]。血脂代謝紊亂是頸動脈粥樣硬化斑塊形成的主要危險因素,是心血管病及全身動脈粥樣硬化疾病的主要病因,其中,冠心病和腦卒中是動脈粥樣硬化的常見并發癥,也是世界范圍內的兩大主要死亡原因[2]。頸動脈粥樣硬化與心腦血管疾病有明確相關性[3],可早期提示心腦血管疾病的易患性。因此預防和延緩頸動脈粥樣斑塊的形成已成為防治心腦血管疾病的熱點。臨床治療動脈粥樣硬化疾病,常以西醫藥物為主,如他汀類藥物,但整體治療效果并不理想。近年來,中醫藥在抗AS治療中,穩定斑塊,甚至消退斑塊方面取得了一定的突破。筆者在臨床工作中,發現AS病因病機為“虛、痰、瘀”范疇,痰瘀日久化火,并貫穿于AS發病及進展的全過程。結合中醫理論體系,運用辨證論治,自擬具有益氣活血、化痰通絡、清熱解毒之功的院內制劑脈管通膠囊,用于治療動脈粥樣硬化,取得了良好的治療效果。為探討其治療AS可能的作用機制,本研究主要通過臨床對照試驗,分析脈管通膠囊治療AS的臨床療效,為進一步治療心腦血管疾病提供臨床試驗依據。現報道如下。
1 資料與方法
1.1 一般資料 選取120例我院2016年7月至2017年7月收治的患者為研究對象。所有患者均簽署知情同意書,隨機分為治療組和對照組各60例。治療組60例中,男40例,女20例;年齡42~80歲,平均年齡(62.3±4.5)歲;病程0.5~30年,平均病程(13.1±0.8)年。對照組60例中,男38例,女22例;年齡43~80歲,平均年齡(65.1±4.4)歲;病程0.8~29年,平均病程(12.3±0.7)年。兩組患者性別、年齡等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇標準
1.2.1 診斷標準 所有病例經彩色多普勒超聲檢查確診為頸動脈粥樣硬化[4]:以頸總動脈腔中層外膜界面與內膜界面之間的距離(IMT)≥1.0 mm者診斷頸動脈粥樣硬化,頸總動脈分叉處IMT≥1.2 mm為增厚,局部隆起、增厚IMT≥1.5 mm為粥樣硬化斑塊形成。
1.2.2 納入標準 ①凡具有臨床癥狀,經頸動脈血管超聲檢查確診,基礎疾病穩定的患者;②能堅持長期治療的患者;③年齡(40~80)周歲;④同意參加臨床研究,并簽署知情同意書者。
1.2.3 排除標準 ①不符合納入標準的患者;②合并嚴重的心腦血管疾病、重度肝腎功能不全、肺心病以及精神病患者;③妊娠期及哺乳期婦女、過敏體質者、病情危重者;④半年內患者曾患有急性冠脈綜合癥、心臟手術后、腦出血、重大手術和創傷者;⑤不配合治療中斷者、治療期間服用其他相關藥物的患者;⑥不能如期正規接受治療者。
1.3 治療方法 兩組患者均給予常規治療,包括飲食控制、降血壓、降血糖等治療。囑患者平時清淡飲食;高血壓病患者口服硝苯地平控釋片30 mg,每日1次;糖尿病患者口服二甲雙胍0.25 g,每日3次;在此基礎上,對照組給予辛伐他汀10 mg(批準號:國藥準字H20093910,康普藥業股份有限公司),每晚一次;治療組在對照組基礎上加服脈管通膠囊(寧夏自治區中醫醫院暨中醫研究院院內制劑),每日3次,1次5粒。藥物組成:雞血藤8 g,通草8 g,薤白8 g,白芷8 g,防風8 g,細辛10 g,赤芍10 g,連翹10 g,玄參10 g,川牛膝10 g,夜交藤8 g,黃芪8 g,桂枝8 g,黃精8 g,浙貝母10 g,夏枯草10 g,皂角刺10 g,天花粉10 g。兩組均治療12周,用藥期間每月隨訪1次。
1.4 觀察指標 療效判定標準 頸動脈粥樣硬化斑塊療效參照《中藥新藥臨床研究指導原則》制定[5]。積分減分率(%)=(治療前積分-治療后積分)÷治療前積分×100%。①顯效:斑塊消失、減少或縮小50%以上;②有效:斑塊減少或縮小30%以上;③無效:斑塊減少或縮小29%以下。總有效率=顯效率+有效率。頸動脈內-中膜厚度(IMT)測定[6]采用彩色多普勒超聲檢查。患者取平臥位,低枕,頭略向后仰,偏向檢查的對側。超聲掃描范圍為頸動脈球部,球部分叉部遠端1 cm的頸內動脈、頸外動脈,球部近端2 cm的頸總動脈。分別從短軸和長軸及各切面測量頸總動脈、頸內動脈、頸外動脈及其分叉部,取最厚處記錄為IMT。血脂檢測[7]所有患者均空腹12 h晨起取靜脈血,全自動生化分析儀測定甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白(LDL)和高密度脂蛋白(HDL)治療前后的血清水平變化。安全性檢測及不良反應 治療前后分別檢測患者的血、尿、便常規及肝腎功能,并詳細記錄不良反應。
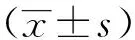
2 結果
2.1 兩組臨床療效比較 兩組經治療后,治療組總有效率明顯高于對照組,差異具有統計學意義(P<0.05)。具體見表1。

表1 兩組臨床療效比較 (例)
注:與對照組比較,*P<0.05。
2.2 兩組血脂比較 治療后兩組患者血清TG、TC、LDL-C水平均較治療前顯著降低,差異具有統計學意義(P<0.05);與對照組治療后比較,治療組患者血清TC、TG、LDL-C降低較為明顯,兩組比較差異具有統計學意義(P<0.05)。見表2。


組別治療時間TCTGHDL-CLDL-C對照組治療前6.54±0.922.85±0.471.58±0.323.87±0.68治療后4.45±0.72*1.65±0.41*1.60±0.311.61±0.55*治療組治療前6.61±1.022.91±0.461.49±0.313.86±0.67治療后 4.30±0.63*# 1.48±0.29*#1.57±0.26 1.48±0.54*#
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
2.3 兩組IMT比較 治療后兩組患者的IMT較治療前均變薄,差異具有統計學意義(P<0.05);與對照組治療后比較,治療組患者的IMT降低,差異有統計學意義(P<0.05)。見表3。


組別 治療前治療后對照組1.40±0.151.09±0.11*治療組1.39±0.140.87±0.05*#
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
2.4 不良反應 服藥期間患者均無特殊不適,患者血、尿常規及肝、腎功能在治療前后均未出現與藥物治療相關的異常改變。
3 討論
頸動脈粥樣硬化是指由多種原因導致頸部動脈血管損傷,動脈壁增厚、變硬、彈性變差,促進頸動脈血栓形成,頸動脈管腔狹窄、閉塞,引起腦血管缺血缺氧,甚至壞死的臨床綜合征[8]。該病主要受性別、年齡、吸煙、遺傳因素及脂質代謝紊亂等因素影響,隨著年齡的增長,動脈粥樣硬化也會越來越嚴重,常見的危險因素有高血壓、糖尿病、血脂異常等。研究顯示[9],血脂異常與頸動脈粥樣硬化斑塊形成有著密切的關系,其中,血清TC、TG和LDL-C升高是其危險因素,具有脂質富集作用并導致粥樣硬化形成。血清TC水平升高可使患者動脈狹窄、粥樣性硬化及脂質沉淀,TG水平升高可促進血栓形成和動脈粥樣性硬化的過程,LDL-C水平升高可促使動脈發生硬化,而HDL-C是具有“去脂肪”作用的分子,可逆向轉運內源性膽固醇并運送至肝臟并清除出血液[10-11]。早期動脈粥樣硬化可通過頸動脈IMT評價。頸動脈IMT能獨立預測心、腦血管病事件發生,與心血管病及危險因素相關,IMT每增加0.1 mm,相對缺血性心臟病的風險增加15%,腦血管病風險增加18%[12]。所以,在臨床上應重視頸動脈粥樣硬化的治療,以延緩頸動脈粥樣硬化的進展,穩定硬化斑塊[13]。中醫學認為頸動脈粥樣硬化屬于“脈痹”范疇[14],其病因病機復雜,中老年人大多正氣不足、臟腑陰陽失調。《素問·遺篇·刺法論》中提到“正氣存內,邪不可干,邪之所湊,其氣必虛”;《素問·五臟生成篇》亦曰:“氣行血乃流。”氣虛,則血運無力,日久易停留而瘀。氣虛無力推動血行,致脈絡瘀阻,氣虛津液運行不暢,故血瘀、痰濕內生。其中以痰濕、血瘀、熱毒等濁邪為標,飲食不當是促成動脈粥樣硬化痰濁的重要外因,脾虛失運是導致動脈粥樣硬化痰濁的主要內因,痰瘀互結為關鍵環節,痹阻心脈為病理核心。由此,“益氣活血化瘀”、“化痰泄濁通絡”、“清熱解毒”可作為動脈粥樣硬化的主要治療原則[15-16]。以益氣治其本,活血化瘀、化痰泄濁、清熱解毒治其標,標本同治。現代藥理研究表明,益氣行氣、活血化瘀之品具有擴張冠脈血管、外周血管,降低外周血管阻力,改善微循環,抑制血小板聚集、抗血栓形成,調節糖脂代謝水平、改善內皮功能等[17]。方中雞血藤、通草、赤芍、玄參、川牛膝、夜交藤以活血化瘀;白芷、薤白、浙貝母、皂角刺清熱化痰通絡;黃芪益氣健脾;桂枝行氣溫經通脈;連翹、夏枯草、天花粉清熱解毒。諸藥合用,共奏益氣化痰活血解毒之功,且扶正與祛邪兼顧,益氣則邪無所附,能穩定斑塊,同時亦避免化痰祛瘀、清熱解毒太過而傷正氣。氣行則血行,津液得以疏布,痰瘀則消,標本同治。
本研究結果表明,兩組患者治療3個月后,兩組患者頸動脈IMT、血脂均較治療前改善,且治療組改善優于對照組,說明脈管通膠囊配合西藥對頸動脈粥樣硬化具有較好的治療作用,其可能是通過調節血脂水平而影響頸動脈斑塊,使血管內膜-中層厚度變薄,改善血管內皮功能等有關。綜上所述,脈管通膠囊治療頸動脈粥樣硬化斑塊臨床療效確切,值得臨床推廣應用。

