激活素-α在膿毒癥患者中的表達(dá)水平及臨床意義
孫海濤,郝鐵,楊衛(wèi)紅,陳士林,高徽
(鞍山市中心醫(yī)院檢驗科,遼寧 鞍山 114001)
重癥急性胰腺炎、重癥肺炎等均可導(dǎo)致膿毒癥,膿毒癥是一個致死性的常見病,是導(dǎo)致住院患者死亡的主要病因之一[1]。隨著醫(yī)療技術(shù)的進(jìn)展,持續(xù)性腎臟替代治療、機械通氣等臟器功能支持手段使得膿毒癥患者死亡率已有下降趨勢,但是整體死亡率仍較高。但膿毒癥患者死亡率仍可高達(dá)20%左右[2-3],尤其是在重癥患者中。因此早期識別膿毒癥患者病情嚴(yán)重度,具有十分重要的臨床意義[4-5]。為此,國內(nèi)外學(xué)者進(jìn)行了大量的臨床研究。目前較為常用的指標(biāo)為降鈣素原、C反應(yīng)蛋白、APPACHEⅡ評分、SOFA評分、乳酸等,這些指標(biāo)與膿毒癥患者病情嚴(yán)重度均有一定的關(guān)聯(lián)性[6-7]。然而上述指標(biāo)均有一定的局限性,如APPACHEⅡ評分和序貫器官衰竭(SOFA)評分等耗時較長、過程復(fù)雜,且對于膿毒癥患者而言缺乏特異性。C反應(yīng)蛋白、乳酸等在非感染性疾病中也可明顯升高。因此尚有必要探討新的生物學(xué)指標(biāo),聯(lián)合檢測這些指標(biāo)可能更有助于早期識別危重患者。作為轉(zhuǎn)化生長因子-β亞家族的一個重要成員,激活素-α通過與Smads及絲裂原活化蛋白激酶信號通路的激活,參與了感染性疾病的反應(yīng)過程[8-9]。2016年國外的一項研究顯示激活素-α隨著膿毒癥患者病情嚴(yán)重度的增加而增加,其水平升高是膿毒癥患者死亡的危險因素[10]。然而,目前國內(nèi)尚無相關(guān)研究。本研究旨在探討激活素-α在膿毒癥患者中的表達(dá)水平及臨床意義。
1 資料與方法
1.1一般資料自2015年1月至2016年12月,前瞻性收集鞍山市中心醫(yī)院收治的膿毒癥患者127例,納入標(biāo)準(zhǔn):(1)膿毒癥(診斷標(biāo)準(zhǔn):同時合并感染和系統(tǒng)性炎癥;(2)年齡18~65歲;(3)同意參與本研究。排除標(biāo)準(zhǔn):(1)原發(fā)性肝腎等臟器功能不全;(2)既往心肌梗死等重大心血管疾病;(3)合并惡性腫瘤;(4)入院時間離發(fā)病超過24 h;(5)意識不清,不能配合本研究;(6)入組前已行液體復(fù)蘇等特殊治療;(7)免疫系統(tǒng)疾病;(8)甲狀腺功能不全;(9)放棄治療或轉(zhuǎn)院。研究期間,根據(jù)納入標(biāo)準(zhǔn)和排除標(biāo)準(zhǔn),共納入膿毒癥患者127例,根據(jù)患者病情嚴(yán)重程度,將患者分為膿毒癥組(n=21)、嚴(yán)重膿毒癥組(n=68)和膿毒性休克組(n=38)。所有患者均知情同意并簽署知情同意書,通過鞍山市中心醫(yī)院倫理委員會批準(zhǔn)。
1.2診斷標(biāo)準(zhǔn)(1)膿毒癥:感染引起的全身系統(tǒng)性炎性反應(yīng);(2)嚴(yán)重膿毒癥:在膿毒癥基礎(chǔ)上出現(xiàn)灌注不足,包括:神志變化、低氧血癥、少尿、高乳酸血癥和臟器功能損傷等;(3)膿毒性休克:在膿毒癥基礎(chǔ)上,液體復(fù)蘇后平均動脈壓≤65 mmHg[11]。
1.3治療方法根據(jù)國際膿毒癥治療指南[11],所有患者入院后均給予早期抗感染、控制原發(fā)疾病、重癥監(jiān)護(hù)、液體復(fù)蘇、維持水電解質(zhì)酸堿平衡等對癥支持治療,必要時給予持續(xù)性血液濾過和機械通氣等臟器功能支持。
1.4觀察指標(biāo)主要觀察指標(biāo)包括激活素-α、降鈣素原、C反應(yīng)蛋白、APPACHEⅡ評分、SOFA評分、乳酸、住院時間、死亡率和臟器功能損傷情況。
1.5統(tǒng)計學(xué)方法采用SPSS22.0軟件完成本研究數(shù)據(jù)分析。三組患者激活素-α等計量資料之間的差異采用方差分析;三組患者死亡率等計數(shù)資料之間的差異采用χ2檢驗;此外采用多因素logistic回歸分析探討膿毒癥患者死亡的危險因素。P<0.05表示差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1三組患者基礎(chǔ)臨床指標(biāo)三組患者年齡、性別、合并癥等發(fā)生率均差異無統(tǒng)計學(xué)意義(P>0.05)。見表1。
2.2三組患者病情嚴(yán)重度指標(biāo)膿毒癥組、嚴(yán)重膿毒癥組和膿毒性休克組患者激活素-α分別為(365.57±86.57)、(553.85±108.58)和(974.77±178.54) μg·L-1;降鈣素原分別為(2.46±0.52)、(3.12±0.75)和(3.54±0.78) pg·L-1;APPACHEⅡ評分分別為(13.57±4.38)、(18.48±5.22)和(24.89±7.12)分;SOFA評分分別為(4.12±1.28)、(7.88±2.09)和(11.83±4.25)分;乳酸分別為(2.45±0.54)、(3.98±0.78)和(5.12±1.53)mmol·L-1;以上均差異有統(tǒng)計學(xué)意義(P<0.05)。見表2。
2.3三組患者臨床預(yù)后指標(biāo)三組患者住院時間分別為(37.58±8.39)、(55.48±9.12)、(51.38±10.38)d;死亡率分別為0.00%、22.06%和52.63%;多臟器功能損傷率分別為0.00%、30.88%和81.58%;以上均差異有統(tǒng)計學(xué)意義(P=0.000)。見表3。
2.4膿毒癥患者死亡的危險因素分析以膿毒癥患者127例為樣本,以死亡狀態(tài)為應(yīng)變量(1=死亡,0=生存),進(jìn)行多因素logistic回歸分析。自變量為前述單因素分析(表2)中P<0.05的指標(biāo)/因素,共5個。采用后退法(P>0.05為退出標(biāo)準(zhǔn))進(jìn)行變量篩選和剔除。結(jié)果見表4。顯示:激活素-α、APPACHEⅡ評分、SOFA評分和乳酸升高是膿毒癥患者死亡的危險因素(P<0.05),其OR值均在1.1以上。
3 討論
作為一種常見的致死性疾病,膿毒癥具有病情復(fù)雜、嚴(yán)重等一系列特征。2016年Fleischmann等研究顯示膿毒癥和嚴(yán)重膿毒癥患者死亡率分別為17%和26%,全球范圍內(nèi)每年月530萬人死于膿毒癥[12]。為更好地區(qū)分重癥患者,膿毒癥治療指南將膿毒癥患者分為膿毒癥、嚴(yán)重膿毒癥和膿毒性休克,可以較好地區(qū)分患者病情嚴(yán)重程度。早期識別危重患者,可以對這類患者加強干預(yù),或許可進(jìn)一步降低膿毒癥患者死亡率。激活素-α具有促炎作用,可以通過促進(jìn)腫瘤壞死因子-α、白細(xì)胞介素-6等炎性因子,誘導(dǎo)一氧化氮合酶,最終促進(jìn)炎性反應(yīng)的產(chǎn)生[9,13]。膿毒癥是由于感染引起的一個全身性炎性反應(yīng)性疾病,過度擴大的炎性反應(yīng)可導(dǎo)致患者臟器功能損傷、血容量不足、休克等,甚至死亡。因此膿毒癥患者激活素-α水平可顯著升高。為探討激活素-α在膿毒癥患者中的表達(dá)水平和臨床意義,2016年Lee等納入了130例膿毒癥患者,結(jié)果顯示膿毒癥、重度膿毒癥和膿毒性休克患者激活素-α水平分別為251、319和432 μg·L-1差異有統(tǒng)計學(xué)意義(P=0.000),激活素-α升高是膿毒癥患者死亡的危險因素[10]。本研究同樣顯示激活素-α隨著膿毒癥患者病情嚴(yán)重程度升高而升高,多因素logistic回歸分析顯示激活素-α、APPACHEⅡ評分、SOFA評分和乳酸升高是膿毒癥患者死亡的危險因素(P<0.05)。C反應(yīng)蛋白是一種急性相蛋白,在感染或非感染性炎性反應(yīng)時均可明顯升高,臨床中被廣泛使用。既往學(xué)者認(rèn)為炎性反應(yīng)程度越嚴(yán)重,C反應(yīng)蛋白越高,但本研究顯示膿毒癥、嚴(yán)重膿毒癥和膿毒性休克患者C反應(yīng)蛋白水平差異無統(tǒng)計學(xué)意義。

表1 三組患者基礎(chǔ)臨床指標(biāo)
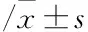
表2 三組患者病情嚴(yán)重度指標(biāo)

表3 三組患者臨床預(yù)后指標(biāo)

表4 膿毒癥患者死亡的危險因素分析
激活素-α升高導(dǎo)致膿毒癥患者預(yù)后不良的機制尚不完全清楚。可能與激活素-α的炎性刺激作用有關(guān)。膿毒癥的發(fā)病主要是由原發(fā)疾病引起的一個全身性感染,感染的刺激導(dǎo)致全身系統(tǒng)性的炎性反應(yīng),炎性反應(yīng)形成級聯(lián)反應(yīng),降低患者體內(nèi)炎性反應(yīng)有助于改善患者臨床預(yù)后。Honore等研究顯示使用持續(xù)性血液濾過降低膿毒癥炎性反應(yīng)水平,進(jìn)而改善患者臨床預(yù)后[14]。腫瘤壞死因子-α、白介素-6等是炎性因子,其水平升高是膿毒癥患者預(yù)后不良的因素[15-16]。而激活素-α可以誘導(dǎo)一氧化氮合酶、腫瘤壞死因子-α、白細(xì)胞介素-6等,進(jìn)一步擴大患者炎性反應(yīng),進(jìn)而導(dǎo)致膿毒癥患者臨床預(yù)后惡化。

