優(yōu)化就診流程對ST段抬高型心肌梗死患者救治時間的影響
榮 麗 錢 鑫
(泰達國際心血管病醫(yī)院,天津 300457)
急性ST段抬高型心肌梗死(ST segment elevated myocardial infarction,STEMI)是指因冠狀動脈急性完全閉塞所導致的心肌急性缺血性壞死引起的一系列臨床癥候群,是最常見的致死性急性胸痛性疾病[1]。STEMI病情兇險、危急、救治時間窗短,救治與預后效果具有完全時間依賴性,及早進行經(jīng)皮冠狀動脈介入治療(PCI)有利于挽救缺血心肌,縮小梗死面積,保護心功能,改善長期預后。入門--球囊擴張(D2B)時間是評價STEMI救治情況及急診PCI質(zhì)量的重要標準和量化指標[2]。我院于2015年12月成立胸痛中心,并通過中國胸痛中心認證。自建立以來,我院聯(lián)合院前120急救中心、網(wǎng)絡醫(yī)院、急診、心內(nèi)科、心外科、檢驗科和影像學科等,開通了以團隊醫(yī)療模式救治危及生命的急性心肌梗死、主動脈夾層、肺動脈栓塞等急性非創(chuàng)傷性胸痛患者的綠色診療通道,使STEMI的臨床搶救效果得到明顯的改善,現(xiàn)報告如下。
1 資料與方法
1.1 資料 選取我院急診科就診的符合STEMI臨床診斷標準并行急診PCI的患者作為研究對象,診斷標準參考 《2013年AHA/ACCF ST段抬高型心肌梗死診療指南》[3]。排除標準:①發(fā)病已超過12 h的STEMI患者,無明顯血流動力學異常;②到達我院前已經(jīng)接受溶栓或PCI等血運重建治療;③具有急診PCI或抗凝抗血小板治療禁忌證,如消化道大出血、腦出血等[4]。對照組為胸痛中心認證前采用傳統(tǒng)診療模式的2015年11至12月的就診患者共79例,其中男63 例,女 16 例,年齡 33~85 歲,平均(61.58±12.36)歲;觀察組為胸痛中心認證后采用規(guī)范化就診流程的2016年11至12月的就診患者共84例,其中男66 例,女 18 例,年齡 27~84 歲,平均(59.80±13.23)歲,兩組年齡(t=0.886,P=0.377)、性別(χ2=0.034,P=0.854)比較,差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 方法 回顧性調(diào)閱本院患者電子病歷信息系統(tǒng)數(shù)據(jù),對比D2B時間及進-出急診室時間。D2B時間指患者入門至球囊擴張的時間,進-出急診室時間指患者入門至離開急診室轉(zhuǎn)入導管室的時間。
1.2.1 對照組 采用傳統(tǒng)診療模式,即患者入院經(jīng)護士分診后,先去門診大廳掛號然后由急診科醫(yī)生接診,護士遵醫(yī)囑行心電圖檢查后醫(yī)生結合臨床癥狀作出診斷,電話通知心內(nèi)科介入醫(yī)生會診,確診后由心內(nèi)科醫(yī)生聯(lián)系導管室準備行急診PCI術,護士遵醫(yī)囑進行各項術前準備,家屬到住院處辦理住院手續(xù)后,護士將患者送入介入中心[5]。
1.2.2 觀察組 我院胸痛中心認證后,急診科對就診流程進行優(yōu)化。采取“先診治,后收費”的原則,患者到診后,護士不必等待醫(yī)生醫(yī)囑,立即問診、行心電圖檢查,檢測生命體征,詢問癥狀,查看體征,然后進行預檢分診,家屬憑借預檢分診單掛號。急診科設立獨立且專用的分診、掛號、辦理住院窗口,方便患者及家屬辦理各種手續(xù)。一旦急診科醫(yī)生初步診斷患者為STEMI后則立即開啟院內(nèi)綠色通道:護士進行術前準備、電話通知心內(nèi)科介入醫(yī)生會診(5 min內(nèi)到達)、通知超聲科進行床旁心臟超聲檢查,并啟動導管室系統(tǒng)(15 min內(nèi)完成導管室的術前準備)等團隊醫(yī)療模式。心內(nèi)科醫(yī)生查看患者后進行術前談話,家屬簽署手術同意書,開通一鍵住院綠色通道,患者可先進入介入中心行急診PCI術,家屬后補辦住院手續(xù),節(jié)省了等待時間。急診科改善了建筑格局,與導管室僅一墻之隔,急診護士與介入中心護士利用完善的電子交接單,交接患者的生命體征、靜脈用藥、相關病史、過敏史等[6],從而快速安全地轉(zhuǎn)送STEMI患者至導管室。
1.3 統(tǒng)計分析 采用SPSS21.0統(tǒng)計軟件包對數(shù)據(jù)進行統(tǒng)計分析。對所有計量數(shù)據(jù)進行正態(tài)性檢驗,兩組患者的年齡采用獨立樣本的t檢驗,兩組患者的性別采用卡方檢驗,兩組患者D2B時間、進-出急診室時間數(shù)據(jù)為非正態(tài)分布,所以用中位數(shù)、四分位距表示,使用獨立樣本的秩和檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
兩組患者急診STEMI行PCI D2B時間、進-出急診室時間比較,見表1。
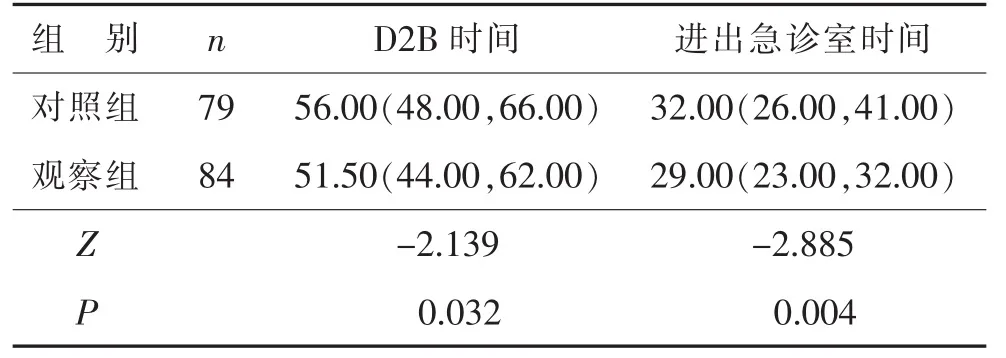
表1 兩組患者D2B時間、進-出急診室時間比較[min,M(P25,P75)]
結果顯示,觀察組患者D2B時間、進-出急診室的時間較對照組縮短,差異有統(tǒng)計學意義(P<0.05)。
3 討論
3.1 優(yōu)化就診流程縮短D2B時間 建筑布局改善后,改變了以往患者先經(jīng)急診護士分診,再去門診大廳掛號、到住院處辦理住院手續(xù)的繁瑣就診流程,在急診護士站旁設立獨立且專用的掛號、繳費及住院窗口,方便了患者及家屬辦理各種手續(xù)。急診搶救室與導管室后門比鄰設置,一步之遙,轉(zhuǎn)運患者既快捷又安全。急診科負責協(xié)調(diào)團隊分秒必爭地完成緊急搶救:心內(nèi)科介入醫(yī)生會診、導管室術前準備、床旁心臟超聲檢查、相關化驗、藥物治療等。急診醫(yī)生第一時間通知介入醫(yī)生并啟動導管室系統(tǒng),急診護士連續(xù)的護理、無縫隙的交接,這些都確保了患者得到及時的救治。
3.2 優(yōu)化就診流程縮短進-出急診室時間
3.2.1 “先診治,后收費”診療模式縮短進-出急診室時間 患者到診后,護士不必等待醫(yī)生醫(yī)囑,立即問診、行心電圖檢查,檢測生命體征,詢問癥狀,查看體征,然后進行預檢分診,家屬憑預檢分診單掛號。急診救治流程的優(yōu)化,避免了家屬等待掛號、繳費、辦理住院,護士等待各項醫(yī)囑等方面的時間浪費。護士床旁檢測心肌標志物,20 min左右出結果,費用不足的患者仍然按流程診治及手術。開通患者綠色通道的權限由醫(yī)務部下放到急診醫(yī)生。心內(nèi)科醫(yī)生開通一鍵住院綠色通道,患者可先進入介入中心行急診PCI術,家屬后補辦住院手續(xù),節(jié)省了等待時間。
3.2.2 優(yōu)化的護理搶救模式縮短進-出急診室時間。STEMI患者的護理搶救包括預檢分診、心電圖鑒別、持續(xù)生命體征監(jiān)測、吸氧、建立靜脈通道和使用急救藥物,必要時給予心肺復蘇和除顫。針對STEMI搶救流程,對急診科護士進行系統(tǒng)化、高質(zhì)量的全員培訓[7],每周進行搶救演練,保證每位STEMI患者在10 min內(nèi)完成心電圖,20 min內(nèi)完成采血,30 min內(nèi)服雙抗藥,90 min內(nèi)實施PCI治療。護士采取“定人、定崗、定時、定位”的模式進行搶救,所有搶救物品、儀器等一律在規(guī)定位置放置,并做到全員熟知,以提高默契配合搶救的能力,爭分奪秒完成術前準備,盡快將STEMI患者送往導管室。此外,完善的電子交接流程,規(guī)范了急危重癥患者術前交接的內(nèi)容,填補了交接時易產(chǎn)生的漏洞,增強了護理人員的責任心,提高了轉(zhuǎn)運交接的安全性。
4 小結
胸痛中心的目標是在最短的時間內(nèi)將急性胸痛患者送至具有救治能力的醫(yī)院,接受最佳治療。由于診療不規(guī)范等原因,STEMI患者早期接受再灌注比例低,存在介入治療延遲等問題。我院建立胸痛中心后實行全院團隊協(xié)作的急診就診流程的目的就是盡最大程度減少STEMI患者在分診、診斷、檢查、治療、護理、轉(zhuǎn)運過程中時間的浪費,使患者在可救治的“時間窗”內(nèi)得到及時救治[8]。優(yōu)化的就診流程強化了醫(yī)護人員的時間觀念,優(yōu)化了醫(yī)療和護理工作流程,而且最大限度地縮短了D2B時間和進-出急診室的時間,有助于STEMI患者得到最及時的救治和獲得良好的預后效果。

