直腸壓力測定聯合盆底肌肉張力測定在陰道后壁膨出診斷中的價值分析
(中國醫科大學附屬盛京醫院 婦產科,遼寧 沈陽 110004)
以排便出口障礙為主要表現的陰道后壁膨出是女性盆底功能障礙疾病的常見臨床表現[1],其主要是由于固定陰道的宮骶韌帶和直腸陰道筋膜等結構經過分娩[2]、拉伸、強度降低、斷裂或是先天缺陷[3],使得與其緊密相連的直腸前壁經薄弱點膨出于陰道內,造成盆底解剖學異常或盆底肌群功能失調[4]。許多患者出現出口梗阻性排便困難的臨床癥狀,患者往往需在肛門周圍加壓,或手指伸入陰道堵塞膨出口協助排便。
到目前為止,人們對于后盆腔功能評價尚屬于起步階段。盆底肌肉張力測定及直腸肛管壓力測定是針對盆底肌肉及直腸的特異性功能檢測方法。本課題通過研究直腸肛管壓力參數和盆底肌肉張力參數與陰道后壁膨出的相關性,旨在為后盆腔功能障礙的診治及進一步研究提供客觀實用的檢查手段,對后盆腔功能障礙的診治起到輔助指導作用。
1 資料與方法
1.1 一般資料
選擇2010~2016年中國醫科大學附屬盛京醫院婦科入院或在門診就診的盆底疾病具有盆腔臟器脫垂患者87例。根據解剖缺陷部位將患者分為組1 52例,組2 35例,又根據是否存在出口梗阻性排便困難,將組1分為組1A(n=32)及組1B(n=20)2個小組。選擇無盆底臟器脫垂健康志愿者20例做為陰性對照組(組3)。該研究通過中國醫科大學倫理委員會審批,所有患者均知情同意。
1.2 入選標準及排除標準
1.2.1 入選標準 患有陰道前壁或后壁膨出患者,伴或不伴有出口梗阻性排便困難。
1.2.2 排除標準 ①由于下述病變導致神經支配異常:顱腦病變、脊髓或骶神經根或混合病變或者全身性周圍或自主神經病變。②與多系統疾病有關的肛門括約肌異常。③習慣性便秘,每周少于3次排便,無便意。④消化道器質性疾病。⑤依從性差,無法完成規定動作。
1.3 分組
1.3.1 組1A 根據POP-Q評分,診斷陰道后壁膨出患者,伴出口梗阻性排便困難。
1.3.2 組1B 根據POP-Q評分,診斷陰道后壁膨出患者,不伴出口梗阻性排便困難。
1.3.3 組2 根據POP-Q評分,診斷陰道前壁膨出不伴有陰道后壁膨出患者。
1.3.4 組3 無盆底臟器脫垂。
1.4 檢測指標
1.4.1 直腸肛管壓力參數的測定 直腸肛管壓力測定應用中國醫科大學附屬盛京醫院胃腸動力測壓系統。測壓導管為8通道直腸測壓導管。可進行直腸肛管靜息壓、最大縮榨壓、直腸力排壓、肛管力排壓、直腸初始感覺壓力及直腸最大耐受容量的測量。
1.4.2 盆底肌肉張力測定 運用中國醫科大學附屬盛京醫院“BIO 2001電刺激生物反饋治療儀”直接進行盆底肌肉最大張力、盆底肌肉最小張力及力排時盆底肌肉張力測定。
1.5 觀察指標
選取直腸靜息壓、肛管靜息壓、直腸縮榨壓、肛管縮榨壓、直腸力排壓、肛管力排壓、直腸初始感覺壓力、直腸最大耐受容量、盆底最大張力、盆底最小張力、直腸力排壓/盆底肌肉張力,作為觀察指標。
1.6 統計學方法
數據分析采用SPSS 13.0統計軟件,計量資料以均數±標準差(±s)表示,采用方差分析和t檢驗,計數資料采用例(%)表示,P<0.05為差異有統計學意義。
2 結果
研究期間,符合錄入標準的對象為123例,最終納入本項研究為107例。16例被排除本研究,其中9例由于每周排便少于3次,考慮腸道傳輸速度較慢,5例合并自主神經病變,1例依從性較差,無法配合完成盆底肌肉收縮運動,1例拒絕此項研究中的檢查項目。
107例參與者的一般狀況見表1。盆腔臟器脫垂患者以Ⅲ、Ⅳ度脫垂為主,合并陰道后壁膨出患者52例,合并前盆腔、中盆腔膨出不合并陰道后壁膨出患者35例,不合并盆底臟器脫垂患者20例。脫垂患者中,64例患者同時存在不同程度的會陰體裂傷,其中3例患者合并肛門括約肌損傷。根據羅馬Ⅲ診斷標準,32例患者同時存在排便困難癥狀。
組1、組2與組3比較,其肛管靜息壓、肛管縮榨壓及盆底最大張力差異有統計學意義(P<0.05),組1、組2比組3減小。組1中直腸力排壓較組2減小,肛管力排壓較組2增加,差異均有統計學意義(P<0.05)。其他觀察指標各組間差異無統計學意義(P>0.05)。見表2。
組1A與組1B比較,直腸力排壓減小(P=0.032),肛管力排壓增加(P=0.000),盆底肌肉張力增加(P=0.006),直腸力排壓/盆底肌肉張力減小(P=0.038),其他各項參數兩組間差異無統計學意義(P>0.05)。見表3。
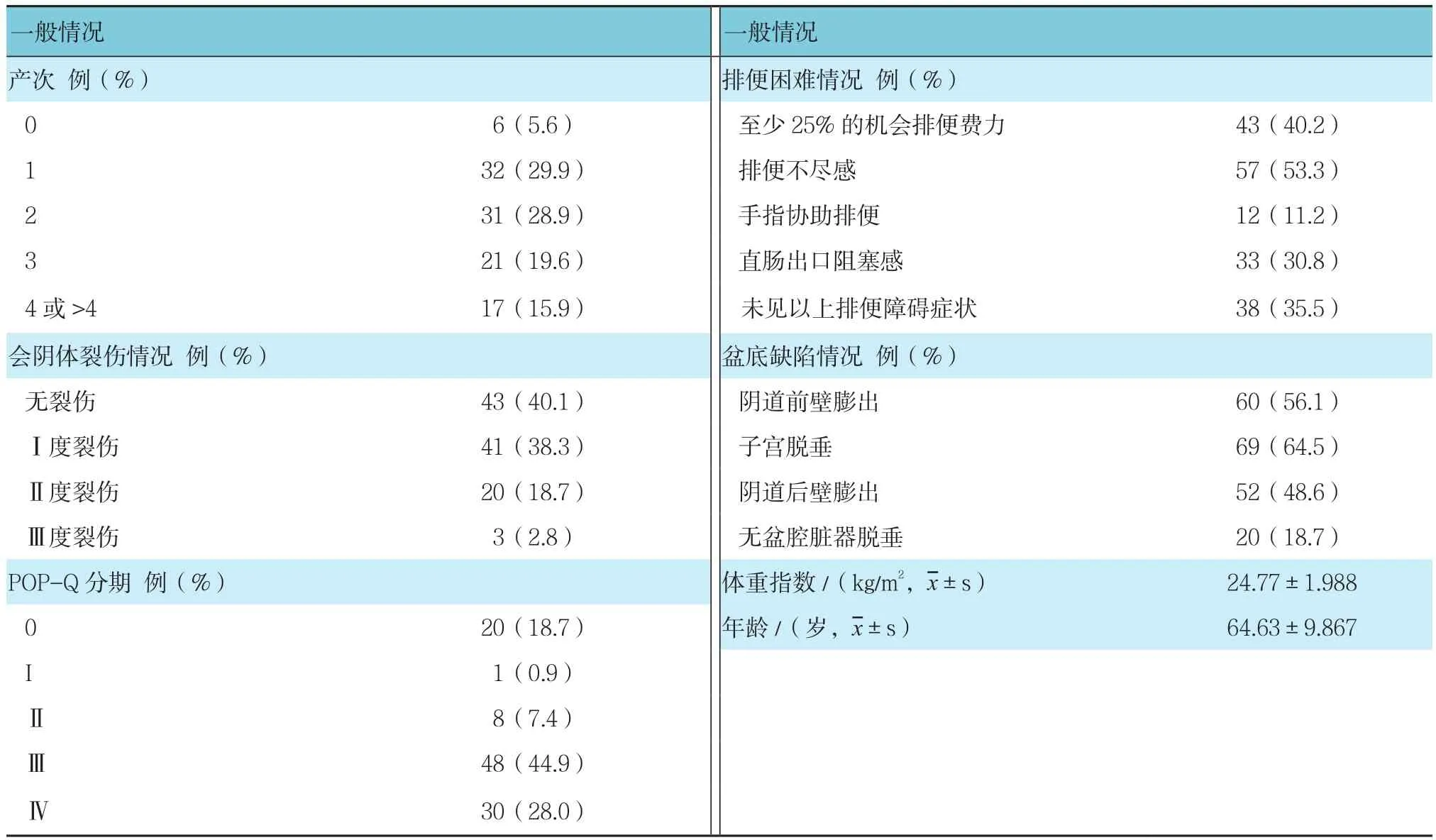
表1 研究對象的一般情況 (n=107)
表2 組1、組2、組3盆底測量參數差異性比較 (±s)
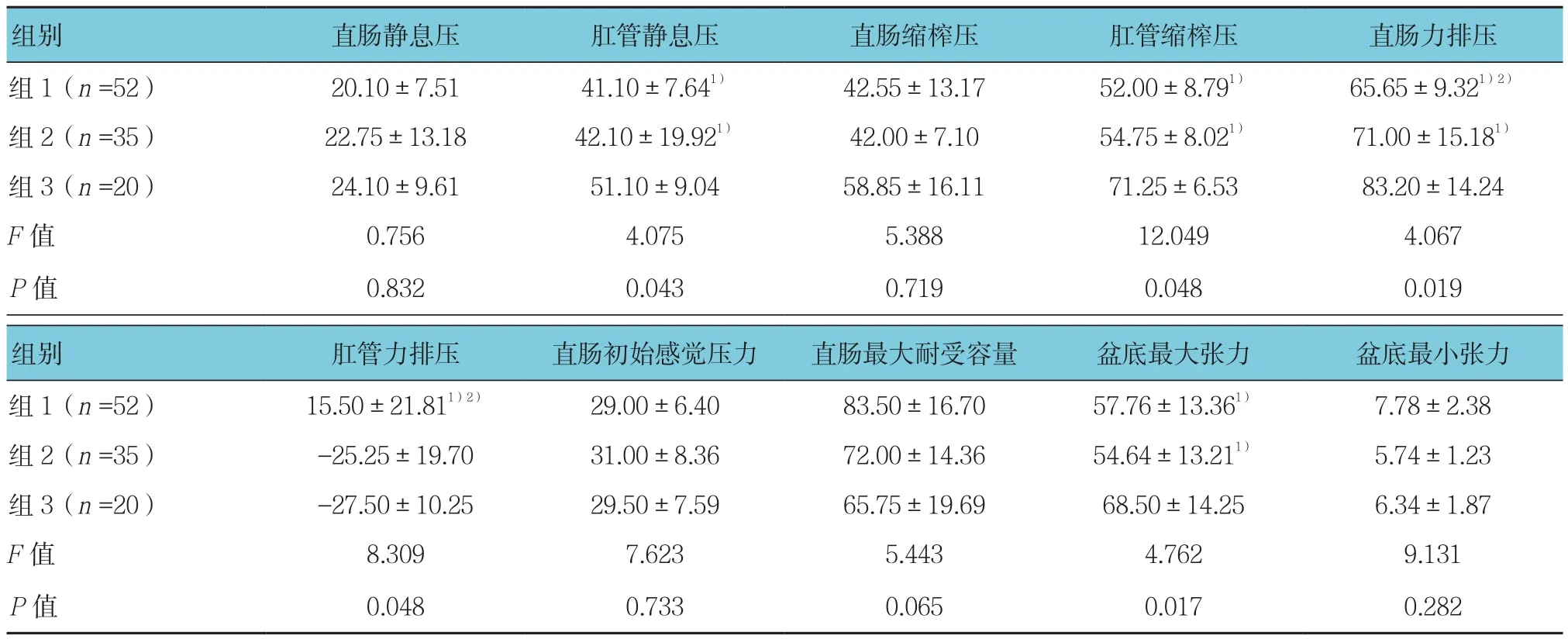
表2 組1、組2、組3盆底測量參數差異性比較 (±s)
注:1)與組3比較,P <0.05;2)與組2比較,P <0.05
組別 直腸靜息壓 肛管靜息壓 直腸縮榨壓 肛管縮榨壓 直腸力排壓組 1(n=52) 20.10±7.51 41.10±7.641) 42.55±13.17 52.00±8.791) 65.65±9.321)2)組 2(n=35) 22.75±13.18 42.10±19.921) 42.00±7.10 54.75±8.021) 71.00±15.181)組 3(n=20) 24.10±9.61 51.10±9.04 58.85±16.11 71.25±6.53 83.20±14.24 F值 0.756 4.075 5.388 12.049 4.067 P值 0.832 0.043 0.719 0.048 0.019組別 肛管力排壓 直腸初始感覺壓力 直腸最大耐受容量 盆底最大張力 盆底最小張力組 1(n=52) 15.50±21.811)2) 29.00±6.40 83.50±16.70 57.76±13.361) 7.78±2.38組2(n=35) -25.25±19.70 31.00±8.36 72.00±14.36 54.64±13.211) 5.74±1.23組 3(n=20) -27.50±10.25 29.50±7.59 65.75±19.69 68.50±14.25 6.34±1.87 F值 8.309 7.623 5.443 4.762 9.131 P值 0.048 0.733 0.065 0.017 0.282
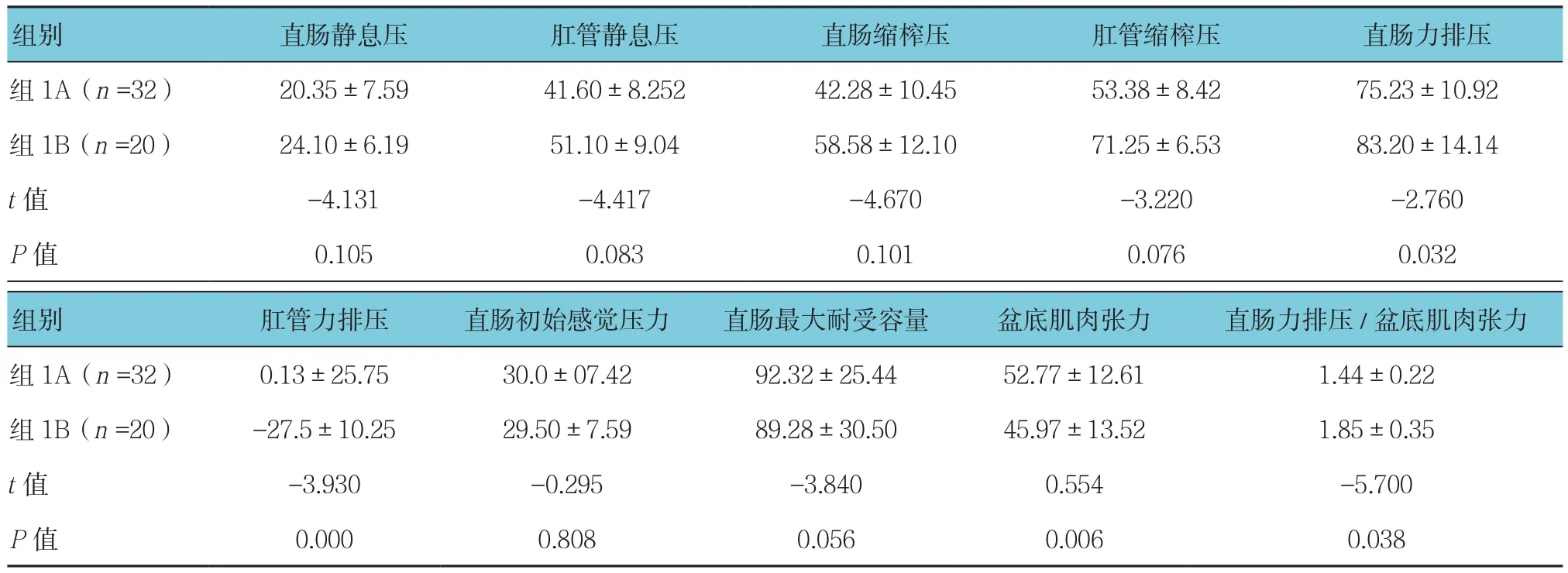
表3 組1A與組1B盆底測量參數差異性比較
3 討論
盆底臟器脫垂伴直腸出口障礙主要表現為出口梗阻性便秘癥狀[5-6],例如:排便困難、排便時間延長、排便不盡感、排便量少、會陰下墜感。盆腔臟器脫垂伴有直腸出口障礙的患者通常接受陰式或微創形式的補片置入,以改善癥狀[7]。目前,臨床上對此癥狀的診斷及評估主要取決于患者的主觀癥狀,缺少簡便易行的輔助檢查方式為該病的診治評估提供客觀依據。直腸壓力測定常常被用于評價各類型排便困難的診斷[8],效果肯定。然而尚未有研究利用該方法對于盆底臟器脫垂所引起的出口梗阻性排便困難進行深入研究。本研究即通過對盆腔臟器脫垂患者進行盆底肌肉張力及直腸壓力測定,為診斷該疾病提供客觀的輔助檢查方式,并試圖揭示其發病機制,為進一步治療提供指導。
本研究發現盆腔臟器脫垂的患者由于盆底肌肉張力減弱,多伴有直腸內壓力及陰道內壓力變化。其中,盆底肌肉最大張力、肛管靜息壓、肛管縮榨壓較陰性對照組降低,提示患者多存在盆底肌肉松弛,尤其是以肛提肌為主的骨骼肌松弛。直腸力排壓的降低提示部分盆腔臟器脫垂可能合并直腸陰道筋膜的損傷。臨床上表現為直腸前凸及陰道后壁膨出。直腸陰道筋膜附著于子宮頸環與會陰體間,是盆腔重要的功能性筋膜結構[9]。由于直腸陰道筋膜的缺損,導致排便應力過程中,直腸內壓力產生向陰道方向的側向應力,使直腸內壓力增加有限,而肛管力排壓的增高,則提示存在部分盆底失遲緩現象,促進了排便困難的發生。
本研究為探究排便出口梗阻癥狀的特異性觀察指標,比較組1A和組1B之間各項參數的差異。組1A中直腸力排壓低于組1B,提示存在排便出口梗阻的患者可能由于直腸陰道筋膜的薄弱與損傷,造成排便應力過程中直腸壓力降低,從而導致了排便困難。這與文獻的研究結論相類似[10-11]。組1A中肛管力排壓增加,提示盆底肌肉失遲緩在出口梗阻性排便困難中具有重要作用。組1A比組1B直腸力排壓/盆底肌肉張力降低,進一步提示了排便過程中直腸向下應力的一部分轉化凸向陰道方向的側向應力,使得直腸內力向下的力排壓力減小,盆底肌肉張力增高。也可以解釋患者用手還納陰道內膨出組織,對抗側向應力,可協助排便的癥狀。該結論與BILLECOCQ等[12]認為出口梗阻性便秘與直腸壁收縮能力減弱有關的研究結論相一致。
綜上所述,本實驗初步認為直腸壓力測定聯合盆底肌肉張力測定可作為診斷盆腔臟器脫垂相關性排便出口梗阻疾病的輔助診查手段。盆底臟器脫垂導致的排便困難通常具有直腸力排壓減小,肛管力排壓增大,直腸力排壓/盆底肌肉張力減小的臨床表現。

