自擬狼瘡方聯(lián)合潑尼松治療系統(tǒng)性紅斑狼瘡療效及對24 h尿蛋白定量、免疫指標(biāo)、β-arrestin1的影響
岳 峰,崔麗敏,張 珍,安巨會,劉東海,周文花
(1. 河北省廊坊市人民醫(yī)院,河北 廊坊065000;2. 河北省廊坊市婦幼保健中心,河北 廊坊 065000)
系統(tǒng)性紅斑狼瘡是一類由自身免疫系統(tǒng)異常介導(dǎo),以免疫性炎癥為主要表現(xiàn)的常見結(jié)締組織疾病[1]。目前該病發(fā)病機制尚未完全闡明,主要采用皮質(zhì)類固醇激素治療,但難以控制病情進展,且長期應(yīng)用毒副作用嚴重,而由此導(dǎo)致繼發(fā)感染已成為目前患者死亡主要原因之一[2-3]。近年來隨著中醫(yī)藥基礎(chǔ)與臨床研究深入開展,其在系統(tǒng)性紅斑狼瘡治療方面優(yōu)勢獲得廣泛認可,國內(nèi)臨床診療指南已推薦將含有中醫(yī)藥的綜合干預(yù)方案作為治療首選[4]。2014年6月—2016年6月,筆者觀察了自擬狼瘡方聯(lián)合潑尼松治療系統(tǒng)性紅斑狼瘡療效及對24 h尿蛋白量、免疫指標(biāo)、β-抑制蛋白質(zhì)1(β-arrestin1)的影響,現(xiàn)將結(jié)果報道如下。
1 臨床資料
1.1一般資料 選取廊坊市人民醫(yī)院上述時期收治的系統(tǒng)性紅斑狼瘡患者90例,均符合《系統(tǒng)性紅斑狼瘡診斷及治療指南》[5]和《中醫(yī)內(nèi)科常見病診療指南》[6]中相關(guān)診斷標(biāo)準,SLEDAI評分5~14分,年齡18~75歲,患者及家屬對本研究知情同意;排除入組前2個月應(yīng)用研究相關(guān)藥物者,其他結(jié)締組織病者,其他原因?qū)е吕钳徴撸Y(jié)核者,嚴重全身感染者,精神系統(tǒng)疾病者,心腦肝腎功能障礙者,藥物過敏者及臨床資料不全者。將患者隨機分為2組:對照組45例,男2例,女43例;年齡19~64(29.72±6.07)歲;病程3~26(10.24±3.70)個月。觀察組45例,男1例,女44例;年齡18~67(29.90±6.12)歲;病程3~25(10.14±3.66)個月。2組一般資料比較差異無統(tǒng)計學(xué)意義(P均>0.05)。
1.2治療方法 對照組給予潑尼松(廣東萬健制藥有限公司生產(chǎn),國藥準字H44021252,規(guī)格5 mg)口服,首劑量1 mg/(kg·d),8周后改為0.5 mg/(kg·d)。觀察組則在對照組治療基礎(chǔ)上加用自擬狼瘡方治療,組方:熟地黃20 g、山茱萸20 g、女貞子20 g、墨旱蓮15 g、太子參15 g、青蒿15 g、牡丹皮15 g、雞血藤15 g、白花蛇舌草15 g、當(dāng)歸15 g,每天1劑,早晚分服。2組均治療6個月后觀察療效。
1.3觀察指標(biāo) ①記錄患者治療前、治療3個月和6個月糖皮質(zhì)激素用量。②治療前后分別依據(jù)《中醫(yī)病證診斷療效標(biāo)準》[7]對面部紅斑、關(guān)節(jié)疼痛、發(fā)熱及水腫證候進行評分,分值越低提示癥狀越輕微。③采用SLEDAI評分進行病情活動度評價[5],采用24 h尿蛋白定量進行腎功能評價,采用酶聯(lián)免疫吸附法檢測IL-10、IL-12及β-arrestin水平。④治療結(jié)束后評估臨床療效。顯效:主要癥狀體征明顯減輕,實驗室指標(biāo)基本恢復(fù)正常;有效:主要癥狀體征有所減輕,實驗室指標(biāo)可見改善但未達正常;無效:未達上述標(biāo)準[7]。⑤記錄患者治療過程中面色潮紅、心動過速及心煩易怒發(fā)生情況,統(tǒng)計患者隨訪3個月和6個月復(fù)發(fā)情況。
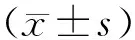
2 結(jié) 果
2.12組治療前后糖皮質(zhì)激素用量比較 2組治療3個月和6個月后糖皮質(zhì)激素用量均顯著降低(P均<0.05),且觀察組糖皮質(zhì)激素用量顯著低于對照組(P<0.05)。見表1。

表1 2組治療前后糖皮質(zhì)激素用量比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
2.22組治療前后癥狀體征評分比較 2組治療后面部紅斑、關(guān)節(jié)疼痛、發(fā)熱及水腫積分均顯著降低(P均<0.05),且觀察組治療后以上積分均顯著低于對照組(P均<0.05)。見表2。
2.32組治療前后SLEDAI評分和24 h尿蛋白定量比較 2組治療后SLEDAI評分和24 h尿蛋白定量均顯著降低(P均<0.05),且觀察組治療后以上指標(biāo)均顯著低于對照組(P均<0.05)。見表3。
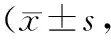
表2 2組治療前后癥狀體征評分比較分)
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
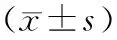
表3 2組治療前后SLEDAI評分和24 h尿蛋白定量比較
注:①與對照組比較,P<0.05;②與對照組比較,P<0.05。
2.42組治療前后IL-10、IL-12及β-arrestin1水平比較 2組治療后IL-10和β-arrestin1水平均顯著降低(P均<0.05),IL-12水平均顯著提高(P均<0.05),且觀察組治療后以上指標(biāo)改善情況均顯著優(yōu)于對照組(P均<0.05)。見表4。
2.52組臨床療效比較 對照組顯效13例,有效20例,無效12例,總有效率73.33%,觀察組顯效24例,有效18例,無效3例,總有效率93.33%。觀察組治療總有效率顯著高于對照組(P<0.05)。
2.62組隨訪復(fù)發(fā)率比較 對照組33例隨訪3個月復(fù)發(fā)率為18.18%(6/33),隨訪6個月復(fù)發(fā)率為33.33%(11/33);觀察組隨訪3個月復(fù)發(fā)率為2.38%(1/42),隨訪6個月復(fù)發(fā)率為7.14%(3/42),觀察組隨訪復(fù)發(fā)率顯著低于對照組(P<0.05)。
2.72組不良反應(yīng)發(fā)生情況比較 觀察組不良反應(yīng)發(fā)生率顯著低于對照組(P<0.05)。見表5。

表4 2組治療前后IL-10、IL-12及β-arrestin1水平比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。

表5 2組不良反應(yīng)發(fā)生情況比較 例(%)
注:①與對照組比較,P<0.05。
3 討 論
系統(tǒng)性紅斑狼瘡屬于多因素誘發(fā)的特異性自身免疫病,患者血清自身抗體和致病性循環(huán)免疫復(fù)合物水平顯著上升,刺激補體活性上升,從而導(dǎo)致全身炎癥反應(yīng)和免疫病理損傷,如不及時控制可形成惡性循環(huán)[8]。已有研究顯示,機體免疫調(diào)節(jié)功能紊亂在系統(tǒng)性紅斑狼瘡病情發(fā)生發(fā)展過程中發(fā)揮著關(guān)鍵作用[9];其中IL-10是一種具有多重免疫調(diào)節(jié)活性的炎性細胞因子,可通過抑制Th1淋巴細胞和自然殺傷細胞相關(guān)細胞因子合成,拮抗B淋巴細胞凋亡和加快其自身分化,并能夠誘導(dǎo)自身抗體形成;同時其水平與患者病情活動度呈正相關(guān)[10]。IL-12屬于Th1類細胞因子,能夠激活早期輔助性淋巴細胞,提高Th1細胞比例和增殖速率,而隨其水平升高SLEDAI評分顯著降低[11]。有研究報道顯示,系統(tǒng)性紅斑狼瘡患者因異常免疫反應(yīng)導(dǎo)致血管內(nèi)皮細胞損傷,進而導(dǎo)致β-arrestin1釋放入血,故β-arrestin1可作為反映疾病活動程度血清學(xué)指標(biāo)之一[12]。
目前西醫(yī)對于系統(tǒng)性紅斑狼瘡患者多采用皮質(zhì)激素單用或與免疫抑制劑聯(lián)用沖擊方案治療,可在一定程度上緩解臨床癥狀體征和降低疾病活動度,但大劑量長時間應(yīng)用所誘發(fā)嚴重不良反應(yīng)導(dǎo)致生活質(zhì)量下降明顯,且減量或停用后復(fù)發(fā)率高達50%~80%[13]。
祖國傳統(tǒng)醫(yī)學(xué)將系統(tǒng)性紅斑狼瘡歸于“陰陽毒” “紅蝴蝶瘡”及“日曬瘡”范疇,認為肝腎虧虛、熱毒瘀阻為其發(fā)病之根本[14];同時多數(shù)方家均認可陰虛內(nèi)熱,邪毒伏藏這一病因病機。中醫(yī)認為激素屬助陽之品,大劑量長期應(yīng)用易致手足心熱、盜汗口干及兩頰潮熱等癥出現(xiàn),加重病者腎陰虧虛病情[15];故中醫(yī)治療系統(tǒng)性紅斑狼瘡當(dāng)以滋陰補腎、清熱活血為主。本研究所用自擬狼瘡方組方中,熟地黃益腎養(yǎng)陰,山茱萸填精滋腎,女貞子滋陰益肝,墨旱蓮止血補腎,太子參益氣健脾,青蒿清熱涼血,牡丹皮散瘀瀉熱,雞血藤活血祛瘀,白花蛇舌草解毒清熱,而當(dāng)歸則養(yǎng)血活血。諸藥合用可共奏透熱養(yǎng)陰、散瘀解毒之功效。現(xiàn)代藥理學(xué)研究顯示,熟地黃可有效調(diào)節(jié)機體免疫功能,提高血漿皮質(zhì)醇水平,避免腎上腺網(wǎng)狀帶萎縮[16];白花蛇草提取物能夠在一定程度上減輕糖皮質(zhì)激素對腎上腺皮質(zhì)抑制效應(yīng),減輕藥物毒副作用[17];而牡丹皮可加強淋巴組織激素抑制效應(yīng),保護腎上腺皮質(zhì)功能[18]。
本研究結(jié)果顯示,觀察組治療后糖皮質(zhì)激素用量明顯少于對照組,面部紅斑、關(guān)節(jié)疼痛、發(fā)熱及水腫積分,SLEDAI評分和24 h尿蛋白定量、IL-10、β-arrestin1水平均顯著低于對照組,IL-12水平顯著高于對照組,治療總有效率顯著高于對照組,不良反應(yīng)發(fā)生率及隨訪復(fù)發(fā)率顯著低于對照組。提示自擬狼瘡方聯(lián)合潑尼松治療系統(tǒng)性紅斑狼瘡可有效減少激素用量,改善相關(guān)癥狀體征,降低尿蛋白量,調(diào)節(jié)免疫指標(biāo)和β-arrestin1水平,并有助于減輕藥物不良反應(yīng),避免遠期復(fù)發(fā)。

