氣囊仿生助產(chǎn)儀在產(chǎn)程活躍期中使用的臨床效果
吳碧荔 李世彤 黃利川 蘇放明
1.深圳市龍崗區(qū)人民醫(yī)院產(chǎn)科,廣東深圳 518116;2.廣東省佛山市南海區(qū)第四人民醫(yī)院產(chǎn)科,廣東佛山 528211;3.深圳遠東婦產(chǎn)科醫(yī)院產(chǎn)科,廣東深圳 518001
仿生氣囊助產(chǎn)術(shù)作為促進自然分娩的一個非藥物性助產(chǎn)技術(shù),根據(jù)國內(nèi)很多的研究項目提示,可以改善軟產(chǎn)道的情況,加強宮縮并提高產(chǎn)力,并由此縮短產(chǎn)程[1-3]。但這些報道中,均按照田揚順教授的推薦的或前人常規(guī)使用方法進行操作,缺乏在臨床工作中結(jié)合孕婦個體差異的情況進行調(diào)整。本課題旨在探討在活躍期中,根據(jù)不同的胎方位及孕婦的軟產(chǎn)道情況靈活性的使用氣囊仿生助產(chǎn)儀,分析其操作情況、孕婦分娩及新生兒出生的數(shù)據(jù)。
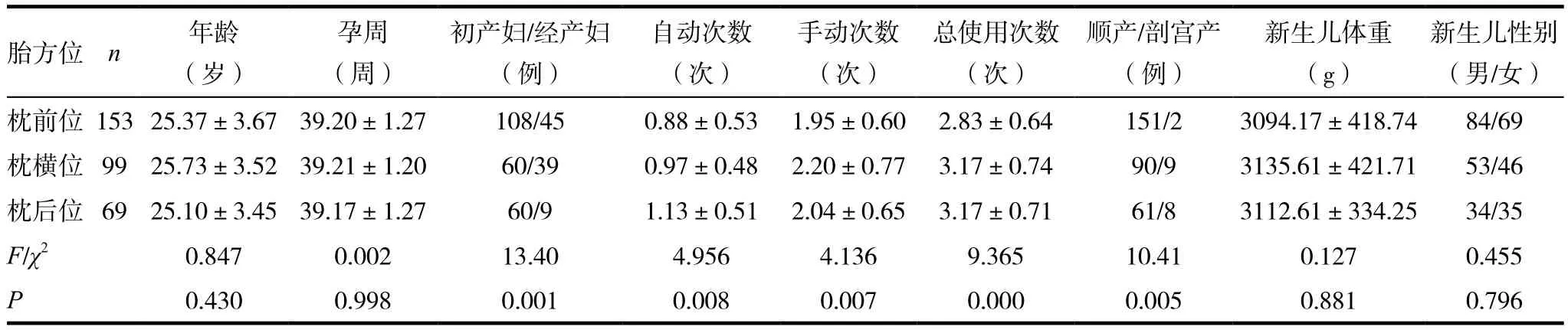
表1 各胎方位組孕婦一般情況及分娩新生兒情況比較
表2 經(jīng)陰道分娩各胎方位組孕婦產(chǎn)程及分娩后出血量比較()
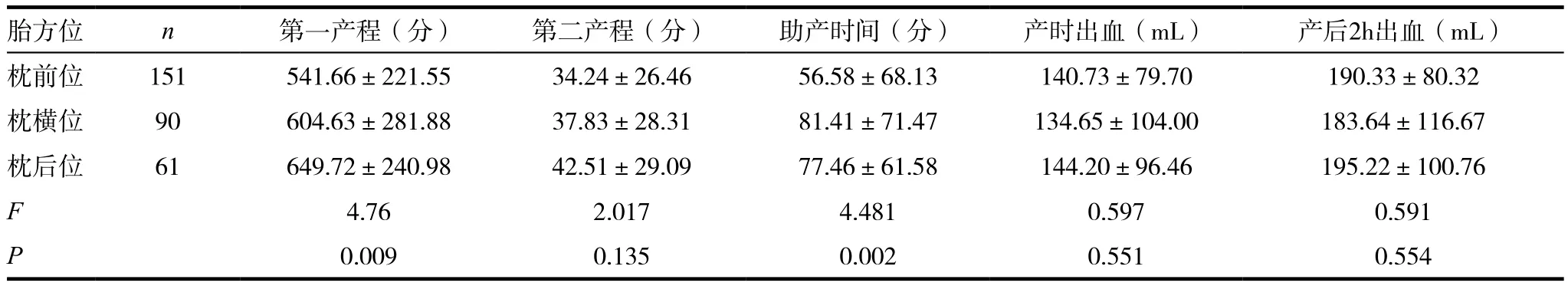
表2 經(jīng)陰道分娩各胎方位組孕婦產(chǎn)程及分娩后出血量比較()
胎方位 n 第一產(chǎn)程(分) 第二產(chǎn)程(分) 助產(chǎn)時間(分) 產(chǎn)時出血(mL) 產(chǎn)后2h出血(mL)枕前位 151 541.66±221.55 34.24±26.46 56.58±68.13 140.73±79.70 190.33±80.32枕橫位 90 604.63±281.88 37.83±28.31 81.41±71.47 134.65±104.00 183.64±116.67枕后位 61 649.72±240.98 42.51±29.09 77.46±61.58 144.20±96.46 195.22±100.76 F 4.76 2.017 4.481 0.597 0.591 P 0.009 0.135 0.002 0.551 0.554
1 資料與方法
1.1 一般資料
選取我院2016年6月~2017年6月收治的320例陰道試產(chǎn)并在產(chǎn)程活躍期中使用氣囊仿生助產(chǎn)儀的孕婦作為研究對象,按照病例對照研究,以胎方位情況作為分組依據(jù),分為枕前位組(153例)、枕橫位組(99例)與枕后位組(69例)、平均年齡分別 為(25.37±3.67)、(25.73±3.52)、(25.10±3.45)歲,平均孕周分別為(39.20±1.27)、(39.21±1.20)、(39.17±1.27)周;兩組的一般資料比較差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。納入標準:(1)年齡 18 ~ 45歲;(2)單胎;(3)核對孕周≥ 37周;(4)頭位。排除標準:存在嚴重合并癥(心臟病心功能評分Ⅲ級或以上、重型肝炎、重度貧血等),產(chǎn)科嚴重并發(fā)癥(重度子癇前期、妊娠期糖尿病并發(fā)酮癥酸中毒、重度肝內(nèi)膽汁淤積癥等)、前置胎盤、胎盤早剝、軟產(chǎn)道或骨產(chǎn)道畸形、異常、臍帶先露、臍帶脫垂、器械助產(chǎn)的孕婦。
1.2 方法
臨床回顧性病例對照分析。產(chǎn)程進入活躍期后經(jīng)陰道檢查孕婦胎方位情況,確認胎方位:枕前位、枕橫位、枕后位,由產(chǎn)科醫(yī)生及助產(chǎn)士綜合評估孕婦情況,進行醫(yī)患溝通,簽署知情同意書使用氣囊仿生助產(chǎn)儀。記錄孕婦基本情況:年齡、孕產(chǎn)次、臨產(chǎn)時間、氣囊仿生助產(chǎn)儀產(chǎn)使用情況、宮口開全及胎兒娩出時間、產(chǎn)時及產(chǎn)后2h出血量、新生兒性別、新生兒評分、自然分娩量、剖宮產(chǎn)量等數(shù)據(jù)。
1.3 統(tǒng)計學(xué)處理
采用統(tǒng)計學(xué)軟件SPSS22.0對數(shù)據(jù)進行統(tǒng)計分析,計量資料以()表示,兩兩比較采用t檢驗,多組計量資料比較采用F檢驗,計數(shù)資料以百分數(shù)(%)表示,采用χ2檢驗。P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 一般資料
納入本研究的孕婦共320例,枕前位組(153例)、枕橫位組(99例)與枕后位組(69例)、年齡、孕周等一般資料比較,差異無統(tǒng)計學(xué)意義(P>0.05)。
2.2 各胎方位組孕婦一般情況及分娩新生兒情況比較
初產(chǎn)婦所占比例更多(P<0.05),枕后位、枕橫位組孕婦的剖宮產(chǎn)率較枕前位組孕婦高(P<0.05),氣囊仿生助產(chǎn)儀使用的手動操作、自動操作以及總操作的次數(shù)在組間比較差異有統(tǒng)計學(xué)意義(P<0.05)。其所分娩新生兒性別比列、體重及產(chǎn)傷情況差異均無統(tǒng)計學(xué)意義(P>0.05)。見表1。
2.3 提取經(jīng)陰道分娩的孕婦分析
枕前位組(151例)、枕橫位組(90例)與枕后位組(61例),枕后位組孕婦第一產(chǎn)程時間、較枕橫位組孕婦所需時間長,較枕前位組孕婦更長,差異有統(tǒng)計學(xué)意義(P<0.05)。由使用氣囊仿生助產(chǎn)儀到宮口開全時間計算,統(tǒng)計學(xué)上組間差異有統(tǒng)計學(xué)意義(P<0.05)。第二產(chǎn)程時間、產(chǎn)時出血量、產(chǎn)后2h出血量在三組孕婦比較,差異均無統(tǒng)計學(xué)意義(P>0.05)。見表2。
3 討論
自然分娩是人類最最原始并延續(xù)至現(xiàn)在的分娩方式,但由于技術(shù)拓新、對分娩的研究,以及人們觀念的轉(zhuǎn)變,如今,經(jīng)剖宮產(chǎn)分娩的孕婦占據(jù)了分娩總數(shù)的1/3甚至半邊的江山。隨著剖宮產(chǎn)率上升,由此引發(fā)的各種并發(fā)癥及后遺癥受到醫(yī)療乃至社會的日益關(guān)注[4-5]。要降低剖宮產(chǎn)率,最直接的辦法是促進自然分娩。陰道分娩的一些重要技術(shù)如產(chǎn)鉗、胎頭吸引等陰道助產(chǎn)技術(shù)逐漸在年輕一輩失傳。一位優(yōu)秀的產(chǎn)科醫(yī)生,不只是安全、有效的完成剖宮產(chǎn),而更重要的是對于適于陰道分娩的孕婦,運用各項技術(shù)技能與助產(chǎn)士,并聯(lián)合麻醉師、新生兒醫(yī)師,共同促進孕婦自然分娩[6]。醫(yī)護人員應(yīng)明確把握剖宮產(chǎn)的手術(shù)指征,而不是為了規(guī)避近期醫(yī)療糾紛風(fēng)險,而忽視了剖宮產(chǎn)手術(shù)的遠期并發(fā)癥。
氣囊仿生助產(chǎn)技術(shù)作為促進自然分娩的一項助產(chǎn)技術(shù),雖然已經(jīng)被上千所醫(yī)院使用并證明安全有效,但為保證母嬰安全,臨床使用中仍有很多細節(jié)性問題需要探討。陰道分娩的過程中,當骨產(chǎn)道及胎兒大小已經(jīng)成為既定因素的前提下,要促進自然分娩,可以改變的就是軟產(chǎn)道、產(chǎn)力及孕婦精神心理因素[7]。軟產(chǎn)道是影響胎頭機轉(zhuǎn)的一個重要阻力因素。經(jīng)產(chǎn)婦因既往分娩,宮口的擴張所需要時間比初產(chǎn)婦要短,陰道更松弛,陰道壁脫垂情況比初產(chǎn)婦要多[8]。分析納入本研究中的孕婦情況,發(fā)現(xiàn)初產(chǎn)婦占據(jù)更多的比例,統(tǒng)計比較差異有統(tǒng)計學(xué)意義(P<0.05),一般而言,初產(chǎn)婦較經(jīng)產(chǎn)婦分娩所需的時間更長,所經(jīng)受的精神心理壓力更大,負面的情緒導(dǎo)致身體隨之而出現(xiàn)的一系列生理病理變化,導(dǎo)致宮縮乏力、宮口擴張緩慢、盆底組織痙攣等,明顯的影響了產(chǎn)程的進展,出現(xiàn)胎頭下降遲緩,內(nèi)旋轉(zhuǎn)受阻,而后者又進一步加重精神心理壓力,形成惡性循環(huán)[9-10]。通過使用氣囊仿生助產(chǎn)儀,模擬胎頭,改善孕婦軟產(chǎn)道的的情況,可促進產(chǎn)程的進展,明顯減輕孕婦在疼痛、產(chǎn)程長、對分娩恐懼等心理負擔。持續(xù)性枕后位、枕橫位是胎頭位置異常、頭位難產(chǎn)的常見情況,是剖宮產(chǎn)的一個重要原因,也是孕婦分娩產(chǎn)傷、新生兒窒息、新生兒產(chǎn)傷的高危因素[11]。氣囊仿生助產(chǎn)儀通過改善軟產(chǎn)道的情況,胎頭內(nèi)旋轉(zhuǎn)及下降的阻力下降,在產(chǎn)力的作用下轉(zhuǎn)成枕前位,繼而順產(chǎn)分娩。統(tǒng)計三種胎方位孕婦在活躍期使用氣囊仿生助產(chǎn)儀的數(shù)據(jù)發(fā)現(xiàn):(1)氣囊仿生助產(chǎn)儀有手動操作、儀器內(nèi)部設(shè)定自動操作兩種模式。本研究摒棄了既往“書本式”常規(guī)指南式的操作模式,根據(jù)孕婦不同胎方位、宮頸、陰道情況給予不同次數(shù)的手動、自動模式[12]。分析數(shù)據(jù)提示,在枕后位組、枕橫位組的孕婦中使用,手動操作、自動操作以及總操作的次數(shù),均比枕前位組的孕婦要多,統(tǒng)計學(xué)上差異有統(tǒng)計學(xué)意義(P<0.05)。(2)枕后位、枕橫位孕婦由于常存在胎頭俯屈不良,導(dǎo)致宮縮乏力、宮頸水腫宮口擴張緩慢等情況,一般產(chǎn)程時間較枕前位孕婦延長。本研究顯示即使使用了氣囊仿生助產(chǎn)儀,枕后位組孕婦第一產(chǎn)程時間、較枕橫位組孕婦所需時間長,較枕前位組孕婦更長,統(tǒng)計學(xué)上組間差異有統(tǒng)計學(xué)意義(P<0.05)。三組孕婦分析,由使用氣囊仿生助產(chǎn)儀到宮口開全時間計算,統(tǒng)計學(xué)上組間差異有統(tǒng)計學(xué)意義(P<0.05)。(3)當利用氣囊仿生助產(chǎn)儀解除了軟產(chǎn)道阻力后,利用各種助產(chǎn)技巧如自由體位分娩、徒手旋轉(zhuǎn)胎頭等辦法,可安全有效的幫助孕婦自然分娩[13],本研究數(shù)據(jù)提示三組孕婦第二產(chǎn)程時間、產(chǎn)時出血量、產(chǎn)后2h出血量比較差異均無統(tǒng)計學(xué)意義(P>0.05),同樣體現(xiàn)氣囊仿生助產(chǎn)儀使用的安全性。(4)本數(shù)據(jù)統(tǒng)計顯示枕后位、枕橫位組孕婦的剖宮產(chǎn)率較枕前位組孕婦高,統(tǒng)計學(xué)上組間差異有統(tǒng)計學(xué)意義(P<0.05),這提示:胎頭進入活躍期后,仍處于枕后位、枕橫位的狀況,畢竟不單純是由于產(chǎn)道、產(chǎn)力的不相匹配引起的,因此,即使利用氣囊仿生助產(chǎn)儀改善了軟產(chǎn)道并進而刺激或用縮宮素等加強宮縮,仍有相當一部分孕婦無法自然分娩[14-15]。臨床上應(yīng)提高醫(yī)護人員的技術(shù),熟練掌握臨床技能技巧,綜合評估,保駕母嬰安全。

