急診護理干預在小兒高熱驚厥中的運用
廣州醫科大學附屬第六醫院(清遠市人民醫院)(511518)白云鷺
1 資料與方法
1.1 基本資料 隨機抽取我院2014年1月~2017年1月急診科收治的小兒高熱驚厥患兒60例開展本次研究,其中男40例,女20例,年齡3個月~4歲。將60例患兒均分兩組,每組30例。接受我院常規護理的設為常規組,在前者基礎上,加治急診護理干預的設為干預組。兩組患兒臨床基本資料未見明顯差異,具有可比性。
1.2 護理措施 常規組患兒接受常規護理辦法,將患兒以仰臥體位放置病床上,清理患兒口腔分泌物,并迅速建立靜脈注射通道,測試患兒對地西洋、地塞米松等藥物是否發生致敏反應,未發現致敏反應的,立即為患兒滴注藥物治療驚厥。為患兒及其家屬提供必要的心理干預,并幫助患兒家屬樹立起積極配合治療的信念。
在常規組患兒的護理基礎上,干預組患兒加治急診護理干預措施,其具體內容如下:①針對驚厥患兒,醫護人員配置急性灌腸注射液對患兒即刻灌腸,并將患兒平臥仰躺于病床,頭偏左側清除口腔殘留物體,輕拉患兒舌尖,并用紗布纏繞壓舌板放置于患兒舌面,避免患兒后縮舌根或咬破舌頭。確保輸液通道暢通,并為驚厥患兒提供面罩給氧,降低驚厥發作時對患兒腦部損傷。②針對發熱癥狀厲害的患兒,醫護人員可采用物理降溫辦法為患兒降溫。對物理降溫無效的患兒,針對意識清醒的患兒可提供口服退燒藥物;患兒意識不清楚的,醫護人員則為其提供靜脈滴注退燒藥物,并為高熱患兒補充電解質,防止患兒發生體液流失。③醫護人員需嚴密觀察患兒的生命體征指標變化,詳細記錄各項指標,一旦患兒發生異常,則立即采取急救措施對癥治療,并將患兒病情及治療藥物情況上報負責醫師。④醫護人員要注意半小時為患兒更換一次干燥的衣物,并為其提供皮膚清潔護理,保持床單的清潔。針對排汗量大的患兒,提供生理鹽水滴注或飲用淡鹽水補充體液。⑤醫護人員要保持診室安靜,避免大聲喧嘩對患兒造成不必要的刺激。對意識恢復清醒的患兒,醫護人員可根據患兒身體條件給予流質或半流質食物。意識尚未清醒的,則考慮靜脈滴注營養物質或鼻飼流質食物對患兒提供必需營養。⑥囑咐患兒家屬24小時輪流值守,醫護人員每隔半小時巡視一趟,將患兒體溫、驚厥數據、生命體征指標變化詳細記錄。
1.3 評價指標[1]本次研究對兩組患兒的退熱時間、驚厥消失時間和住院時間進行詳細統計,并根據我院臨床護理情況制定護理調查問卷,交由患兒家屬填寫。評分以10分為滿分,患兒家屬評分在8~10分為滿意,6~8分為一般,低于6分為不滿。
1.4 統計學處理 本次研究應用SPSSl9.0軟件分析,計量數據采用均數±標準差(±s)表示,組間比較采用t檢驗;計數資料用百分比表示,采用X2檢驗,P<0.05,差異具有統計學意義。
2 結果
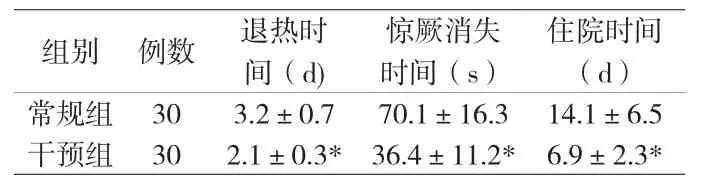
附表 兩組患兒的退熱時間、驚厥消失時間和住院時間統計
2.1 兩組患者的退熱時間、驚厥消失時間和住院時間對比 與常規組相比,干預組患兒的退熱時間、驚厥消失時間和住院時間明顯更短,兩組患兒治療數據差異顯著,具有統計學意義(P<0.05),詳見附表。
2.2 護理效果比較 兩組患兒的護理調查問卷統計結果顯示,干預組患兒家屬滿意度100%(滿意27例,一般3例)高于常規組的83.4%(滿意11例,一般14例,不滿5例),兩組患兒治療數據差異顯著,具有統計學意義(P<0.05)。
3 討論
小兒高熱驚厥病癥在兒科屬于常見多發病癥之一,當患兒體溫高于38度時,突發驚厥的概率大大上升[2]。小兒驚厥常出現反復發作,發作次數越高,對患兒腦部影響越大。如對小兒驚厥處理不及時,則很有可能加重小兒驚厥病情,增加患兒腦部損傷、智力受損、癲癇等并發可能性。因此,對發生小兒高熱驚厥的患兒實施高效、全面、針對性的急救護理干預十分關鍵。本次研究顯示,干預組患兒的退熱時間、驚厥消失時間、住院時間和護理滿意度均優于常規組,這表明對小兒高熱驚厥患兒實施針對性的急診護理干預措施,能夠高效的減少患兒臨床驚厥高熱病癥,降低患兒臨床并發次數,提高護理滿意度。

