重癥肺炎支原體肺炎臨床特點分析及預后評價
劉燕茹,艾 濤,樊映紅,謝 誠,曾向東,陳銘佳,黃懿潔,王 麗
(成都市婦女兒童中心醫(yī)院呼吸科,四川 成都 610091)
肺炎支原體肺炎(pneumonia mycoplasma pneumonia,MPP)又稱原發(fā)性非典型性肺炎,是學齡期兒童和青少年常見的一種呼吸系統(tǒng)感染性疾病,占肺炎總數的10%~40%,每3~7年出現地區(qū)性周期性流行[1-2]。近年來,重癥肺炎支原體肺炎(serve pneumonia mycoplasma pneumonia,SMPP)國內外屢見報道,因其發(fā)病年齡呈低齡化趨勢,臨床表現多樣化,多數患兒住院時間久、醫(yī)療花費高,給患兒的家長帶來沉重的生活和經濟負擔而備受關注。為了進一步提高SMPP診治,現將成都市婦女兒童中心醫(yī)院2015年至2017年SMPP資料回顧性分析如下。
1資料與方法
1.1一般資料
回顧性分析2015年1月至2017年12月于成都市婦女兒童醫(yī)院兒童呼吸科住院病區(qū)收治明確診斷SMPP的患兒73例,其中男性患兒37例,女性患兒36例,患兒的平均年齡為(7.52±0.84)歲。家屬已悉知病情及相關治療方案并簽署病情知情同意書,行纖維支氣管鏡灌洗術者簽署手術同意書。
1.2納入與排除標準
1.2.1納入標準
目前SMPP尚無統(tǒng)一診斷標準,目前診斷肺炎支原體(MP)感染的血清學方法包括特異性試驗和非特異性試驗,前者常用的有明膠顆粒凝集試驗(PA)、酶聯免疫吸附試驗(ELISA)等。PA檢測的是IgM和IgG的混合抗體,單次MP抗體滴度≥1:160可作為診斷MP近期感染或急性感染的依據,恢復期和急性期MP抗體滴度呈4倍或4倍以上增高,也可作為MP感染的依據。依據已有文獻報道、社區(qū)獲得性肺炎(community-acquired pneumonia,CAP)重癥診斷標準,將符合下面前3條診斷標準中任意2條和(或)后2條診斷標準的任意1條,作為SMPP診斷標準,即在MP感染基礎上,出現以下情況:①明顯氣促或心動過速,伴或不伴動脈血壓下降、三凹征及發(fā)紺等;②有效應用大環(huán)內酯類藥物l周以上無效(腋下溫度>38.5℃或肺部影像學無好轉甚至進一步發(fā)展),或持續(xù)發(fā)熱時間超過10天;③胸部影像學表現為大片狀致密影,占據一個肺段或肺葉以上范圍,累及單葉或多葉病變;④出現胸腔積液、肺不張、肺壞死、肺膿腫等肺內并發(fā)癥;⑤出現嚴重低氧血癥或合并其他系統(tǒng)嚴重損害(中樞神經系統(tǒng)感染、心力衰竭、心肌炎、消化道出血、明顯電解質/酸堿平衡紊亂等)。
1.2.2排除標準
排除標準包括:①先天性支氣管肺發(fā)育不良、閉塞性細支氣管炎等氣道異常疾病;②合并嚴重肝腎功能損害、心肌損害等并發(fā)癥;③除外肺炎恢復期(4周內感染過肺炎)時發(fā)病患者。
1.3評價標準
癥狀及指標:包括發(fā)熱天數、咳嗽癥狀時間、喘息癥狀有無、咳嗽劇烈程度、肺部體征嚴重程度、呼吸困難表現等。輔助檢查指標:血常規(guī)白細胞計數、C反應蛋白、降鈣素原(PCT)檢測、肺炎支原體抗體滴度、痰培養(yǎng)、肺功能等。預后評估指標:①短期預后評價,包括住院天數、肺部炎癥吸收好轉程度;②長期預后評價,為1個月后電話隨訪咳嗽情況。
1.4統(tǒng)計學方法
2結果
2.1臨床癥狀及主要體征
73例SMPP患兒均有發(fā)熱,熱峰(38.73±1.23)℃,平均發(fā)熱時間(6.59±1.23)天,其中最長院外發(fā)熱時間11天,平均咳嗽天數(7.59±1.34)天。17例患兒起病伴隨有喘息癥狀。73例患兒有不同程度的氣促、發(fā)紺表現,其中42例可見吸氣性三凹征、56例肺部體征聞及中量以上細濕啰音,25例肺部可聞及喘鳴音。
2.2輔助檢查
2.2.1實驗室檢查
73例SMPP患兒主要血清學檢查結果:白細胞總數(6.98±2.02)×109/L;PCT(1.35±0.71)mg/dL,基本在正常范圍;C反應蛋白(37.15±17.06)mg/L;MP抗體滴度1:(288.48±50.49),明顯高于正常值。
2.2.2影像學檢查
73例SMPP患兒11例表現為間質性肺炎,33例胸片表現為支氣管肺炎,48例胸片表現為大葉性肺炎、肺實變可能,17例合并胸腔積液(少—中量),19例合并肺不張。
2.2.3纖維支氣管鏡檢查
73例SMPP患兒中有29例行纖維支氣管鏡灌洗治療,鏡下表現均為支氣管內膜炎癥,16例見大量白色黏稠分泌物,但均無支氣管塑性等表現。
2.2.4合并其他病原微生物檢查
73例SMPP患兒完善痰培養(yǎng)及呼吸道病原九項檢查。細菌感染情況:8例合并肺炎鏈球菌感染、7例合并流感嗜血桿菌感染、2例合并卡他莫拉菌感染;病毒及其他微生物感染情況:12例合并乙型流感病毒感染、2例合并腺病毒感染、1例合并副流感病毒感染。
2.3治療及預后
2.3.1短期預后評價
患兒入院后平均熱退時間為(5.77±3.12)天,肺部體征好轉時間為(4.59±2.07)天,總平均住院時間為(6.61±3.07)天。
2.3.2長期預后評價
患兒出院1個月后予電話隨訪,出院后咳嗽完全消失時間平均為(25.00±16.07)天,有4例患兒1個月內再次出現喘息癥狀,予口服對癥藥物及霧化治療后好轉。
2.3.3抗生素治療療效評價
大環(huán)內酯聯合三代頭孢抗菌藥物治療SMPP的熱退時間、肺部體征好轉時間均短于單用單大環(huán)內酯類者,總住院時間較單用單大環(huán)內酯類者長,差異均有統(tǒng)計學意義(t值分別為6.851、2.068、3.020,均P<0.05),見表1。
2.3.4纖維支氣管鏡治療的療效評價
纖維支氣管鏡灌洗組肺部體征好轉時間及咳嗽消失時間均短于未灌洗組,差異均有統(tǒng)計學意義(t值分別為2.465、5.518,均P<0.05),見表2。
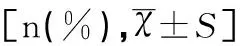
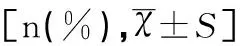

指標單大環(huán)內酯類大環(huán)內酯+三代頭孢χ2/tP人數31(42.47)42(57.53)--熱退時間(天)4.35±1.394.07±0.736.8510.000肺部體征好轉時間(天)5.40±0.975.125±0.882.0680.042肺CT炎癥明顯吸收率(%)83.8792.860.6990.403總住院時間(天)7.17±0.787.68±0.663.0200.004
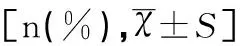
表2 維支氣管鏡灌洗術治療SMPP療效評價
3討論
3.1 SMPP的發(fā)病機制及相關輔助檢查
目前認為SMPP的主要發(fā)病機制是由于肺炎支原體直接侵犯肺部和支氣管組織,以及激發(fā)機體的過度炎癥反應這兩大主要原因造成。最新的研究顯示MP感染會增加人肺A549上皮細胞黏蛋白表達[3],造成患兒痰液黏稠,不易咳出,支氣管鏡下氣道內黏液分泌物明顯增多、壅塞,胸部影像學表現常表現為大葉性肺炎,甚至出現肺不張、支氣管閉塞等[4-5]。劉金榮等[6]研究還發(fā)現,MP感染還容易合并其他細菌及病毒感染,加重臨床表現及肺部體征,常見的合并病原體有肺炎鏈球菌、流感嗜血桿菌、肺炎克雷伯菌、腺病毒、流感病毒、EB病毒等。這些都與此次研究結果基本一致。以往研究認為MP不能分泌毒素,但近年來研究發(fā)現,MP黏附于宿主細胞以后,產生的過氧化氫物可以讓宿主細胞分泌社區(qū)獲得性呼吸窘迫綜合征毒素(CARDS Tx),直接損傷氣道上皮細胞,導致廣泛的呼吸道上皮細胞、纖毛細胞空泡形成和細胞死亡[7-8],與后期閉塞性細支氣管炎的發(fā)生密切相關,此次研究隨訪時間相對較短,后期是否有閉塞性細支氣管炎還有待于進一步進行更長時間的隨訪、檢查。MP感染,外周血白細胞計數大多正常,重癥患兒可有白細胞計數輕度升高或降低,C反應蛋白、PCT在SMPP感染中有較好的提示作用,有文獻報道,SMPP或難治性肺炎支原體肺炎(RMPP),C-反應蛋白及PCT均呈明顯升高[9-10]。此次研究未做血清D-二聚體檢查,已有相關研究表明,血清D-二聚體升高對兒童SMPP合并肺不張有重要提示意義[11]。還有文獻報道血清乳酸脫氫酶(LDH)升高,對識別SMPP及給予激素沖擊治療有臨床意義,Inamura等[12]認為,LDH>410IU/L是SMPP早期識別的重要指標,而Miyashita等[13]認為血清LDH水平在302~364 IU/L可能為激素初始化治療的合理標準。
3.2 SMPP的臨床癥狀
此次研究中73例患兒均有不同程度的發(fā)熱,胸片主要表現為大葉性肺炎,部分合并胸腔積液及肺不張等并發(fā)癥,符合目前國內外已有文獻對SMPP的診斷。影像學改變方面,國內外文獻報道SMPP可合并胸腔積液和肺不張,甚至發(fā)生縱隔積氣和氣胸[14]、壞死性肺炎等[15],這些均和此次研究結果一致。
3.3 SMPP的治療進展
關于SMPP治療方面,2013版《兒童社區(qū)獲得性肺炎管理指南》建議,對于細菌合并肺炎支原體或衣原體感染的重癥肺炎,可同時使用大環(huán)內酯類聯合頭孢曲松或頭孢噻肟鈉,且聯合治療SMPP效果較為肯定[16]。齊慶華[17]通過對40例SMPP患兒的研究發(fā)現,SMPP單大環(huán)內酯治療組有效率為66.67%,大環(huán)內酯聯合三代頭孢治療組有效率為95.65%,且聯合組主要癥狀及體征消失得更快,療效更為優(yōu)越。故SMPP如果主要感染指標(包括外周血白細胞計數、C-反應蛋白及PCT等)提示細菌感染證據,應及時加用頭孢類抗生素。纖維支氣管鏡可在直視下觀察支氣管黏膜的情況,明確致病菌,局部予以抗感染藥物,作用直接,起效較快,而且能夠有效清除呼吸道分泌物及病原微生物,在兒童SMPP中有著較高的診斷及治療應用價值,尤其對于合并肺不張等肺內并發(fā)癥療效顯著。Wang等[18]研究發(fā)現支氣管鏡檢查可以早期發(fā)現氣管內粘液栓,對早期識別重癥、難治性肺炎支原體肺炎有一定意義。蘇宇飛等[19]對SMPP患兒給予纖維支氣管灌洗治療,患兒臨床表現和影像學檢查均顯示原有病變顯著性好轉,可顯著提高治愈率。2015版《兒童肺炎支原體肺炎診治專家共識》指出:當MPP合并神經系統(tǒng)病變、免疫性血小板減少性紫癜等情況時,可以予以丙種球蛋白治療,此次研究中,73例患兒均無以上系統(tǒng)并發(fā)癥表現,聯合使用抗生素可以有效減少發(fā)熱時間、肺部體征好轉天數及總住院天數。但在胸部CT炎癥明顯吸收方面,單用大環(huán)內酯組與二聯抗生素抗感染組差異性不顯著,考慮原因可能是呼吸系統(tǒng)疾病,影像學改變滯后于發(fā)熱、咳嗽及肺部喘鳴及濕啰音等臨床表現。國內已有研究表明,SMPP發(fā)熱期,早期行纖維支氣管鏡灌洗治療,能夠有效縮短發(fā)熱時間、臨床癥狀好轉時間[17],本研究纖維支氣管鏡灌洗的患兒雖然在發(fā)熱時間、總住院天數等臨床指標方面差異性不顯著,但肺部體征好轉時間明顯優(yōu)于未行纖維支氣管鏡灌洗治療組,故SMPP患兒早期行纖維支氣管鏡灌洗對患兒臨床治療有益。
目前國內指南、文獻均提示普通肺炎支原體肺炎預后良好,但SMPP可能遺留肺結構或功能損害,需進行長期隨訪,主要的肺部后遺癥表現為感染后反復呼吸道感染、慢性咳嗽、閉塞性細支氣管炎、單側透明肺、機化性肺炎、肺纖維化等[20]。此次研究出院后隨訪時間只有1個月,只有4例出現了再次喘息癥狀,為更好的明確MP感染對呼吸系統(tǒng)遠期影響及不同治療方式對遠期預后的影響,我們還有待于1~2年的長期隨訪臨床癥狀、肺功能變化、肺部影像學改變,以更好的為SMPP的診治、預后隨訪提供臨床資料支持。

