頸靜脈肝內門體分流術預防乙型肝炎肝硬化食管胃底靜脈曲張破裂再出血效果觀察
王 婷,許衛娜,高春燕
相關臨床資料顯示,在肝硬化患者中,門脈高壓為其最主要的臨床表現[1],隨著其病情的進展,多種并發癥逐漸出現,其中肝硬化食管胃底靜脈曲張破裂再出血(EGVR)為肝硬化門脈高壓中最常見和嚴重的并發癥之一,具有較高的病死率,是一個嚴重危及患者生命安全的公共衛生問題,故找尋安全有效的治療方案治療乙型肝炎(乙肝)EGVR和改善其預后是目前臨床的研究熱點[2-3]。目前,內鏡下止血聯合血管活性藥物、抗生素等為其治療的常用手段[4],但近年來,隨著醫學技術的不斷進步和發展,多種治療乙肝EGVR的手術及藥物逐漸被人們所認識[5],其中有學者認為頸靜脈肝內門體分流術(TIPS)治療乙肝EGVR具有更好的臨床療效,但其與以往治療方法效果的差異性尚未明確[6-7]。本研究回顧性分析96例乙肝EGVR患者的臨床資料,旨在探討TIPS與藥物聯合內鏡術預防乙肝EGVB的臨床價值。現報告如下。
1 資料與方法
1.1臨床資料 選取2012年1月—2015年12月我院收治的乙肝EGVR 96例,男58例,女38例,年齡28~75(52.36±8.64)歲,其中乙肝肝硬化病程為4~20(13.68±4.34)年,肝病分級按照Child-Turcotte-Pugh分級(CTP分級)[8]:A級50例,B級46例;按照靜脈曲張分級[9]:G2級36例,G3級60例。①納入標準:所有患者符合臨床乙肝EGVR明確診斷標準;均為乙肝肝硬化;均經臨床實驗室及影像學檢查等確診;本研究經醫院倫理委員會批準:所有患者及家屬均知曉該研究自愿參與并簽署知情同意書。②排除標準:伴有原發性心、肺、腎及腦等系統疾病者;存在惡性腫瘤者;存在相應手術禁忌證等;臨床資料不完整者。根據治療方法分為對照組40例和觀察組56例。2組性別、年齡、病程、肝病分級及靜脈曲張分級比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組乙型肝炎肝硬化食管胃底靜脈曲張破裂再出血臨床資料比較
注:觀察組在常規治療上予以頸靜脈肝內門體分流術,對照組在常規治療上于胃鏡下注射硬化劑
1.2方法
1.2.1對照組:在乙肝EGVR常規治療上于胃鏡下行硬化劑注射(EIS)。具體方法為:應用Olympus GIF Q260胃鏡,在明確食管胃底靜脈曲張的具體情況后將胃鏡退到食管與胃交界處,選擇距門齒38~40 cm處作為注射點,硬化劑為1%乙氧硬化醇,行環開注射,單點4~5 ml,每條靜脈注射8~10 ml;硬化劑總量8~40 ml,拔針前注射2~3 ml組織膠,間隔時間7~10 d,至曲張靜脈消失為止。
1.2.2觀察組:在乙肝EGVR常規治療上予以TIPS。具體方法為:按照Seldinger法,于X線透視下行頸內靜脈穿刺,將Rups-100經上腔靜脈、右心房、下腔靜脈送入肝靜脈,測量右心房壓力,從肝靜脈向門靜脈左支穿刺,將導絲送至脾靜脈行造影檢查,對有明顯曲張胃冠狀靜脈、胃底靜脈者,將導管插入胃冠狀靜脈等血管,置入彈簧圈,完全閉塞胃冠狀靜脈與所屬食管胃底靜脈,再將Rups-100置入脾靜脈或腸系膜上靜脈,采用6~10 mm球囊擴張穿刺道,根據球囊擴張程度、門體循環壓力差(portalandsystemic circulation pressure gradient, PSG)置入6~10 mm直徑不等的聚四氟乙烯涂層覆膜支架,靜脈推注肝素6250 U,維持4 d,術后6 d常規服用拜阿司匹林、奧美拉唑治療。
1.2.3隨訪:2組患者治療結束后均進行2年的隨訪,隨訪截止時間為患者死亡或2017年12月30日。
1.3觀察指標及檢測方法 治療結束后記錄并比較2組臨床效果、肝功能、血小板(PLT)指標水平及術后并發癥發生情況。臨床治療效果包括患者靜脈曲張清除率和術后不同時間再出血發生率和生存率;肝功能等指標包括白蛋白(ALB)和總膽紅素(TBIL)。檢測方法:所有患者在檢測當日清晨于空腹狀態下抽取靜脈血液5 ml,通過3000 r/min離心后分離血清,并將其貯存于-70℃的冰箱中待測。采用全自動生化分析儀檢測2組血清ALB和TBIL水平,采用全自動血常規分析儀檢測PLT水平。
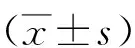
2 結果
2.1治療前后相關指標水平 治療后2組TBIL和PLT較治療前升高,ALB較治療前降低(P<0.05)。觀察組治療后ALB和PLT低于對照組,TBIL高于對照組(P<0.05,P<0.01)。見表2。

表2 2組乙型肝炎肝硬化食管胃底靜脈曲張破裂再出血治療前后相關指標水平比較
注:觀察組在常規治療上予以頸靜脈肝內門體分流術,對照組在常規治療上于胃鏡下注射硬化劑;與治療前比較,aP<0.05;與對照組比較,bP<0.01,cP<0.05
2.2臨床效果 2組食管胃底靜脈曲張清除率比較差異無統計學意義(P>0.05)。觀察組手術后1年和2年再出血率低于對照組,生存率高于對照組(P<0.01)。見表3。

表3 2組乙型肝炎肝硬化食管胃底靜脈曲張破裂再出血臨床效果比較[例(%)]
注:觀察組在常規治療上予以頸靜脈肝內門體分流術,對照組在常規治療上于胃鏡下注射硬化劑;與對照組比較,bP<0.01
2.3并發癥 2組并發癥發生率比較差異無統計學意義(P>0.05)。見表4。

表4 2組乙型肝炎肝硬化食管胃底靜脈曲張破裂再出血并發癥發生率比較[例(%)]
注:觀察組在常規治療上予以頸靜脈肝內門體分流術,對照組在常規治療上于胃鏡下注射硬化劑
3 討論
大量臨床資料顯示,EGVR是肝硬化患者最常見的并發癥之一,其主要原因在于門靜脈壓力升高所導致的血管破裂,具有較高的復發率和病死率[10-14]。曾有數據表明,對于未經預防的積極采用內科保守治療的EGVR患者再次出血率可達60%,而病死率則高達30%,是一個嚴重危及患者生命安全的問題,也是目前臨床的研究熱點[15-16]。
分析既往臨床研究報道可知,藥物聯合內鏡術治療是目前臨床治療EGVR的首選二級預防手段[17],但隨著應用時間的延長,有不少病例資料顯示該方案治療的患者仍舊存在較高的再出血率,具有較差的預后效果[18]。本研究結果顯示,觀察組ALB和PLT低于對照組,而TBIL高于對照組,提示采用藥物聯合內鏡術治療可一定程度保護EGVR患者的肝功能;另一方面,采用TIPS方案治療的乙肝EGVR患者靜脈曲張清除率與藥物聯合內鏡術治療者比較差異無統計學意義,但前者治療的患者術后1年和2年再出血率低于后者方案,而生存率高于后者,另外,2種治療方案治療后并發癥發生率比較差異無統計學意義,提示相對于藥物聯合內鏡術治療而言,TIPS治療EGVR臨床價值更高。以往文獻報道,TIPS具有操作復雜、穿刺成功率低等特點,是藥物聯合內鏡術治療失敗后的補救手段[19-20],但近年隨著研究的不斷深入,TIPS的應用在早期乙肝EGVR的預防治療中有著一定的臨床價值[21]。
TIPS術主要是通過“分流”(建立分流通道)加“斷流”(栓塞曲張靜脈)的聯合機制,可有效降低門靜脈壓力,使曲張靜脈在很長一段時間內難以復發[22-23],而采用藥物治療或內鏡手術治療,都不能從根本上解決門脈高壓的問題,故當病情發生改變而導致門靜脈壓升高時則又可能導致血管破裂而發生EGVR[24-25]。另一方面,在采用藥物聯合內鏡術治療的過程中,內鏡手術僅針對黏膜和黏膜下層的曲張靜脈進行結扎,但對于其他細小靜脈分支作用不大,食管胃底周圍的血流可通過穿支靜脈流向黏膜下深靜脈,在較短時間內形成新的曲張靜脈,而這種情況的出現則需進行反復治療加大了患者創傷性,增加術后并發癥發生可能[26]。而TIPS治療中使用彈簧圈栓塞曲張的食管胃底冠狀靜脈主干,避免了食管胃底周圍的血流通過主干穿支各靜脈而導致新血栓形成的可能,故更利于患者術后預后[27]。
綜上所述,與藥物聯合內鏡術相比較而言,TIPS在早期治療EGVR可進一步降低其再出血發生率和提高其生存率,且具有一定的安全性,可作為臨床早期預防治療EGVR的首選治療手段。但本研究所選樣本量過小及研究時間過短,對于TIPS術治療EGVR是否具有不良的遠期預后尚未明確,可加大樣本量和延長研究時間進一步深入研究。

