腦疝復位天幕切開在治療重型顱腦外傷中的臨床效果分析
朱揚清,鄒煜,張衛,金浩,黃傳俊
蘇州市吳江區第一人民醫院神經外科,江蘇蘇州 215200
重型顱腦外傷腦疝對局部腦組織造成壓迫,通常情況下會損傷腦干,促進腦梗的發生,具有較高的致殘率及致死率[1]。在重型顱腦外傷腦疝的治療中,常規手術治療方案是臨床的首選治療方法,但是其缺乏理想的臨床效果,患者具有較低的存活率[2]。相關醫學研究表明[3],在重型顱腦外傷引發的腦疝的治療中,腦疝復位天幕切開手術具有較好的臨床療效。該研究對2011年1月—2017年6月該院收治的重型顱腦外傷患者60例的臨床資料進行了統計分析,比較了重型顱腦外傷治療中常規開顱手術治療與腦疝復位天幕切開手術治療的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取該院收治的重型顱腦外傷患者60例,納入標準:所有患者均經頭顱CT檢查確診為重型顱腦外傷腦疝,入院時均有一定程度的昏迷,患者及家屬均知情同意;排除標準:將創傷性凝血病、影響患者愈后的多發傷、肝腎功能不全等患者排除在外。依據治療方法將這些患者分為腦疝復位天幕切開組(n=30)和常規開顱手術治療組(n=30)兩組。腦疝復位天幕切開組患者中男性18例,女性 12例,年齡 19~75歲,平均年齡(43.5±7.2)歲;受傷至入院時間 0.5~8 h,平均時間(4.1±0.5)h。在疾病類型方面,硬膜下血腫合并腦內多發血腫17例,腦挫裂傷合并腦內多發血腫8例,腦裂挫傷合并硬膜外血腫5例;在致傷原因方面,17例為交通事故傷,7例為外物擊中頭部致傷,5例為高空墜落傷,1例為其他;在伴隨癥狀方面,骨折13例,腹腔臟器受損1例。常規開顱手術治療組患者中男性19 例,女性 11 例,年齡 20~75 歲,平均年齡(44.1±7.6)歲;受傷至入院時間 0.6~8 h,平均時間(4.4±0.8)h。 在疾病類型方面,硬膜下血腫合并腦內多發血腫15例,腦挫裂傷合并腦內多發血腫9例,腦裂挫傷合并硬膜外血腫6例;在致傷原因方面,16例為交通事故傷,6例為外物擊中頭部致傷,6例為高空墜落傷,2例為其他;在伴隨癥狀方面,骨折12例,腹腔臟器受損2例。兩組患者的一般資料比較均差異無統計學意義(P>0.05),具有可比性。所選病例通過倫理委員會的批準。
1.2 方法
1.2.1 常規開顱手術治療組 常規開顱手術治療組患者接受常規開顱手術治療,術前常規進行頭顱CT檢查,術中對患者實行全身麻醉,行大骨瓣開顱手術,先行鉆孔減壓,去骨瓣減壓后,清除腦表面血腫,再將挫裂傷失活的腦組織清除,在保護正常腦組織與功能的條件下,將術野顱內血腫盡可能徹底清除,額顳極是否切除內減壓根據術中顱內壓情況決定,減張縫合硬膜或敞開硬膜,縫合切口關閉顱腔。
1.2.2 腦疝復位天幕切開組 腦疝復位天幕切開組患者接受腦疝復位天幕切開治療,在常規開顱手術治療組的基礎上,以較慢的速度抬起顱底顳葉腦組織,暴露天幕裂孔,采用冷光源對其進行照射,用小棉片對腦干及其周圍的腦神經、血管進行保護。切開天幕將天幕裂孔擴大,使疝入的組織復位。手術過程中注意保護Labbe氏靜脈,大腦大靜脈,防止上述靜脈撕裂,成功復位后對基底池、環池進行沖洗,減張縫合硬膜或敞開硬膜,縫合切口關閉顱腔。
1.3 療效評定標準
依據格拉斯哥預后評分(GOS)評定兩組患者的臨床療效,總分1~5分,1分表示死亡;2分表示植物生存,只有最小的反應,無意識;3分表示重度殘疾,具有清晰的意識,殘疾,日常生活需要他人照顧;4分表示輕度殘疾,能夠獨立生活,能在保護下工作;5分表示恢復良好,能夠正常工作和生活[4]。
1.4 觀察指標
統計兩組患者的愈后結果,以及應激性潰瘍、腦梗死、腦積水等并發癥發生情況。
1.5 統計方法
采用SPSS 21.0統計學軟件分析數據,兩組患者的臨床療效、并發癥發生情況等計數資料用[n(%)]表示,用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者的臨床療效比較
腦疝復位天幕切開組患者的恢復良好率、輕度殘疾率16.7%(5/30)、46.7%(14/30)均顯著高于常規開顱手術治療組 6.7%(2/30)、16.7%(5/30)(χ2=5.02、7.38,P<0.05),重度殘疾率、植物生存率、死亡率26.7%(8/30)、3.3%(1/30)、6.7%(2/30)均顯著低于常規開顱手術治療組36.7%(11/30)、20.0%(6/30)、20.0%(6/30)(χ2=9.35、12.83、11.14,P<0.05),見表 1。
2.2 兩組患者的術后并發癥發生情況比較
腦疝復位天幕切開組患者術后應激性潰瘍、腦梗死、腦積水的并發癥發生率30.0%(9/30)顯著低于常規開顱手術治療組 56.7%(17/30)(χ2=13.34,P<0.05),見表 2。
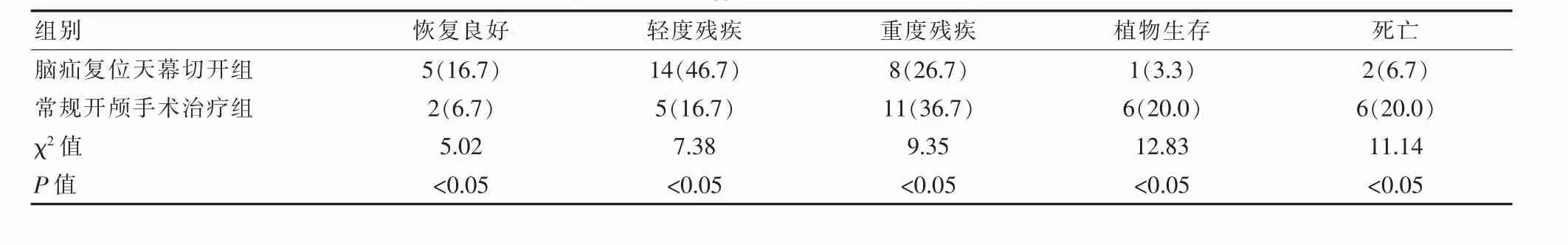
表1 兩組患者的臨床療效比較[n(%)]
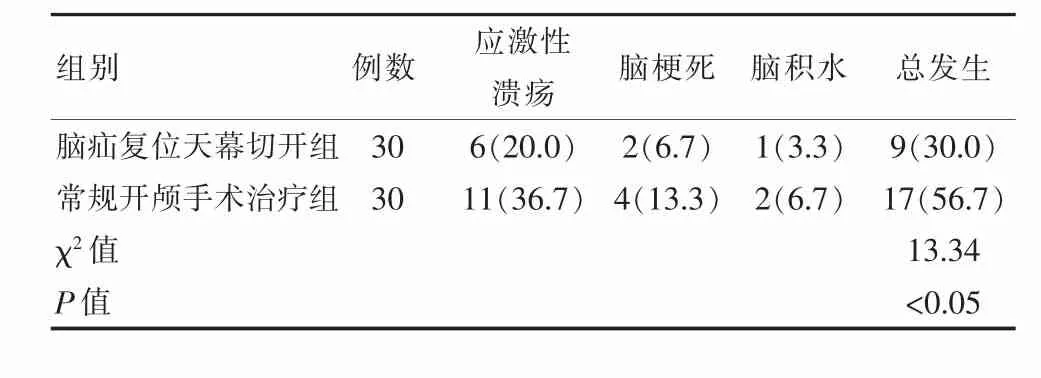
表2 兩組患者的術后并發癥發生情況比較[n(%)]
3 討論
突發性暴力事件直接或間接作用于頭部是重型顱腦外傷發生的主要原因,如交通事故、高處墜落等,重度顱腦損傷患者傷后一般持續昏迷,CT影像可見硬膜下血腫、硬膜外血腫、廣泛腦挫裂傷、腦干損傷或腦內血腫,存在明顯的神經系統陽性體征與臨床表現如偏癱、不能發聲、瞳孔改變等,存在明顯的呼吸、脈搏、體溫、血壓生命體征改變。通常情況下,該類患者傷后意識障礙進行性加重或持續昏迷。這類患者病情重、病情復雜,極易繼發腦疝,臨床保守治療很難對其進行有效的治療和處理[5-6]。相關醫學研究表明[7],通常情況下,經外科手術搶救的這類重型外傷性腦疝患者其中一部分患者恢復良好,能夠在一定程度上改善患者的身體狀況及生活質量。以往長期以來,常規大骨瓣開顱減壓術起到了積極減壓作用,但是其緩解患者的顱內高壓狀態仍然存在局限性,不能及時將疝入天幕裂孔的顳葉溝回等疝出物及時還納,不能充分解除疝入的顳葉溝回對天幕裂孔周圍的神經、血管及腦干的壓迫,不能充分改善環池及中腦導水管的阻塞,腦脊液循環通路仍然不同程度受堵。極易發生腦干缺血、腦干水腫繼發腦干功能衰竭,嚴重的情況下還會造成患者死亡[8]。
腦疝復位天幕切開術是臨床治療重型顱腦外傷腦疝患者過程中有效的方法,將顳底腦組織抬起,并將疝入天幕裂孔的顳葉溝回等疝入物及時還納,切開天幕后能夠充分解除疝入的顳葉溝回對天幕裂孔周圍的神經、血管及腦干的壓迫,使受壓的環池及中腦導水管得到緩解,腦脊液循環通路恢復通暢,保證了腦脊液的有效循環,降低了顱內壓,降低了腦積水的發生率。腦疝復位天幕切開術使受壓的基底動脈及其發出的分支動脈、大腦后動脈得到改善,腦干及大腦后動脈供血區供血得到改善,使腦干及大腦后動脈供血區繼發梗死得到一定程度緩解,有別于血栓所致的腦梗塞,從而降低了腦干功能衰竭發生率與死亡率。腦疝緩解后,顱內高壓也隨之得到改善,下丘腦繼發性損害也隨之降低,應激性潰瘍發生率從而隨之下降,應激性潰瘍發生的嚴重程度也會減輕。在對有效解除患者腦干的被壓迫過程中,重視對腦組織、血管、神經、腦干的保護,電凝止血要確切可靠,可有效降低術后再出血,在此過程中雙極電凝功率要低,及時滴水降溫,減少熱損傷。骨瓣下緣要足夠低,便于充分暴露顳底顯露天幕裂孔;抬起顳葉時,動作要輕柔,幅度要小,防止撕裂甚至撕斷Labbe氏靜脈;切開天幕時特別要防止損傷大腦大靜脈,若大腦大靜脈損傷,將產生極其嚴重的不良后果,患者的死亡率極高。動眼神經、滑車神經、外展神經緊靠天幕緣,在切開天幕時要防止誤傷了這3支神經,避免產生上述神經損傷的不良后果。切開天幕時要注意對腦干的保護,防止加重腦干損傷,從而避免手術對腦干損傷,而獲得理想的治療效果[9]。
相關醫學研究表明[10-12],在重型顱腦外傷腦疝的治療中,腦疝復位天幕切開術能夠使患者腦疝、梗阻性腦積水得到有效緩解。相關醫學研究也表明[13-14],在重型顱腦外傷腦疝的治療中,腦疝復位天幕切開術能夠顯著提高患者的恢復良好率及輕殘率,同時在較大程度上降低患者的重殘率、植物生存率與病死率,改善患者預后,提高生命、生活質量;術后雖然也有相應的并發癥發生,如應激性潰瘍、腦梗死、腦積水等,但是較常規開顱手術相比其發生率顯著降低(26.7%vs 53.3%)。該研究結果表明,腦疝復位天幕切開組患者的恢復良好率、輕度殘疾率16.7%(5/30)、46.7%(14/30)均顯著高于常規開顱手術治療組6.7%(2/30)、16.7%(5/30)(χ2=5.02、7.38,P<0.05), 重度殘疾率、植物生存率、死亡率 26.7%(8/30)、3.3%(1/30)、6.7%(2/30)均顯著低于常規開顱手術治療組36.7%(11/30)、20.0%(6/30)、20.0%(6/30)(χ2=9.35、12.83、11.14,P<0.05),術后并發癥發生率30.0%(9/30)顯著低于常規開顱手術治療組 56.7%(17/30)(χ2=13.34,P<0.05),說明腦疝復位天幕切開手術較常規開顱手術治療重型顱腦外傷腦疝患者具有更佳的總體手術效果及更高的安全性,更能夠促進患者臨床病死率的降低,臨床應用價值更高。此外,在搶救處理重型顱腦外傷腦疝患者的過程中,一方面盡早快速做好手術前準備工作,另一方面不應忽視簡單有效的體格檢查,仔細研讀影像學資料,保持呼吸道通暢,綜合利用各種降顱壓措施降顱壓,為患者爭取搶救時間與機會,最大程度地提升患者存活率[15]。
綜上所述,腦疝復位天幕切開在治療重型顱腦外傷中的臨床效果較常規開顱手術治療更有效,值得在臨床推廣應用。

