腹腔鏡膽囊切除術治療老年肥胖急性結石性膽囊炎的療效和安全性分析
李殿啟,李健,趙曉光,王浩
(中國人民解放軍第四一三醫院外一科,浙江 舟山 316000)
隨著腹腔鏡治療技術的發展,對急性結石性膽囊炎(ACC)行腹腔鏡膽囊切除術(LC)治療已經取得學界的共識。2016年世界急診學會ACC指南中指出,膽囊切除術是治療急性結石性膽囊炎的金標準,腹腔鏡膽囊切除術具有安全、可行、并發癥發生率低等優點,除明顯禁忌證或感染性休克情況外,對一般人群而言LC為膽囊切除的首選術式[1]。為研究LC對老年肥胖患者的療效,現回顧性分析中國人民解放軍第四一三醫院2006年1月至2016年1月間行膽囊切除術的126例老年肥胖ACC患者的臨床資料,以探討LC治療老年肥胖患者的安全性。
1 資料與方法
1.1一般資料回顧性分析中國人民解放軍第四一三醫院2006年1月至2016年1月肥胖患者126例,均診斷為急性結石性膽囊炎,依據手術方式不同分為腹腔鏡組和開腹組。參照中華醫學會外科學分會膽道外科學組織制定急性膽囊炎診斷標準,所有患者均出現不同程度上腹部疼痛,伴有發熱癥狀,體格檢查、血常規、腹部彩超及上腹部CT等檢查確定診斷為急性結石性膽囊炎。排除標準:(1)體質量指數<28 kg·m-2;(2)年齡<60歲;(3)彩超和CT檢查確定不存在膽囊結石;(4)合并有急性胰腺炎、膽總管結石、Mirizzi綜合征;(5)合并膽囊癌;(6)伴有彌漫性腹膜炎、感染性休克;(7)不能耐受麻醉。兩組患者一般資料比較差異無統計學意義(P>0.05),具有臨床可比性,具體見表1。本研究已通過中國人民解放軍第四一三醫院醫學倫理學委員會批準,患者或近親屬對手術簽署知情同意書。

表1 兩組患者一般資料的比較
注:伴發病種類包括高血壓、冠心病、慢性支氣管炎、肺氣腫、糖尿病、心電圖改變、膽源性胰腺炎和腹壁手術史等
1.2治療方法126例患者均術前禁食,術前預防性應用抗生素治療,給予鎮痛和營養支持治療。治療期間監測生命體征,維持內環境穩定,維護重要臟器功能,同時積極控制和治療伴發病。兩組患者均發病48 h內在全麻下接受手術,術后留置腹腔引流管1~3 d。對具有高風險患者的家屬術前詳細溝通,告知利弊,強調手術風險,取得家屬積極配合與理解。
腹腔鏡組四孔法進腹,鈍性+銳性分離膽囊周圍粘連,解剖膽囊三角,暴露出膽總管、膽囊管、膽囊動脈,hemlock和鈦夾分別夾閉膽囊管、膽囊動脈,電凝剝離膽囊。生理鹽水反復沖洗創面,查有無活動性出血及膽漏后,腹腔放置引流管,臍下孔取出膽囊。特殊情況處理:膽囊張力較高的先給予減壓;與肝臟粘連致密不可分離的膽囊,保留部分膽囊后壁,次全切除膽囊;膽囊管過短無法夾閉,予腔鏡下膽囊管縫扎;膽囊三角粘連致密無法解剖、懷疑癌變可能、膽管損傷或無法控制的出血,予中轉開腹。開腹組采用傳統膽囊切除術手術。
1.3觀察指標觀察并比較兩組發病48 h內和術后第3天C-反應蛋白(CRP)、丙氨酰氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST);記錄并比較兩組手術時間、手術出血量、肛門排氣時間、術后疼痛和住院時間情況。其中術后疼痛情況采用視覺模擬評分(VAS) 進行評估:0分為無痛,1~4分為輕度疼痛,5~6分中度疼痛,7~9分為重度疼痛,10分為劇痛。同時記錄術后并發癥并進行分析。
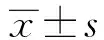
2 結果
2.1兩組患者術后CRP,ALT和AST檢測結果比較組間比較:發病48 h內CRP、ALT和AST比較均差異無統計學意義(P>0.05);術后第3天CRP和ALT比較差異有統計學意義(P<0.05)。具體數據見表2。

表2 兩組患者術后CRP,ALT和AST檢測結果比較
注:CRP正常值0~10 mg·L-1,ALT和AST正常值均為0~50 U·L-1
2.2兩組術中及術后相關情況比較腹腔鏡組手術時間長,但是患者術中出血量少,肛門排氣快,疼痛程度輕,住院時間短,兩組間比較差異有統計學意義(P<0.05)。具體數據見表3。

表3 兩組術中及術后相關情況比較
2.3兩組術后不同并發癥發生情況比較腹腔鏡組術后切口脂肪液化和感染少,胸腔積液和肺部感染發生率低,兩組間比較差異有統計學意義(P<0.05)。具體數據見表4。

表4 兩組術后不同并發癥發生情況比較/例
3 討論
高齡老年患者病理生理具有其特殊性,急性起病后病情進展迅速,對手術的耐受有限,如治療方式選擇不當,術后病情會明顯加重,甚至會出現難以逆轉的情況,老年肥胖患者多伴發糖尿病、動脈粥樣硬化和原發性高血壓等,同時合并2種慢性病的19.5%,合并3種及以上慢性病的7.0%[2]。其血糖、血脂、血壓波動大,各重要臟器的機能儲備及代償能力降低,免疫功能相對低下,全身感染和持續性全身炎癥反應綜合征發生率高。呼吸力學的改變和體質量指數密切相關,氣腹可使肥胖患者呈限制性通氣功能障礙,相同條件下,氧合功能更易受氣腹影響。有研究表明CO2氣腹對患者循環功能會產生一定程度影響,并與初始階段進氣速度和腹壓值及年齡呈正相關性[3],且隨氣腹時間延長,凝血—纖溶和血管內膜活性變化,會增加靜脈血栓形成的可能[4]。為研究高手術風險的患者,如老年肥胖患者,采取何種手術方式治療具有更好的療效,我們開展了此研究。
我們研究發現,與開腹手術相比,LC術后相關檢驗指標下降更快,兩組術后第3天CRP和ALT比較差異有統計學意義,研究結果與既往報道符合[5]。傳統開腹手術腹部切口大,術后疼痛程度重,下床活動及胃腸道通氣晚,更容易出現肺部感染及術區脂肪液化和感染。腹腔鏡手術能夠讓患者較早下床活動,肺部感染和下肢靜脈血栓形成概率低。本研究中,腹腔鏡組雖出現1例肺動脈栓塞,但兩組比較差異無統計學意義。和一般人群相比,老年肥胖患者人群中困難腹腔鏡膽囊切除手術發生率較高,但若完善術前評估,提高手術技巧,完成腹腔鏡下困難膽囊切除術是可行的[6]。 老年肥胖患者腹腔鏡手術時間長,中轉開腹率較一般人群高,但其術后并發癥發生率與非肥胖患者相比并無明顯增加[7],且住院時間短,優于傳統開腹手術者。
老年人腹腔鏡手術有其特殊性,更易出現氣腹相關的并發癥,因此建立氣腹時速度不能過快,手術時間不能過長。我們一般保持CO2進氣速度在2~3 L·min-1,氣腹壓力12 mmHg。進腹后先觀察膽囊與周圍粘連情況,如膽囊三角有嚴重的纖維瘢痕組織,適時中轉開腹是避免嚴重并發癥發生的關鍵。如膽囊壁纖維化甚至“磁化變性”,切除膽囊困難時,秉持“寧小勿大”原則,膽囊次全切除手術不失為一個好的選擇。肥胖是腹腔鏡中轉開腹的危險因素,部分患者肝十二指腸韌帶及膽囊三角脂肪大量堆積,三管—壺腹的解剖關系辨認困難,或術中懷疑癌變可能,或膽管損傷及無法控制的出血時,應果斷中轉開腹手術。ACC早期膽囊及周圍組織水腫比較疏松,分離時多推少切、多鈍性分離少電切分離。根據術中觀察,發病72 h內絕大部分患者腹腔粘連不嚴重,難度和風險并不突出[8]。經術前認真處理伴發病并嚴格掌握適應證,完善增強CT檢查排除需調整手術方式的疾病,如腫瘤、膽總管結石、膽囊動脈假性動脈瘤等意外伴發病[9-10],術后周密護理和積極處理突發的意外,老年患者行LC是安全的。
綜上所述,本研究證實LC和傳統膽囊切除術均是治療老年肥胖ACC的有效手段。選擇何種治療方式,應當依據患者基礎疾病情況、整體身體狀況進行“個體化”診治。在患者可耐受麻醉的前提下,LC可視作為腹腔鏡技術經驗豐富的醫師治療老年肥胖ACC的首選手術方法。

