早產兒腦病危險因素的對照研究
馮明華 楊春暉
作者單位:528403 廣東省中山市博愛醫院
早產兒腦病(EOP)屬于一種腦白質損傷病變,涉及到神經軸突或者神經元的破壞,同時包含腦發育異常的動態性改變,發展至后期,可出現運動功能、認知、視聽以及行為障礙[1,2]。EOP也是目前全球性的一種常見出生缺陷性疾病之一。當前對于EOP的發病機制尚無法確定,因此預防及治療方面有一定限制,研究顯示,EOP是多種不同因素共同作用下所引發的病變,其中常見危險因素包括新生兒窒息、早產、核黃疸等[3,4]。為進一步探討EOP的危險因素,為臨床EOP的研究及預防提供依據,本研究對2015年3月~2018年7月我院收治的68例EOP患兒臨床資料予以分析,并與健康新生兒對照,現報道如下。
1 材料與方法
1.1 臨床資料 選取2015年3月~2018年7月于我院接受治療的68例EOP患兒為研究對象,并設為研究組,其中男38例,女30例;自然分娩患兒43例,剖宮產患兒25例;胎齡29~34周,平均(33.54±2.62)周。納入標準:①嬰兒期患病;②伴有行為相關功能障礙;③智力下降;④癲癇;⑤均符合《實用新生兒學》(4版)中腦病診斷標準[5]。排除標準:①遺傳性疾病及各種神經后遺癥;②患兒入組資料尚不齊全。同期選取于我院接受體檢的健康新生兒138例為對照組,其中男70例,女68例;自然分娩112例,剖宮產26例;胎齡36~40周,平均(38.53±1.66)周。本研究中參與研究的患兒家屬對研究內容知情,并簽署同意書,獲取醫院倫理學委員會審核并批準實施。研究組與對照組患兒的基礎資料,如胎齡、性別等差異無統計學意義(P>0.05),具有可比性。
1.2 方法 主要調查內容包括:患兒的基礎資料,包括胎齡、性別等,分析產前、產時以及產后相關因素,包括:相似疾病家族史、不良產史、產婦年齡、羊水情況、孕期有無感染、臍帶是否繞頸、新生兒有無窒息、有無難產等。調查人員均為我院專業醫師,均通過系統培訓,在調查中一旦發現錯誤或者遺漏必須及時修正,確保調查數據的準確性、完整性以及真實性。
1.3 統計學方法 數據應用Epidata3.0軟件錄入,采用SPSS 23.0軟件對數據進行統計學分析,計數資料應用百分比(%)表示,計量資料采用均數±標準差(±s)描述,計數資料給予χ2檢驗,對各項因素予以多因素Logistic回歸式分析,計算OR優勢比值及95%可信區間(CI),檢驗水準為α=0.05。
2 結果
2.1 EOP患兒的一般情況 68例EOP患兒均出現一定程度的運動功能障礙,其中手足徐動型占4.41%(3/68),低張力型占 20.59%(14/68),痙攣型占60.29%(41/68),共濟失調型占2.94%(2/68),混合型占11.76%(8/68)。并聽力障礙占11.76%(8/68),視覺功能障礙占33.82%(23/68),語言障礙占52.94%(36/68),智力障礙占60.29%(41/68)。
2.2 EOP患兒相關影響因素的單因素分析 通過產前、產時、產后以及患兒一般狀況等因素的調查及單因素總結分析,得出EOP的主要影響因素包括:高齡孕婦、不良產史、孕期感染、孕期內陰道反復性出血、胎位異常、羊水異常、出生體重低于1.5kg、臍帶繞頸、父母飲酒、難產、新生兒窒息、宮內窘迫癥、新生兒肺炎、缺氧缺血性腦病以及病理性黃疸。見表1。
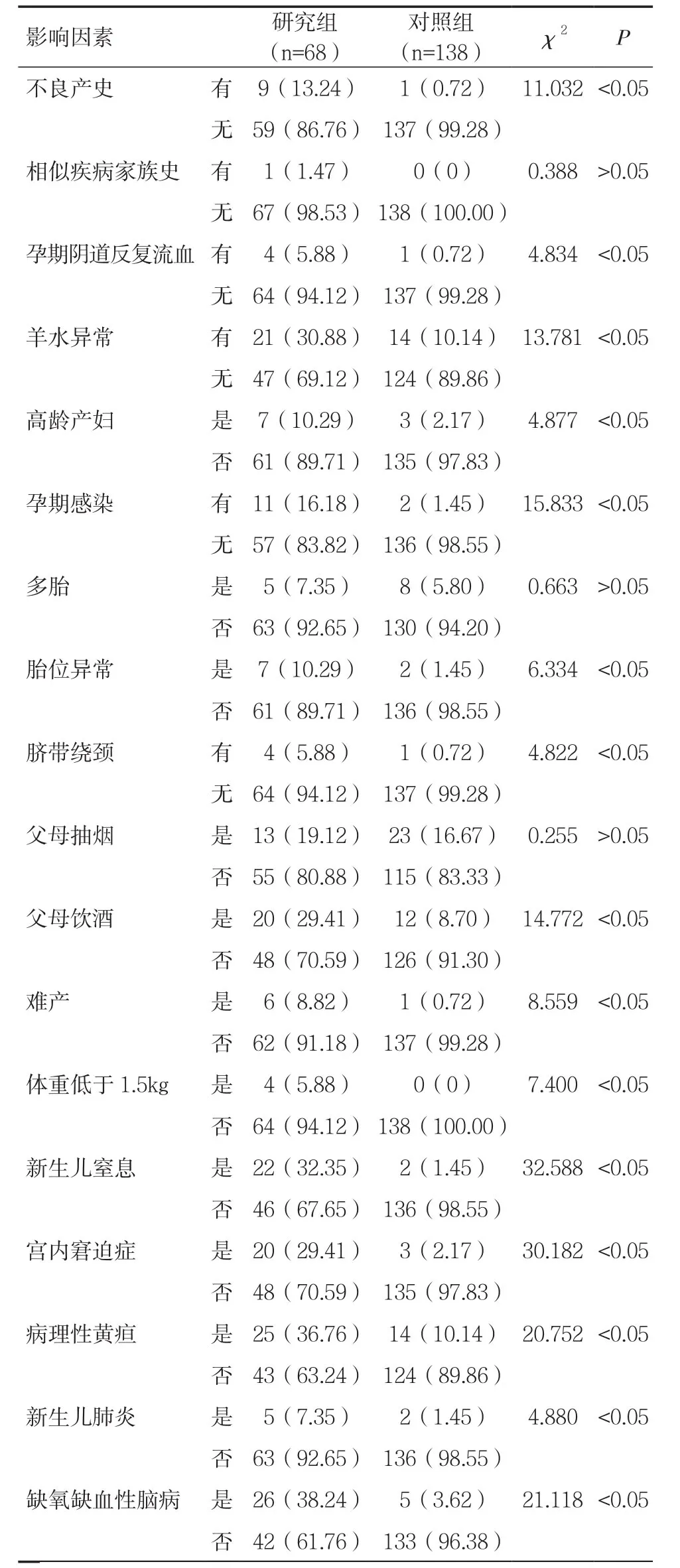
表1 EOP相關影響因素的單因素分析[n(%)]
2.3 EOP相關影響因素的多因素Logistic回歸性分析 以EOP的相關影響因素為自變量,以是否患EOP為因變量,予以多因素Logistic回歸性分析,結果得出羊水異常、不良產史、新生兒窒息、宮內窘迫癥、缺氧缺血性腦病以及病理性黃疸是EOP的主要危險因素。見表2。
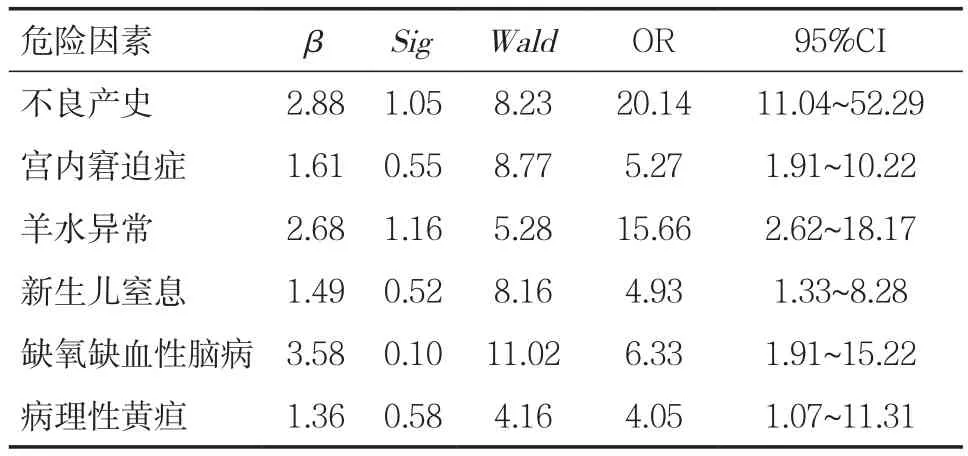
表2 EOP相關影響因素的多因素Logistic回歸性分析
3 討論
EOP是兒科臨床十分常見且多發性疾病,是在嬰幼兒腦部發育中受到的一種非進行性損傷進而導致機體運動、智力、行為功能下降的綜合性疾病,EOP好發于產前、產時以及產后階段。同時在這幾個階段,也是嬰兒神經系統易損傷、傷殘以及死亡的高峰期,因此盡早控制患兒的EOP病情對于減輕機體腦細胞的損傷極為重要,同時也為后期機能的恢復奠定基礎[6,7]。目前,EOP的主要病機尚不完全清楚,有研究認為是由多種不同因素共同作用下所引發的綜合征[8]。
導致EOP的危險因素較多,具體包括產前、產時以及產后的因素,通過既往的大量研究發現,早產、羊水異常、低出生體重以及孕期內感染等是EOP的主要高危因素,但除此外,還包括藥物濫用、營養不良等因素也會對EOP產生不良影響,但綜合評估發現[9,10],多數研究均將分析集中于孕后期、產時以及新生兒階段,而對于孕前、父母方面的因素重視度較低。近年醫療科學技術迅猛發展,對于EOP的危險因素等研究也進入遺傳學的相關高度。本研究顯示EOP的發病率與相似疾病家族病史并無相關性,通過多因素分析表明,羊水異常、不良產史、新生兒窒息、宮內窘迫癥、缺氧缺血性腦病以及病理性黃疸是EOP的常見危險因素,與以往的有關報道基本相符[11,12]。
不良產史對于EOP有極大的影響,分析其原因可能與反復妊娠狀況下,母體的子宮環境、健康程度影響有關,不良產史導致母體健康較差,子宮環境不佳進而影響胎兒的發育,其次人工流產會增加宮內感染幾率,尤其是絨毛膜羊膜炎進而導致胎兒發育不良,因此對于存在不良產史的孕婦要做好相關預防與治療工作。羊水是胎兒在宮內賴以生存的環境,能夠對胎兒起到較好的保護作用,因此一旦羊水發生異常,容易影響胎兒發育,當羊水過少,宮縮后羊水失去有力的緩沖,可造成胎體與宮壁過于貼敷進而壓迫臍帶,影響供血,極易引發宮內窘迫癥,同時延長了產程,也增加了新生兒窒息率[13]。此外,羊水過少還極易誘發胎兒缺氧,在生產過程中,過少的羊水會過于粘稠,當污染物侵入羊水后無法得到有效稀釋,進而增加污染嚴重程度,增加了胎兒發生胎糞吸入綜合征的幾率。而羊水過多,胎兒的活動空間增加,也容易引發胎位不正,同時增加了宮內承受力,容易發生早產、胎膜早破等,在破膜后,羊水多,沖力大,易引發子宮膨脹過度,而胎膜破裂,羊水大量涌出,子宮縮小則極易造成胎盤早剝,這些因素均可能影響EOP[14]。因此對于孕婦要給予嚴密監測,一旦發現羊水異常必須給予必要的措施干預,以避免羊水對胎兒的影響。
宮內窘迫癥、新生兒窒息、新生兒缺氧缺血性腦病等也是EOP的危險因素,一旦發生,會給新生兒造成不同程度的腦損傷、酸中毒、神經元細胞以及腦組織壞死等[15],進一步造成不可逆性損傷。病理性黃疸則會增加患兒血膽紅素水平,損傷腦組織,尤其是早產兒血腦屏障發育不全,更加容易受到不良影響。
綜上所述,EOP的危險因素貫穿于產前、產時以及產后的諸多階段,受到諸多因素影響,臨床應該結合EOP的高危因素予以積極有效的預防,做好孕期的每一項監測,在產前做好相關檢查,圍生期階段給予有效保健等,從而降低EOP的發生率。

