基于卒中綠色通道靜脈溶栓治療視網膜分支動脈阻塞1例
謝禮丹,張 洪,葉小琴
視網膜動脈阻塞(retinal artery occlusion,RAO)是嚴重損害視力的急性發作性眼病[1],是眼科的危急重癥。主要分為視網膜中央動脈阻塞(central retinal artery occlusion,CRAO)、視網膜分支動脈阻塞(branch retinal artery occlusion,BRAO)、睫狀視網膜動脈阻塞、視網膜毛細血管前微動脈阻塞和視網膜中央動脈慢性供血不足等[1]。視網膜動脈阻塞的病因復雜,主要是由于動脈痙攣、栓子栓塞、動脈內膜炎或動脈粥樣硬化等原因引起視網膜動脈血流中斷,致視網膜組織缺氧、變性、壞死的疾病,發病后如不能及時搶救,視力將永久不可逆的喪失,如積極搶救使視網膜血液供應再度恢復,則視網膜神經細胞功能將有可能重新恢復。眼科傳統治療方法,如眼前房穿刺、降眼壓、眼球按摩、活血、抗血小板聚集等的治療效果并不理想[2],很難使阻塞血管早期再通,但在有效時間窗內給予溶栓治療,可使血栓溶解,達到改善視網膜血流灌注和恢復視網膜內層細胞的功能。2017年6月8日我科在卒中綠色通道下靜脈溶栓治療1例視網膜分支動脈阻塞患者,取得滿意療效,現匯報如下。
1 臨床資料
邵某,女,19歲,因“左眼反復一過性視物不見1個月,加重2 h”于2017年6月8日入院于我院眼科。患者1個月前無明顯誘因突然出現左眼視物不見,約10 min后自行好轉,此次發病前2 h再次出現左眼視物不見,持續40 min逐漸好轉,但自覺左眼上方視物遮擋感明顯,無眼痛、無異物感、無畏光、流淚等不適,門診以“左眼顳下分支動脈阻塞”急診收入院。患者10個月前因車禍傷致左手肱骨粉碎性骨折,左側第7肋腋段骨折、左側第4肋前支骨折、脾破裂,經手術治療目前已痊愈。否認高血壓病、糖尿病、腦血管病、心臟病等病史。未婚未育,家族中無相關病史。
眼科檢查 雙眼矯正視力1.0。右眼瞳孔圓,直徑約2.5 mm,對光反射靈敏,右眼眼底無異常;左眼瞳孔圓,直徑約為3 mm,左眼直接對光反射遲鈍,間接對光反射靈敏,眼底見顳下方視網膜灰白水腫,余陰性。全身檢查心肺腹無陽性體征。眼科輔助檢查(見圖1-3)。診斷:左眼視網膜顳下分支動脈阻塞。
治療 需積極搶救視力。因我院設有卒中綠色通道,立即請卒中小組會診,排除有無溶栓治療禁忌癥。在等待相關輔助檢查出結果前,我們同時給患者采取傳統治療,予以高流量吸氧以改善脈絡膜缺氧狀態,從而緩解視網膜缺氧;口服煙酸50 mg、硝酸甘油5 mg,球后注射阿托品0.5 mg以擴張血管緩解血管痙攣;口服拜阿司匹林300 mg以抗血小板聚集降低血粘度;眼球按摩以降眼壓。患者頭顱CT、血常規、凝血全套、生化全套、心電圖等檢查未見異常,經患者家屬簽字同意后予以尿激酶100萬U快速靜脈滴注,0.5 h內滴完,患者入院至溶栓的時間(door to needle time,DNT)需控制在60 min內,在溶栓治療過程中積極觀察患者皮膚黏膜、舌下、口腔等出血情況。
溶栓治療后2 h,患者訴左眼上方視物遮擋感消失,無不適。對患者行相關專科輔助檢查(圖4-5)。經靜脈溶栓治療2 h后臨床癥狀消失,輔助檢查提示血管再通,痊愈。溶栓治療后6 h、24 h復查血常規、凝血全套、頭顱CT未見異常。為進一步明確患者的病因,行頭頸部CTA檢查提示右側眼動脈開口通暢,左側眼動脈顯示較對側纖細、顯示淺淡;心臟彩超、動態心電圖、自身免疫抗體、C反應蛋白等檢查未見異常。結合病史及輔助檢查,我們推測患者此次出現視網膜分支動脈阻塞與發病10個月前車禍致骨折、左側眼動脈發育不良可能有關。因患者此次出現了缺血性血管事件,患者出院后在我院神經內科門診隨診,行缺血性中風二級預防,隨訪8個月,患者均無特殊。

圖1 為眼底照相結果 1A為右眼眼底彩照,1B為左眼眼底彩照,框內是堵塞處,1C為1B標記處放大后病灶血管出現車廂分割現象(黑三角)。
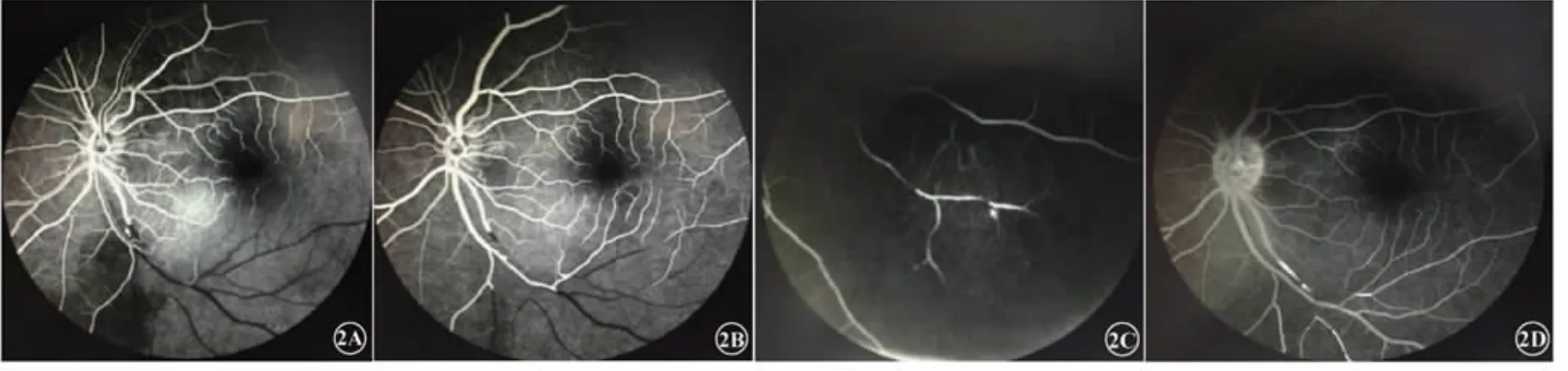
圖2 熒光素血管造影(FFA)檢查。2A造影11 s時患者左眼顳下支動脈第二級分支后開始出現動脈閉塞,血管呈“折斷”狀,其支端動脈無充盈,毛細血管閉鎖,顳下視網膜無熒光。2B造影19 s時左眼顳下動脈分支遠端出現“逆行充盈”,對應靜脈回流遲緩。2C 3′43″造影晚期,左眼顳下支動脈遠端可見管壁著染。2D 10 min造影晚期,左眼顳下分支動脈“節段狀充盈”。
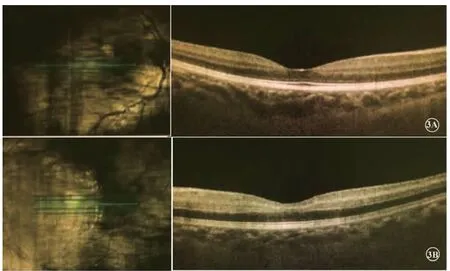
圖3 患者光學相干斷層掃描(OCT)檢查。3A為右眼。3B為左眼,黃斑中心凹鼻側視網膜較顳側視網膜明顯增厚,視網膜外層結構基本正常,但內層視網膜條帶呈高反射。
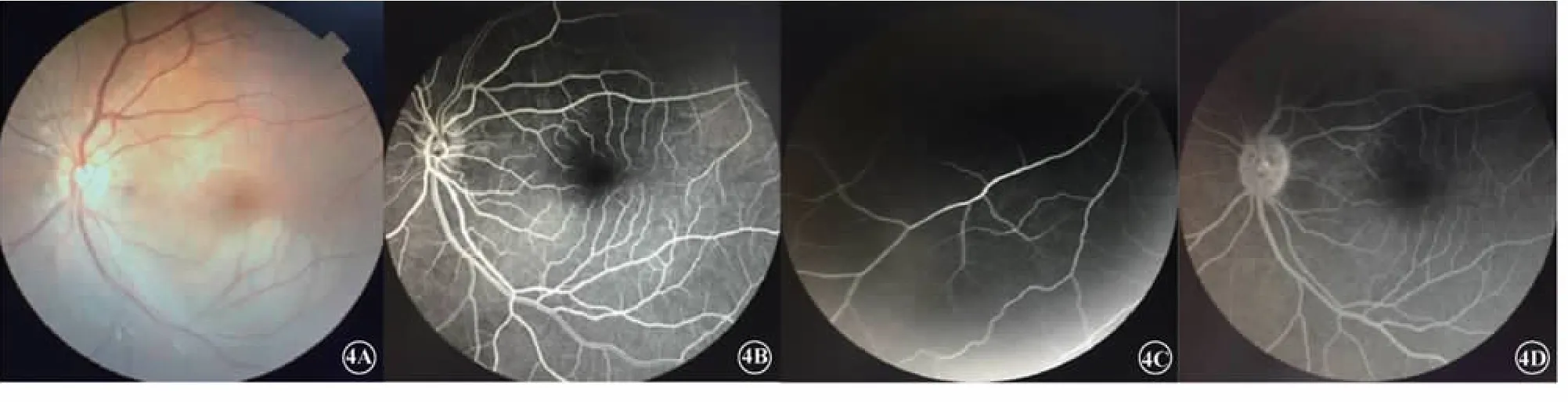
圖4 經溶栓治療后眼底彩照及FFA圖。4A左眼眼底彩照;4B造影11 s時患者左眼顳下支動脈第二級分支后正常顯影;4C造影1′10″時周邊分支動脈充盈;4D造影晚期5 min圖像
2 討論
視網膜中央動脈及其分支動脈為終末動脈,由頸內動脈供血,從頸內動脈到視網膜內微動脈之間任何部位的阻塞都會引起相應供血區域的視網膜急性缺血缺氧出現水腫,視細胞迅速死亡,造成不同程度的視力損害[3-4]。靈長類動物的實驗研究[5]發現視網膜中央動脈阻塞的時間若超過97 min,視網膜神經感覺層會發生不可逆損傷。CRAO較BRAO病情嚴重,均為視網膜動脈血管阻塞,治療上均應急癥處理[1]。RAO的傳統治療方法療效并不理想,且缺乏非治療對照研究來證實治療后的視力預后是否優于自然病程[3]。隨著科技的日新月異,目前RAO的治療方法有靜脈溶栓治療、超選擇眼動脈溶栓介入治療、激光擊栓術治療、筋膜下膠原海綿灌注治療、星狀神經節阻滯治療等[6]。由于視網膜中央動脈及其分支動脈供血于頸內動脈,因此RAO的處理方法應當等同于急性缺血性卒中的處理方法,即發病6 h內予以靜脈溶栓治療,發病超過6 h后予以血管內治療。
本案患者發病2 h就診,入院后積極完善相關專科檢查,明確診斷,患者屬于BRAO,經卒中小組評估排除溶栓治療禁忌癥后予以尿激酶標準劑量溶栓,患者DNT時間為60 min,以急性缺血性卒中靜脈溶栓DNT時間(DNT時間不超過60 min)為標準而言[7],此次患者DNT時間達標。并且以唯一能夠直接顯示視網膜循環狀態的檢查方法——FFA檢查,來判定RAO的病情轉歸[8]。患者經靜脈溶栓治療2 h后臨床癥狀消失,輔助檢查提示血管再通,此患者系我市首例靜脈溶栓治療視網膜動脈阻塞,填補了我市在該技術領域的空白,充分展示了我院在溶栓治療血栓性疾病的強大技術力量。此次患者靜脈溶栓取得的成功還在于以下幾個方面:①我們是一支專業的團隊我院設有卒中綠色通道,有專門卒中小組,近四年來靜脈溶栓治療急性腦梗死患者100余例,積累了豐富的經驗,為視網膜動脈阻塞實行靜脈溶栓治療,提供了強大的技術支持。②我們是一支年輕的團隊我院眼科是一支年輕的團隊,充滿了朝氣和創新精神,敢于突破傳統治療方案。③我們是一支和諧的團隊首診醫師的準確判斷,團隊的有效協作,在有效時間窗內,有條不紊地搶救患者視力,患者及家屬對醫師的信任,醫患和諧,都是該例患者救治成功必要條件。

