結直腸癌肺轉移多學科綜合治療專家共識(2018版)
中國醫師協會外科醫師分會多學科綜合治療專業委員會,中國抗癌協會大腸癌專業委員會
一、結直腸癌肺轉移概論和流行病學
結直腸癌(colorectal cancer,CRC)的發病率逐年上升,2015年,我國CRC發病率(376 300人)和死亡率(191 000人)均位于所有惡性腫瘤的第5位[1]。CRC發病率升高的特點在大城市尤為明顯,已經上升為上海地區的第二高發腫瘤。近年來,隨著胸部CT的廣泛應用,被診斷為肺轉移的結直腸癌患者比例也越來越多:法國1976年至2005年的數據顯示,肺轉移占所有轉移性結直腸癌(metastatic colorectal cancer,mCRC)的 6.3%[2];意大利1994年至2010年的數據顯示,初發肺轉移的mCRC診斷比例已經上升到29.2%[3]。北京大學腫瘤醫院1996年至2017年的回顧性資料顯示,肺轉移病例占所有mCRC的32.9%,而初發肺轉移的患者達24.5%[4]。目前,肺臟已經成為了僅次于肝臟的第二常見轉移部位。由于直腸癌患者更容易發生肺轉移[2,5],且我國的直腸癌比例(近50%)明顯高于歐美國家(約30%)[6-9],故結直腸癌肺轉移的診斷和治療對于我國而言是一個更為重要的臨床問題。
與其他遠處轉移不同,肺轉移病變相對生長較慢、總體預后較好[10],因而不能完全參考其他部位(肝、腹膜等)轉移的治療模式;但目前無論是國際還是國內,均無針對結直腸肺轉移的指南規范或專家共識。因此,中國醫師協會外科醫師分會多學科綜合治療專業委員會和中國抗癌協會大腸癌專業委員會召集國內相關領域專家,結合國內外研究報道以及專家的臨床實踐經驗和認識,充分進行討論商榷,達成共識以便推薦結直腸癌肺轉移的最佳多學科診療模式。
按照肺轉移和原發灶的出現時間,肺轉移可分為“同時性轉移”和“異時性轉移”。基于對肝轉移預后的研究,通常將這一時間段界定為3~6個月,但這種界定在肺轉移中充滿爭議[2,5,11-12]。法國一項30年的調查發現,對于所有肺轉移人群而言,同時性肺轉移的5年生存率稍高于異時性肺轉移(以原發灶切除術后3個月為分界),分別為6.9%和4.6%[2];對于可切除性肺轉移而言,異時性肺轉移的預后似乎優于同時性肺轉移[13-15]。本共識從臨床可操作性的角度考慮,參考最新肝轉移的治療模式[16],將同時性肺轉移定義為“在初始結直腸癌分期檢查時發現的肺轉移”;將異時性肺轉移定義為“基線檢查后發現的肺轉移”。
按照肺轉移和其他遠處轉移的先后順序,肺轉移分為“初發轉移”和“非初發轉移”。初發肺轉移定義為肺臟作為首個遠處轉移臟器的情況,無論是否伴有其他遠處轉移,包括所有的同時性肺轉移和初發異時性肺轉移(原發灶切除術后出現的轉移和術前新輔助治療期間出現的肺轉移),占所有肺轉移的74.4%[4],是本共識的主要討論范疇。非初發肺轉移的患者則是在其他轉移性疾病治療過程中出現了肺轉移,均屬于異時性肺轉移。
按照是否伴隨肺外轉移,肺轉移分為“單純性肺轉移”和“非單純性肺轉移”;前者不伴肺外轉移(無論是否存在原發灶),后者伴有肺外轉移(無論是否存在原發灶)。
初發肺轉移患者中,單純性肺轉移占37.7%~44.5%,其中僅有21.1%~32.5%患者可以接受肺轉移灶的根治性治療[3-4];其余的單純性肺轉移患者無根治性治療機會,對于該部分人群,全身治療如何選擇、肺轉移灶是否可行其他局部治療、結直腸癌原發灶如何處理等問題均存在較大爭議。非單純性肺轉移患者中,38.6%~55.5%為合并肝轉移[3-4],其中絕大多數患者無法行所有轉移灶的根治性治療,僅對原發灶和/或肝轉移灶進行局部治療是否帶來生存期獲益?(不同肺轉移定義參見附錄1)這些常見的臨床問題均未能得到很好的解答。本共識主要針對以上問題進行臨床診療決策的推薦;此外,針對非初發肺轉移中的一些特殊問題,如肝轉移切除術后肺轉移的處理,本共識也會涉及。
二、結直腸癌肺轉移診斷與鑒別診斷
(一)影像學診斷
1.診斷方法
除非出現癌性淋巴管炎、大面積胸膜轉移等,結直腸癌肺轉移患者一般不會出現呼吸道癥狀和體征。因此,推薦高分辨率胸部CT檢查,不建議采用其他影像檢查方法,如胸片和MRI。推薦增強胸部CT掃描診斷縱隔及肺門淋巴結轉移。
2.診斷指標與風險因素
直接影像診斷:位于雙肺外帶及下野,大于5 mm,邊界清楚,分葉或短毛刺的實性或磨玻璃樣結節[17-20]。
支持診斷危險因素:發病年齡>70歲、雙肺多發結節、異時性肺內結節、胸膜增厚或積液、直腸癌(特別是中低位癌)、局部進展期結直腸癌(特別是侵犯腸壁外血管)、淋巴結分期較晚、原發灶血管淋巴管浸潤、術前CEA水平升高、原發灶為KRAS突變、已存在肝臟轉移或其他肺外轉移灶等[2,5,12,14,19-25]。
癌性淋巴管炎:位于邊緣的血管氣管束不規則或結節樣增厚,小葉間隔均勻或結節樣增厚,但肺小葉形態正常呈多角形改變,區域淋巴結腫大;其他征象為肺內散在結節、胸膜肥厚及胸腔積液。
鑒別診斷:結直腸癌肺轉移需與其他良惡性結節鑒別,如原發性肺癌、良性非特異性結節、感染性病變以及免疫性疾病。
3.胸部CT影像無法明確性質的肺結節(indeterminate pulmonary nodules,IPN)[19]
IPN的診斷:推薦由兩名及以上的影像科專家進行閱片[20],并與臨床醫師討論,結合風險因素、隨訪情況及病理檢查等綜合判斷結節性質。
肺轉移相關風險因素:同上。
IPN的隨訪:建議掃描設備和方法在隨訪中保持一致。危險因素較多時,每3個月行胸部CT掃描;危險因素較少時,頻次與原發腫瘤保持一致;如確認為良性結節,不再密切隨訪。(1)經隨訪傾向肺轉移瘤:腫瘤體積增大及增多;化療期間,腫瘤體積縮小或數量減少,但不排除良性結節可能。(2)經隨訪傾向良性結節:化療結束或未行化療,IPN無變化。(3)經隨訪不能定性:推薦PET或PET/CT檢查;但小于1 cm或磨玻璃樣結節不推薦使用PET檢查。(4)對于經密切的臨床和影像學隨訪仍無法定性的IPN,如果其定性將改變臨床治療決策時,推薦行病理檢查:可手術完全切除者,推薦多學科討論后手術切除所有病灶;不可手術完全切除者,推薦支氣管鏡下活檢(中心型病灶)或CT引導下活檢(周圍型病灶)。
4.肺外病灶的評估
肺臟是結直腸癌第二位轉移靶標器官,而肝臟是第一位轉移靶標器官,因而需首先明確是否存在肝臟轉移。另外,確診結直腸癌肺轉移患者比其他患者更容易出現腦轉移和骨轉移[4,26-28],因而出現相關癥狀時,要進行相應檢查排除腦轉移或骨轉移。
(二)病理學診斷及分子生物標記物檢測
結直腸癌肺轉移病理上:高中分化腺癌腺腔常較為寬大,被覆上皮常較高大,腺腔常包含細胞碎屑及壞死物,部分可形成篩狀結構。肺原發浸潤性腺癌以腺泡狀生長方式居多,腺腔相對較小,被覆細胞常呈鞋釘樣,周圍常可見貼壁樣生長的原位腺癌結構。對于分化差的轉移性結直腸腺癌,以及特殊類型腺癌,如黏液腺癌、印戒細胞癌與肺原發低分化腺癌、黏液腺癌及印戒細胞癌形態學難以區分,可依賴免疫組化及詳細臨床病史加以鑒別。臨床常用一組抗體來鑒別結直腸癌肺轉移和原發性肺腺癌,其中結直腸癌肺轉移陽性的抗體有:CK20、CDX-2、SATB2等,而原發性肺腺癌陽性的抗體有:CK7、TTF-1、Napsin-A等[29]。若基因檢測顯示出原發性肺癌的特異性突變,可能對鑒別診斷有所幫助。
根據2017版衛計委《結直腸癌診療規范》,推薦常規進行KRAS、NRAS、BRAF以及微衛星不穩定性(microsatellite instability,MSI)或錯配修復(mismatch repair,MMR)蛋白的檢測。因為KRAS突變參與到肺轉移的發生,所以肺轉移患者的KRAS突變頻率較高[14],但需注意的是,在原發灶-肺轉移灶的配對隊列中,KRAS基因狀態的一致率為67.6%~88.2%,低于原發灶與非肺轉移灶的一致率[30-31],因而根據原發灶的KRAS狀態決定靶向藥物使用時可能存在偏差。肺轉移人群的MMR蛋白缺失(dMMR)或高度微衛星不穩定(microsatellite instability-high,MSI-H)的比例缺少大規模數據:一項研究發現在66例肺轉移患者中,無一例為MSI-H[32];另一項回顧性研究中,共有113例肺轉移患者的MMR狀態已知,其中dMMR比例為14.2%[4]。此外,考慮到肺轉移者更容易出現HER2的高表達[33],且HERACLES和MyPathway研究中對于HER2擴增/過表達的患者使用雙藥抗HER2治療的良好前景[34-35],也推薦常規進行HER2免疫組化檢測。
對于肺轉移患者,由于其分子特征與原發灶具有一定的差異,因而在有條件的情況下,可考慮進行肺轉移灶的相關分子檢測,以更好地幫助腫瘤醫師制定治療方案。但對于無法獲得轉移灶組織標本者,此時可考慮使用液體活檢技術進行相關基因及分子標記物的檢測[36]。但是,這一策略并沒有獲得大樣本臨床研究的驗證,且其結果解讀尚存在一定爭議。
三、結直腸癌肺轉移MDT綜合治療總則
(一)概述
由于肺轉移數量、位置、大小、原發灶、肺外轉移以及基因分型等多種因素均影響預后與治療決策,因此需要在多學科討論的模式下進行綜合治療。治療手段包括全身藥物治療、根治性局部治療(如R0手術切除、立體定向放療、消融術等)和局部姑息性治療。多學科討論應結合患者臨床特點和醫療資源可及性,確定治療目的,從而制定合理有序的治療綜合策略;在治療過程中,要關注腫瘤的生物學行為、對治療的反應及肺外轉移病灶情況,及時調整治療預期和方案。因為目前尚缺乏高級別的臨床證據,因而本共識鼓勵各腫瘤中心在多學科團隊的指導下開展前瞻性臨床研究,并鼓勵患者積極參與。
盡管肺轉移本身的發展較慢,往往不是影響生存和預后的主要因素,但是MDT團隊需要警惕肺內癌性淋巴管炎的可能。這種類型的肺內轉移預后極差,通常這部分人群不推薦任何腫瘤病灶的局部治療;全身系統藥物治療是主要治療方案,應該根據患者病史、體力狀態和基因狀態決定使用何種藥物,盡可能選擇更有效的藥物治療方案。本共識在后續的討論中,不包括此種特殊類型的肺轉移。此外,在診斷治療過程中,若原發灶或局部復發病灶存在出血、穿孔、梗阻等緊急并發癥,建議對這些緊急并發癥的處理后(處理手段可包含:手術切除、支架植入、結腸造口等),再按照無癥狀患者的處理流程進行治療。后續討論中,針對的均為無原發灶/局部復發緊急并發癥的患者。
(二)同時性肺轉移
同時性肺轉移均為初發肺轉移。這部分患者的治療不僅需要考慮轉移病灶的治療,也要兼顧原發灶的處理。治療初始階段,首先由MDT判斷各轉移灶和原發灶是否可根治性切除,通常先給予全身系統藥物治療了解治療反應及腫瘤的生物學行為,再綜合決定是否對技術上可達到無腫瘤狀態(no evidence of disease,NED)的患者進行所有病灶的根治性治療。對于無法達到NED狀態的患者,在全身疾病控制良好時,推薦在MDT的指導下決定是否行局部病灶的處理(圖1)。
(三)初發異時性肺轉移
異時性肺轉移主要包括原發灶切除術后出現的轉移,若肺轉移同時伴有局部復發,在局部復發可再次行根治性治療(如R0切除或根治性局部放療)時,則可將局部復發病灶等同于原發灶進行處理,具體原則參考“同時性肺轉移”;若局部復發無法行根治性治療,則將其等同一處不可切除的轉移灶進行處理。具體的綜合治療原則詳見圖2。
初發異時性肺轉移也包括在術前新輔助治療期間出現的肺轉移(主要為直腸癌),此時的治療原則參考“同時性肺轉移”(圖1)。
(四)非初發性肺轉移
非初發性肺轉移均為異時性轉移,為異質性較大的一組疾病。與初發異時性轉移不同的是,這部分患者既往已接受過前期藥物的治療,藥物療效相應較低,且腫瘤醫師已經能夠根據既往的治療反應了解腫瘤的生物學行為。本共識推薦在MDT對患者的體力狀態、既往治療的療效和不良反應、停藥間隔以及腫瘤的生物學行為進行綜合考量后,參考“異時性肺轉移”的推薦流程制定最終決策(圖2)。
四、同時性肺轉移
(一)單純性可切除性肺轉移
約9.4%~12.2%的肺轉移患者適合進行局部治療[3-4],主要包括R0手術、放療或消融術。盡管沒有成熟的隨機對照研究,但手術被認為是獲益可能最明確的局部治療方式。現有的大多數回顧性研究結論仍支持手術治療優于單純化療:切除肺內病灶后,5年生存率為35%~70%,10年生存率為20%~30%[15,37-54];而單純藥物治療患者5年總生存率僅有20%左右[55]。因而,推薦對可切除的肺轉移患者應積極采取手術切除,若因腫瘤部位、預計殘存肺功能、患者耐受性、患者意愿等因素綜合考慮不適合手術切除,可考慮進行放射治療和消融術作為替代手段[56]。
1.手術治療
手術切除原則:一般來說,肺轉移病灶的切除首選亞肺葉切除,例如楔形切除或肺段切除,但在少數情況下,由于腫瘤較深在或術中出血等情況,不得已行肺葉切除,這些患者的預后相對較差。即使R0手術,具有以下因素的患者預后也較差:多發肺轉移、肺門或縱隔淋巴結轉移、術前CEA水平升高、轉移灶直徑較大、無病間期(disease free interval,DFI)較短、高齡、原發灶分期晚、原發灶位于直腸、手術未達R0(表1)。
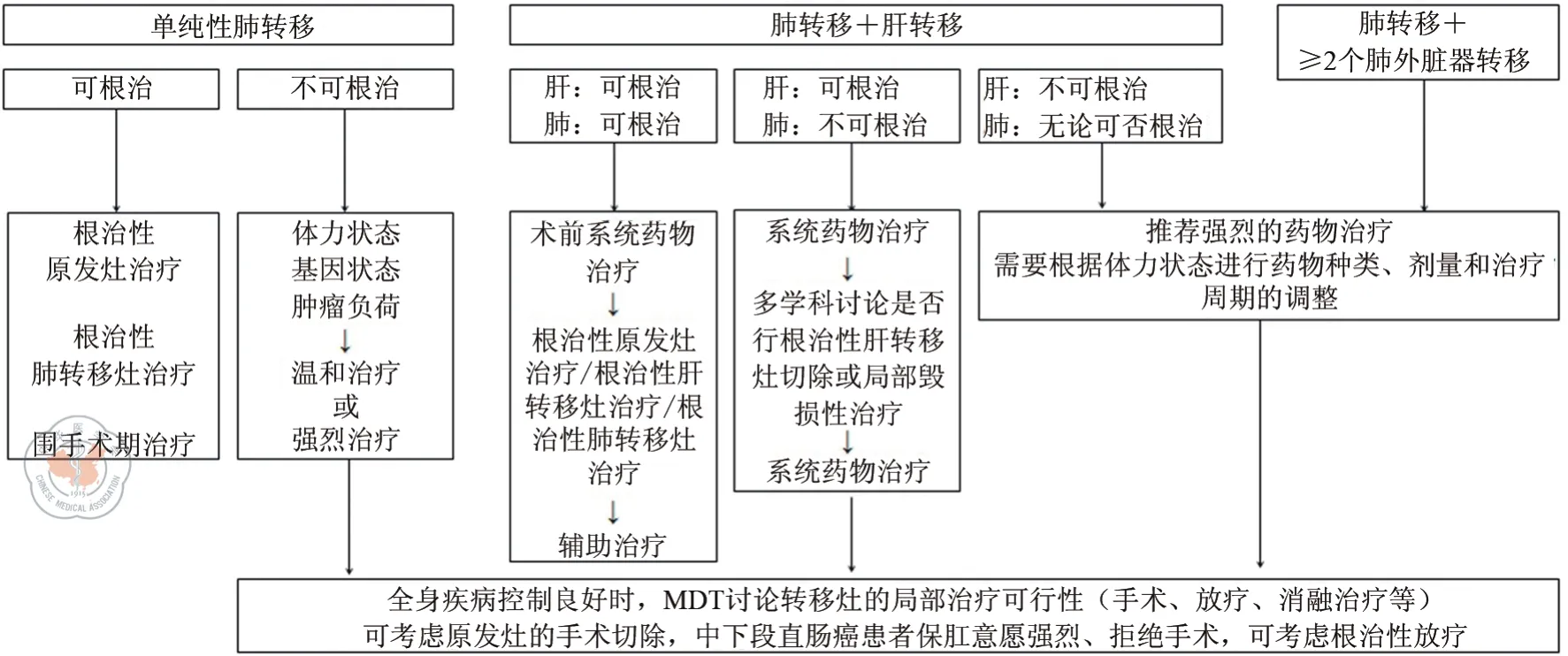
圖1 同時性肺轉移治療原則

圖2 異時性肺轉移治療原則
對于術前檢查未懷疑肺門/縱隔淋巴結轉移的患者,術中可不常規進行淋巴結的清掃;若懷疑淋巴結轉移,術中可則考慮進行淋巴結活檢或清掃。
圍手術期藥物治療:對于可切除性肺轉移,圍手術期治療的目的是提高R0切除率及降低術后復發風險。術前藥物治療還可以幫助判斷腫瘤的生物學行為;若在術前藥物治療過程中出現進展,通常預后較差,即使行手術治療也容易再次復發。因而術前藥物治療能夠篩選出更加適合手術的患者;并且可以幫助判斷藥物的療效,從而決定術后治療的方案選擇[57]。但是,目前尚缺乏結直腸癌肺轉移相關的術前藥物治療的臨床研究數據,其是否改善患者無疾病進展時間(disease free survival,DFS)及總生存(overall survival,OS)尚不明確。肺轉移局部治療時,最擔心的問題是出現新發病灶,所以建議在首次發現肺轉移時采用藥物治療2~3個月,來動態觀察是否在治療期間出現新發病灶,同時控制腫瘤、判斷療效;但在藥物治療期間有小部分患者可能出現疾病進展而錯失手術治療機會,故建議詳細評估臨床獲益及進展風險后確定是否行術前藥物治療[58],治療方案可選擇以奧沙利鉑或伊立替康為基礎的的化療聯合靶向藥物治療。
對于直腸癌,目前并沒有研究專注于同時性肺轉移的圍手術期治療。對于T3-4或N+的中下段直腸癌患者,推薦原發灶及肺轉移灶術前行充分的系統藥物治療和術前直腸新輔助放療。術后根據對術前治療的腫瘤應答和體力評分,完成整個圍手術期不超過6個月的治療;對于未行直腸癌術前治療的患者,推薦術后進行6個月的以奧沙利鉑為基礎的聯合化療±放療。具體實施方案應在多學科指導下完成。
2.非手術局部治療手段(放療、消融等)
對于肺轉移瘤病灶能夠切除但不適合或拒絕手術的患者,可考慮非手術局部治療手段,主要包括立體定向放射治療(stereotactic body radiation therapy,SBRT)和消融術。同手術治療原則一樣,擬行SBRT或消融術前,需評估原發灶情況,并在腫瘤整體控制良好的情況下進行;藥物治療原則同圍手術期治療。對于單發肺轉移,若位于外帶,首先考慮射頻術,若位于中帶,射頻治療和放療均可考慮,若位于內帶或靠近血管,首先考慮放療[56];對于多發肺轉移,則可在多學科的討論下,決定相應的治療手段。

表1 結直腸癌肺轉移切除術后的預后因素
(1)肺轉移灶放射治療:放療是針對肺轉移病灶有效的局部治療方式,隨著放療和影像技術的發展,SBRT在早期肺癌以及肺轉移病灶治療中的應用越來越廣泛[59-60]。國際權威組織定義SBRT為高精度、高劑量、少分次的外放療[61-63],SBRT區別于常規放療最大的特征是在盡量少分次的治療中給予較大的放療劑量,以獲得較好的腫瘤生物殺傷效果;為減小正常組織損傷,放療范圍與靶區高度一致以及靶區之外劑量迅速跌落非常關鍵。目前尚缺乏大宗病例的SBRT治療結直腸癌肺轉移的報道,但是已有回顧性單中心的數據或Ⅰ/Ⅱ期研究數據[64-76],所采用的劑量分割不一致,大部分集中在1~3分次,單次劑量5 Gy~30 Gy不等,2年的腫瘤局部控制率波動在53%~96%之間,但如果劑量足夠高(生物等效劑量>94 Gy),局部控制可達到90%之上;與此同時,相應的1年、2年和5年的總生存率分別為83%~100%、43%~76%和39%~49%,這個數據與結直腸癌肺轉移病灶切除后的生存率相似[77]。SBRT耐受性很好,發生3級的毒副反應概率<5%,4級以及之上的毒副反應罕有報道。目前仍然缺乏結直腸癌肺轉移灶SBRT對比手術或消融治療的前瞻性頭對頭的比較。

表2 肺轉移初始可切除患者治療策略
SBRT適應證:結直腸癌肺轉移病灶是否采用放射治療,需要考慮以下幾個因素:1)肺轉移病灶數目、大小和分布:肺轉移灶SBRT需要盡量降低正常組織的損傷,特別是要求對正常肺組織進行保護[78]。因此轉移灶個數不宜太多,以1~3個為宜,小病灶最多不超過5個;轉移灶分布相對局限、集中在同側肺是行SBRT的有利條件;轉移灶體積不宜過大,以最大徑≤5 cm為宜。肺部病灶的部位也是重要因素,區分肺的中央區和外周區具有重要作用,位于肺中央區的病灶被認為中央型病灶[79]。從肺癌的經驗看,中央型較周圍型病灶SBRT發生嚴重毒副反應的風險明顯升高[80-82]。2)肺部是否合并基礎疾病:研究顯示合并間質性肺疾病患者接受肺部SBRT后2~5級的放射性肺炎發生率升高[83]。但是肺部SBRT通常對肺功能影響極小[84-86]。對于既往接受過胸部放療的患者,肺部再程SBRT亦可獲得較好的局部控制率,但3~5級的不良反應發生率顯著增高,尤其是病灶大者和中央型病灶[87-90],因此再程SBRT不常規推薦。3)年齡:年齡并非制約SBRT使用的因素,已有多項研究證實SBRT在年齡超過75歲患者中的療效和安全性[91-93],在這些高齡患者中,ECOG評分0~1分、預期壽命≥6個月者,可能從肺轉移灶SBRT中獲益。
需要強調的是,進行放療的單位是否具備SBRT的儀器設備、進行精準放療的技術與經驗,如果以上設備與人員條件均不具備,則不建議進行肺轉移灶的SBRT治療,應進行常規分割的放療。
SBRT原則:
1)SBRT的生物等效劑量≥100 Gy可獲得更好的腫瘤控制;
2)對中心型肺轉移病灶,≤3次的SBRT方案應當避免。對于極端中央型肺轉移病灶(緊鄰中央氣道),可考慮6~15次的劑量分割方案或常規分割照射;
3)對于最大直徑≥5 cm的肺轉移病灶,慎重考慮使用SBRT;
4)肺部SBRT所涉及的危及器官包括正常肺組織、支氣管樹、食管、肋骨/胸壁、大血管、心臟、臂叢、脊髓等,需要精確勾畫并加以限制劑量;
5)目前觀察到的非常嚴重的SBRT治療反應包括肺功能下降、細菌性肺炎、胸腔積液、大咯血等,雖然發生率極低,但需要謹慎對待;
6)推薦利用不同技術限制或追蹤肺轉移灶的動度,在每次SBRT前通過圖像引導系統確認肺轉移灶的準確位置,如有條件每次SBRT中監測肺轉移灶的動度并調整;
7)對于潛在有發生嚴重不良反應可能的治療計劃,應與患者充分溝通,取得患者和/或家屬的充分知情。
(2)消融治療:在結直腸癌肺轉移中主要有射頻、微波、冷凍消融等治療方法,激光消融與高強度聚焦超聲消融很少用于肺部腫瘤[66]。
消融適應證:
根治性消融是指通過消融治療,使局部腫瘤組織完全壞死,有可能達到治愈效果。對于結直腸癌肺轉移灶,單側肺病灶數目≤3個(雙側肺病灶≤5個),多發轉移灶的最大直徑≤3 cm,單側單發轉移灶的最大直徑≤5 cm,且無其他部位的轉移可考慮局部消融治療。對于雙側肺轉移灶,不建議雙側同時進行消融治療。
消融治療原則:
1)對于直徑≤3 cm的肺轉移病灶,三種主要消融方式(射頻、微波和冷凍消融)治療效果相似。射頻消融電極的適形性好,可以通過調節消融電極來保護鄰近臟器,但是受血流和氣流的影響較大;
2)對于直徑>3 cm的肺轉移病灶,微波消融因其消融時間短、消融范圍大,因此更加適合用于這類病例。且微波消融受到血流灌注的影響小,更加適合治療鄰近大血管的腫瘤。
3)冷凍消融形成的“冰球”邊界清晰,可用于鄰近重要臟器的肺轉移。冷凍消融較少引起局部疼痛,對于腫瘤距離胸膜≤1 cm或有骨轉移引起骨質破壞的病灶,冷凍消融明顯優于微波消融和射頻消融。但冷凍消融在治療過程中消耗患者血小板,對于凝血功能差的患者,應避免使用。
消融禁忌證:
1)病灶周圍感染性及放射性炎癥控制不佳者,穿刺部位皮膚感染、破潰;
2)嚴重的肺纖維化,尤其是藥物性肺纖維化;
3)有嚴重出血傾向、血小板小于50×109/L和凝血功能嚴重紊亂者。抗凝治療和/或抗血小板藥物應在經皮消融前至少停用5~7天;
4)消融病灶同側惡性胸腔積液;
5)肝、腎、心、肺、腦功能嚴重不全者,嚴重貧血、脫水及營養代謝嚴重紊亂且無法在短期內糾正或改善者,嚴重全身感染、體溫>38.5℃者;
6)ECOG評分>3分;
7)置入心臟起搏器的患者不建議使用射頻消融。
(二)單純性潛在可切除性肺轉移
目前對于“潛在可切除的肺轉移”無明確定義。對于大多數初始不可切除的肺轉移患者而言,不可切除因素為肺轉移灶分布廣泛且數目較多;但是,有一小部分患者肺轉移灶數目較少,但其因轉移灶與重要結構關系緊密而不可切除,這部分患者有可能通過強烈的轉化治療而獲得R0手術機會。小樣本研究顯示,肺轉移灶的轉化率為5.7%~7.1%[94-95]。目前缺乏肺轉移轉化治療方案的有效率數據,推薦參考肝轉移的治療方案:選用FOLFOX/CapeOX或FOLFIRI/CapeIRI聯合靶向治療或FOLFOXIRI方案。靶向藥物應該根據RAS/BRAF基因及原發灶部位選擇。每6~8周由MDT團隊評估療效和可切除性,第一次評估的效果可作為轉化能否成功的獨立預測因子;轉化成功的患者應盡早行根治性手術治療。

表3 潛在可切除肺轉移的臨床策略
(三)單純性不可切除性肺轉移
不可切除肺轉移患者應行姑息治療,包括全身系統治療和姑息性局部治療。全身系統治療原則應充分考慮治療目的、藥物毒性[4],可考慮聯合化療或單藥化療±靶向治療;對于無癥狀的單純性肺轉移,尤其是轉移瘤較小(例如:病灶直徑<1 cm)、預后良好的患者,也可考慮定期觀察。在一線、二線治療失敗后,瑞戈非尼是一種選擇[96]。具體藥物選擇參見2017版衛計委《中國結直腸癌診療規范》。需要特殊說明的是,在使用抗血管類藥物如瑞戈非尼[97]或呋喹替尼時,療效的評價標準除肺轉移病灶的大小外,還應該參考腫瘤密度的變化。此外,由于部分肺轉移患者可能長期生存,在經過多線或較長時間治療后,應注意轉移灶基因狀態是否會改變、進而影響系統治療效果。對于有條件的患者,可考慮在疾病進展時對肺內病灶再次活檢或使用液體活檢技術充分了解腫瘤的基因改變情況[36]。
姑息性局部治療:原發灶和肺內肺外轉移灶無法全部根治性切除時,針對肺轉移灶(全部或部分)的局部治療手段。姑息性局部治療所帶來的生存獲益尚不明確,目前其主要用于改善肺轉移灶導致的相關癥狀,或由于腫瘤異質性導致部分肺轉移病灶增大時嘗試(其他肺內病灶穩定、甚至縮小)。北京大學腫瘤醫院的回顧性分析發現,在治療初始階段采取積極的姑息性局部治療是生存期延長的獨立預后因素[4]。目前非手術的局部治療手段多種且并發癥大大減少,因此,專家組建議在多學科的指導下在系統治療后,根據具體病情可謹慎考慮嘗試行姑息性肺轉移灶局部治療。
(四)肺轉移合并任意一處肺外轉移
肺轉移是常見轉移類型中預后最好的亞型[10],因而當肺轉移合并任意一處其他部位的遠處轉移時,除非肺轉移負荷量較大而且有癥狀,通常將其他遠處轉移病灶作為治療時的主要考量因素。故本共識以肝轉移為例進行相應建議的推薦(表4);其他部位的轉移參考肝轉移。對于潛在可切除或不可切除的轉移灶,若通過治療轉化為可切除,則納入相應路徑進行管理。
(五)肺轉移合并≥2處肺外轉移
若除肺轉移外,還存在≥2處其他轉移時,此時已不屬于寡轉移的范疇,本共識推薦以全身姑息性藥物治療為主,治療過程中根據藥物療效及腫瘤生物學行為,在MDT討論下決定是否加用局部治療(表5)。
(六)多器官轉移灶可切除性評估及手術時機選擇及綜合治療原則
多器官(包括肺轉移)轉移結腸癌的多器官轉移灶可切除性評估及手術時機選擇及綜合治療需要經MDT討論后決定治療策略。
針對結直腸原發病灶和多器官轉移病灶,評估方式見表6。
目前,通常推薦初治時即對可根治的肺轉移灶和肺外轉移灶進行手術切除,也可在術前新輔助化療后進行手術切除。同時,可根治的肺轉移灶和肺外轉移灶,無論針對原發灶為同時性或異時性,根治性手術均可同時或者異時進行,通常推薦先進行所有病灶中手術難度較大的病灶,并且需要考慮患者的肺功能儲備,以降低患者因肺轉移灶切除后肺功能下降導致非技術性不可手術切除原發灶或肺外轉移灶的風險。目前,針對初始不可切除的多器官(包括肺轉移)轉移,目前認為并不能通過化療聯合靶向治療轉化成可切除的多器官轉移。但是,在少數對化療或化療聯合靶向治療特別敏感的患者中,也可能出現轉化成功的病例。
(七)同時性肺轉移直腸癌特殊情況處理
在局部進展期(T3-4或N+)的中下段(距肛緣≤10 cm)直腸癌接受術前的新輔助放化療,尤其是全程新輔助治療(total neoadjuvant therapy,TNT)的模式后,原發灶可以達到很好的長期控制,完全病理緩解率(pathological complete remission,pCR)在25%~30%。盡管對于轉移性中低位直腸癌新輔助放化療地位和全程管理策略尚缺乏大樣本臨床研究數據指引,但由于中下段直腸癌手術可能會明顯地影響生活質量(術后并發癥、造口護理等)。因此,針對局部可切除的中下段直腸癌伴同時性肺轉移,本共識就原發灶的處理做如下推薦:當治療目標為NED狀態時,推薦行術前系統藥物治療和原發灶新輔助放療,后行原發灶和轉移灶的根治性切除,轉移灶和原發灶的處理順序需MDT討論決定;若患者保肛意愿強烈、拒絕手術,可選擇在TNT模式治療后,行轉移灶根治性治療,密切隨訪觀察原發灶情況。對于無法達到NED的患者,在全身藥物系統治療后疾病穩定階段,多學科討論及征求患者意愿后可考慮行原發灶放療/切除[108-109]。

表4 肺轉移合并肝轉移的治療策略

表5 肺轉移合并兩處及以上肺外轉移的治療策略

表6 結直腸原發灶及多器官轉移灶評估方法
五、初發異時性肺轉移
初發異時性肺轉移主要包括在新輔助治療期間出現的或原發灶切除術后出現的肺轉移。對于前者,參考“同時性肺轉移”的相應部分;對于后者,若同時伴有局部復發,當局部復發病灶可根治時,則將局部復發等同于“原發灶”、參考“同時性肺轉移”進行處理,若局部復發病灶無法根治,則將其視為一處不可切除的轉移病灶后,參考圖2的路徑進行處理。總體治療原則與同時性肺轉移相近,此處不做贅述,僅就單純性可切除肺轉移的圍手術期治療進行討論。
由于無局部復發患者的圍手術期治療僅僅由肺轉移灶決定,且可切除的異時性肺轉移的預后優于同時性肺轉移[13-15],因此理論上,應與同時性單純性肺轉移有所不同。但遺憾的是,目前有關圍手術期治療的研究并未將可切除性單純同時性肺轉移和單純異時性肺轉移區分開來。目前僅有一項小樣本的研究單純納入了異時性肺轉移的患者(中位Dfi29.1個月,范圍5~132個月),發現輔助化療組(N=44)和未輔助化療組(N=17)的5年生存率分別為70%和29%(P=0.017),但多因素分析卻未發現兩組間存在統計學差異[110]。鑒于其他研究納入的人群以異時性肺轉移為主,因此可將這些研究作為異時性肺轉移人群圍手術期治療的決策參考:輔助治療的研究較多[38,41,47,51,111-112],但是其對于預后的改善仍沒有得到完全的認同[14];新輔助治療/圍手術期治療對于預后的影響也存在矛盾[54,58,113]。根據預后因素建立預后評分系統[13,110],篩選預后較差者進行圍手術期化療似乎是一種合理的選擇,但是回顧性研究顯示,能夠從輔助治療中獲益的是肺轉移術后復發風險低的患者而非風險高的患者[111],甚至無論何種復發風險的人群均無法獲益于輔助治療[112]。
鑒于以上研究,本共識推薦符合可切除標準的患者,在初治時即行手術治療[3,58,113];因為圍手術期藥物治療有可能優于單純手術,所以術后可參照局部進展期結腸癌進行化療方案的選擇,推薦以奧沙利鉑為基礎的化療。如術前新輔助行伊立替康為基礎方案化療,治療有效患者術后可繼續原方案輔助治療。圍手術期化療總共不超過 6 月[24,43,58,110,114-115]
六、隨訪
結直腸癌肺轉移所有病灶在根治性切除或局部毀損性治療后達到無疾病狀態時,一律推薦定期隨訪。
(一)病史和體檢及CEA、CA199監測,每3個月1次,共3年,然后每6個月1次,總共5年,5年后每年1次。
(二)胸部平掃或增強CT,腹/盆增強CT或MRI每半年1次,共3年,然后每年一次共5年。
(三)原發灶切除術后1年內行腸鏡檢查;推薦術后3年后復查腸鏡,之后每5年1次。如術前腸鏡未完成全結腸檢查,建議術后3~6個月行腸鏡檢查。隨訪過程中,一旦腸鏡發現晚期腺瘤(絨毛狀息肉,息肉>1 cm或高級別上皮內瘤變),則應1年內重復腸鏡檢查。如果患者發病年齡小于50歲則應該行更頻繁的腸鏡檢查。
(四)PET-CT不是常規推薦的檢查項目,對懷疑復發或遠處轉移的患者,可考慮行PET-CT檢查以幫助判斷。
七、附錄1 結直腸癌肺轉移分類
按照肺轉移和原發灶的出現時間:
同時性肺轉移:在初始結直腸癌分期檢查時發現的肺轉移;
異時性肺轉移:基線檢查后發現的肺轉移。
按照肺轉移和其他遠處轉移的出現順序:
初發肺轉移:肺臟作為首個遠處轉移臟器的情況,無論是否伴有其他遠處轉移,包括所有的同時性肺轉移和初發異時性肺轉移(原發灶切除術后出現的轉移和術前新輔助治療期間出現的肺轉移);
非初發肺轉移:在其他轉移性疾病治療過程中出現了肺轉移。
按照是否伴隨肺外轉移:
單純性肺轉移:不伴肺外轉移(無論是否存在原發灶/局部復發);
非單純性肺轉移:伴有肺外轉移(無論是否存在原發灶/局部復發)。

附表 結直腸癌肺轉移的分類
《結直腸癌肺轉移多學科綜合治療專家共識(2018版)》
專家名單(排名不分先后,以姓氏拼音排序)
顧問:鄭樹 萬德森 赫捷 汪建平
專家編委:巴 一 白春梅 白莉 白 威
畢 峰 蔡開燦 蔡木炎 蔡三軍
陳 功 陳克能 陳 凜 池 畔
戴廣海 鄧艷紅 丁克峰 樊青霞
方維佳 房學東 馮鳳儀 傅琦涵
傅傳剛 顧 晉 顧艷宏 何裕隆
賈寶慶 姜可偉 金 晶 來茂德
蘭 平 李德川 李恩孝 李 健
李 進 李 明 李曄雄 李樂平
李永恒 李忠武 梁小波 梁智勇
林國樂 林 鋒 劉洪俊 劉天舒
劉云鵬 柳建忠 潘宏銘 潘志忠
曲秀娟 裴海平 邱 萌 任 黎
沈 琳 申占龍 盛偉琪 孫建國
孫凌宇 宋 純 宋麗杰 孫應實
陶 敏 王 暢 王海江 王 俊
王樹濱 王晰程 王錫山 王 屹
王自強 汪建平 武愛文 吳 楠
夏立建 肖 毅 邢寶才 熊 斌
徐建明 徐 農 徐瑞華 徐忠法
許劍民 姚宏偉 楊 帆 楊 躍
葉穎江 于甬華 于躍明 袁 瑛
岳金波 張敬東 張 俊 張蘇展
張 衛 張艷橋 張忠濤 章 真
趙 林 趙 任 周福祥 周 儉
朱 旭
秘書組:陳鵬舉 李少雷 唐源 王正航參考文獻(略),見我刊本期DVD-ROM光盤

