經臍腹腔鏡輔助治療小兒腸套疊的臨床療效分析
李軍 駱平
安徽醫科大學附屬宿州醫院宿州市立醫院胃腸外科(安徽宿州234000)
腸套疊是由于一段腸管套入緊鄰連的腸腔內并導致腸腔內容物通過障礙及腸壁血運障礙,常以急性發作為主,是引起小兒腸梗阻的主要原因[1]。臨床上將腸套疊分原發性和繼發性兩類,原發性多發生于嬰幼兒,尤其2歲以下兒童多見,男性多于女性[2]。腸套疊多會引起一系列的臨床癥狀甚至腸壞死,出現中毒性休克。小兒腸套疊的治療方法:非手術治療和手術治療,其中非手術治療中的空氣灌腸約對80%~90%的小兒腸套疊有效[3];手術治療方式主要是開腹手術和腹腔鏡手術。一般治療上以空氣灌腸法為首選,若空氣灌腸整復失敗,則需要行開腹手術,直視下進行腸套疊復位[4]。由于開腹手術對患兒創傷較大且疼痛明顯而腹腔鏡具有創傷小、恢復快等特點而廣泛的應用于臨床。腹腔鏡手術因多通道入路容易造成相應并發癥的發生和腹部術后瘢痕的生成[5]。隨著“無瘢痕”理念的深入,腹腔鏡手術由傳統的4孔法、3孔法、2孔法逐漸向經臍單孔法轉變,手術創傷逐步減少,患者滿意度隨之增加[6]。臍為腹部中央,可實施多種外科手術[7],臍部摺皺的皮膚可遮蓋術后的瘢痕,近年來,經臍單孔腹腔鏡手術因具有安全有效、更微創、更美觀等優勢而成為一種新的手術方式選擇[8-9],該技術已被廣大患兒及其家屬所接受。為探討經臍單孔腹腔鏡輔助治療小兒腸套疊的臨床療效和安全性。本文回顧性分析我院自2015年3月至2018年3月開展經臍單孔腹腔鏡輔助治療小兒腸套疊30例,收集相關臨床數據并經隨診觀察取得了良好的臨床療效,現就報告總結如下。
1 資料與方法
1.1 病例資料回顧性分析我院自2015年3月至2018年3月手術治療的50例腸套疊患兒的臨床資料,隨機將其將其分為經臍單孔腹腔鏡組(30例,其中5例整復失敗中轉為開腹手術復位,未納入)與開腹組(20例)。經臍單孔腹腔鏡組男18例,女7例,平均年齡(22.5±9.1)個月;開腹組男12例,女8例,平均年齡(19.0±7.77)個月。發病時間均在48 h以內,所有患兒均有陣發性腹痛,嘔吐,果醬樣血便,腹肌軟,無腹膜炎體征,全部病例行腹部B超檢查均提示腸套疊,并經給予空氣灌腸復位后套疊的腸管仍不能完全復位擇轉行手術治療。(開腹或經臍腹腔腹腔鏡手術由患兒家長自愿選擇)。手術均由同一組醫生完成。
腹腔鏡手術納入標準:(1)生命體征基本平穩,一般情況良好(2)發病時間 < 48 h。(3)腸套疊有移動(4)患者家屬自愿同意行手術治療。排除標準:(1)發病時間 > 48 h者;(2)嚴重便血和/或脫水的患兒;(3)精神狀態萎靡不振不愿意配合;(4)術中由于腸套疊過緊導致術中無法分離者。宿州市立醫院倫理委員會對本研究進行了商討,同意,家屬也對病情充分了解后,簽訂知情同意書。
1.2 手術方法術前預防性應用抗生素,糾正水電解質紊亂,完善輔助檢查,評估全身情況等準備工作完成后,采用靜吸復合全身麻醉下行經臍腹腔鏡手術。麻醉平穩后,患兒取仰臥位常規消毒鋪巾,在臍下緣做一長約2.0 cm弧形切口,逐層進腹,常規插入Veress針緩慢注入CO2氣體,建立人工氣腹,待氣腹壓壓力維持在8 mm~10 mm汞柱時,于弧形切口處置入孔道穿操作刺管,將30°腹腔鏡及無損傷腸鉗緩慢置入,直視下尋找腸套疊的部位,探查到后以無損傷鉗反復交替擠壓腸套疊頭部管的遠端腸管,迫使其套疊的腸管逐漸緩慢的退出直至回盲部時,使用無損傷鉗輕鉗夾盲腸壁和末端回腸,反復輕輕推拉并牽引直至套疊腸管完全復位。成功復位后再次仔細查探腸管有無腸壁的損傷,有無腸管的點狀壞死和穿孔,觀察腸管的顏色和腸蠕動的恢復等情況,若出現上述情況及時改為開腹手術,將套疊腸管移出至切口部位手法整復;若無上述情況發生,探查完畢后清點器械紗布無誤后用可吸收線逐層縫合關腹并整形臍部切口。見圖1。
1.3 術后處理術后給予抗感染止血補液治療;常規禁食水、胃腸減壓24~48 h,肛門排氣后逐步進食。
1.4 評價指標觀察患兒分別在性別、年齡、腸套疊類型、手術用時、患兒家屬對手術滿意程度、術后進食時間及住院時間和術后腸套疊復發率等指標
1.5 統計學方法采用SPSS 22.0統計軟件進行分析。計數資料(性別、腸套疊類型、是否滿意)采用卡方分析。正態分布資料(手術時間、術后進食時間)以平均數、標準差表示,采用獨立樣本T檢驗;非正態分布資料(術后住院時間)以中位數、四分位間距表示,采用秩和檢驗(Mann-Whitney U)分析。P<0.05有統計學意義。
2 結果
50例中納入統計學分析的為45例,其中開腹組20例,腹腔鏡組25例(經臍單孔腹腔鏡組5例整復失敗中轉為開腹手術復位,未納入)。兩組患兒的一般資料對比差異無統計學意義,P>0.05,見表1。手術時間上對比,經臍單孔腹腔鏡組明顯長于開腹組,但是在術后進食時間、住院時間的對比中經臍單孔腹腔鏡組明顯優于開腹組。兩組患者隨訪中均未有復發。手術滿意程度方面經臍單孔腹腔鏡組高于開腹組,僅少數家屬對未來外觀性表示部分擔心,見表2。術后隨訪6~12個月,均恢復良好,未發現臍疝、腸粘連、腸梗阻等并發癥。
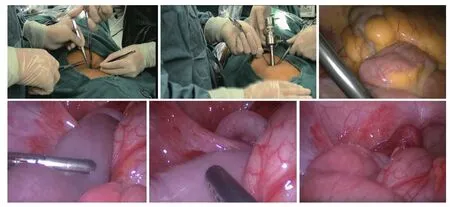
圖1 手術操作Fig.1 Surgical operation
表1 患兒的一般資料對比Tab.1 Comparison of general data between two groups ± s
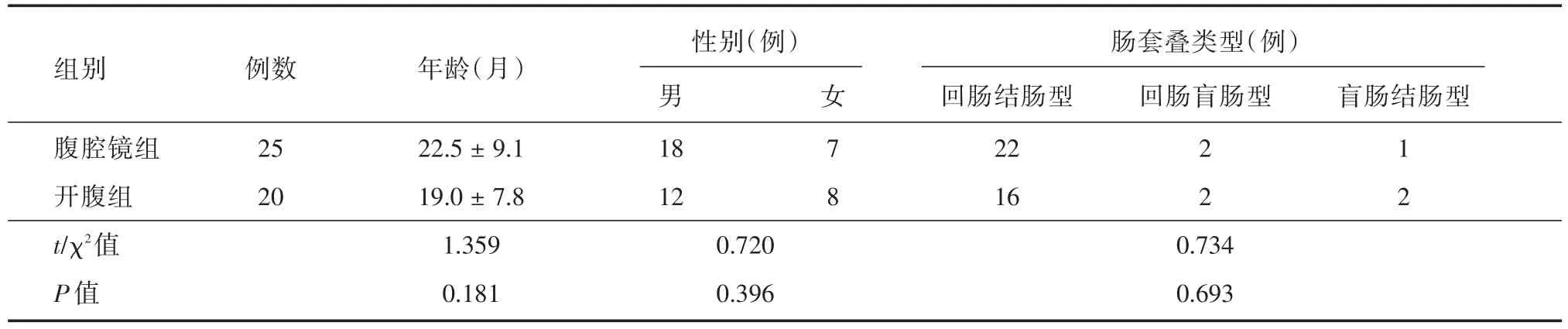
表1 患兒的一般資料對比Tab.1 Comparison of general data between two groups ± s
組別腹腔鏡組開腹組t/χ2值P值例數25 20年齡(月)22.5±9.1 19.0±7.8 1.359 0.181性別(例)男18 12 0.720 0.396女 7 8腸套疊類型(例)回腸結腸型22 16 0.734 0.693回腸盲腸型2 2盲腸結腸型1 2
表2 兩組觀察指標對比Tab.2 Comparison of observation indicators between two groups ± s
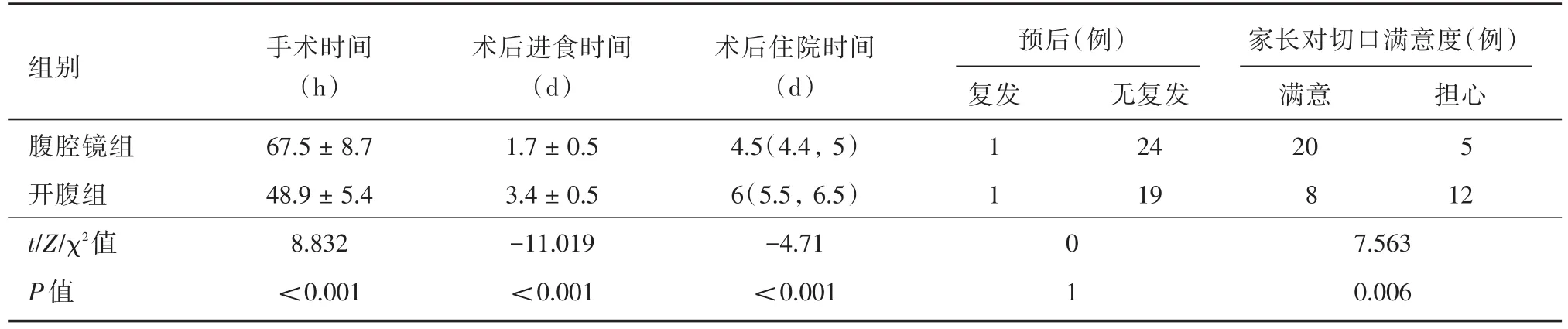
表2 兩組觀察指標對比Tab.2 Comparison of observation indicators between two groups ± s
組別腹腔鏡組開腹組t/Z/χ2值P值手術時間(h)67.5±8.7 48.9±5.4 8.832<0.001術后進食時間(d)1.7±0.5 3.4±0.5-11.019<0.001術后住院時間(d)4.5(4.4,5)6(5.5,6.5)-4.71<0.001預后(例)復發1 1 0 1無復發24 19家長對切口滿意度(例)滿意20 8 7.563 0.006擔心5 12
3 討論
腸套疊的發生原因尚不清楚,但其局部器質性誘因和腸蠕動異常是其發生的必不可少的兩個條件[2]。在臨床工作中如果空氣灌腸失敗則需要及時手術治療,雖然傳統開腹手術是安全可靠,但是術后易導致切口的感染、腸粘連等并發癥的發生,創傷較大致使術后患兒恢復較慢。對于需要進行手術的腸套疊患兒,如何減少患兒創傷一直是外科醫生追求的目標。目前腹腔鏡下腸套疊整復手術目前已在國內多家醫院開展,由于其具有微創、痛苦小、住院時間短、術后恢復快等特點,已逐漸被廣大同仁與患兒家長所接受。國外文獻分析報道[10]經臍單孔腹腔鏡術手時間延長但是美容效果較好。本研究采取經臍單孔法腹腔鏡手術輔助治療小兒腸套疊,大部分患兒均可通過腔鏡器械成功復位。由此腹腔鏡手術的微創性優勢明顯得到體現,腹腔鏡手術順應了小兒外科疾病的特點,而對于小部分難以復位的腸套疊患兒,應考慮中轉開腹手術[11]。有部分學者報道腹腔鏡直視下難以復位時,可經肛門空氣灌腸輔助腹腔鏡腸套疊復位仍可獲得良好的治療效果[12]。本次研究中經臍腹腔鏡組中有1例整復聯合空氣灌腸整復成功。中轉開腹是腹腔鏡手術不可回避的問題。早期小兒腸套疊腹腔鏡手術的中轉開腹率居高不下,但是隨著腔鏡技術設備的更新換代及手術操作技術的熟練,目前腹腔鏡手術的中轉率已降低大致為5%~16%左右[13]。本研究基本與文獻報道一致。
本研究結果顯示兩組病例中經臍單孔腹腔組除手術時間稍長外,其術后進食時間、住院時間、滿意度等方面具有明顯優勢。作為腹壁無瘢痕手術——經臍單孔入路腹腔鏡手術,目前得到了廣泛的關注[14]。該技術其優點在于(1)可迅速找到病變部位、及范圍;(2)微創;(3)痛苦小;(4)術后恢復快;(5)適于小兒手術治療。如何經臍單孔腹腔鏡下完成腸套疊復位是該手術方法的難點所在。單孔腹腔鏡需經同一切口將腹腔鏡和手術操作器械進入腹腔,造成視角的受限和空間的變化故給手術操作帶來一定困難[15]:(1)直線視野下器械平行操作造成鏡頭和器械手柄相互擁擠;(2)操作空間有限致使手術時間相對于直視下開腹手術長。本研究中經臍腹腔鏡組手術時間明顯長于開腹組同樣證實上述觀點。TROPPMANN等[16]的研究提出一般實施60例手術以后,可跨越學習曲線。不同學科領域、不同手術方式及手術操作學習曲線有所差別。BARNES等[17]研究提出單孔腹腔鏡子宮內膜癌手術的學習曲線約20例手術以后手術時間可明顯縮短。經過近年手術總結體會如下:(1)術者要有熟練的腹腔鏡技能,加強學習,逐漸適應單孔腹腔鏡操作;(2)術中選用30°鏡頭,鏡頭與操作器械同時向持續、均勻地用力,避免損傷腸管及防止過多移動視野不清;(3)選用無損傷鉗,鉗夾時盡量與腸管長軸垂直;(4)操作中多鉗夾腸管增加接觸面積;(5)選擇操作相對簡單病種,由易到難;(6)若考慮經臍腹腔鏡下整復有難度可行聯合術中空氣灌腸整復、多孔腹腔鏡下手術或經腹開放手術[18]。本技術遠期并發癥的相關研究報道相對較少。MOULTON[19]等總結相關臨床資料,發現其短期并發癥的發生率較低。本組所有病例術后隨訪6~12個月,暫未發現臍疝、腸粘連、腸梗阻等短期并發癥的發生。而有學者研究認為需通過長期隨訪來進一步探討其遠期結局[20]。
本研究不足之處在于:(1)中心單一,病例數少,結果可能會存在偏倚;(2)缺乏遠期的療效評價;(3)缺乏大樣本前瞻性隨機對照研究驗證。我們近期將聯合本地域多家胃腸外科中心多方位開展研究,收集大樣本病例,進一步印證經臍單孔腹腔鏡輔助治療小兒腸套疊的臨床的價值。
綜上所述,經臍單孔腹腔鏡下腸套疊復位手術,由于手術操作難度較大,學習曲線較長,存在一定的局限性,當手術過程中發現復位較困難或懷疑腸壞死的患兒,應及時停止微創手術不可盲目為追求微創手術而給患兒帶來更大的手術創傷。但是經臍單孔腹腔鏡下腸套疊復位手術較傳統開腹手術具有切口小且美觀,術中視野清晰、術后康復快,住院時間短,可適當作為治療小兒腸套疊的一種安全可行的手術方式。

