我院ICU老年感染患者萬古霉素血藥谷濃度的監測結果分析Δ
劉素琴,沈國琴
(常州市金壇區人民醫院藥劑科,江蘇 常州 213200)
老年人常患有多種內科基礎疾病,且機體臟器功能明顯下降,合并感染更容易誘發器官功能衰竭,因此合理的抗感染治療尤為關鍵[1]。萬古霉素作為治療耐甲氧西林金黃色葡萄球菌(MRSA)及腸球菌等革蘭氏陽性(G+)菌感染的“王牌”藥物,是目前臨床治療上述感染的首選[2]。但該藥治療窗窄、藥動學個體差異較大,在治療過程中可能導致腎毒性(急性腎功能不全)、耳毒性(第八神經損傷)、肝損害等不良反應的發生,特別是在高齡、低齡和既往有腎相關疾病史的患者中的不良反應發生率較高[3]。臨床上多對萬古霉素進行治療藥物監測(TDM),并在參考血藥濃度監測結果的基礎上,結合患者病情適時調整用藥方案,積極開展個體化治療,在確保用藥安全的前提下提高萬古霉素的臨床治療效果[4-5]。本研究采用回顧性研究方法,對2013年1月-2017年12月我院重癥監護室(ICU)老年感染患者使用萬古霉素的臨床療效、細菌清除情況、安全性及血藥谷濃度分布情況進行分析,以期為萬古霉素的合理應用以及臨床最佳治療方案的制訂和完善提供參考。
1 資料與方法
1.1 納入與排除標準
納入標準:①年齡≥60歲;②臨床確診為MRSA、腸球菌等耐藥菌感染;③入住ICU;④需使用萬古霉素治療。排除標準:①既往有萬古霉素過敏史以及不耐受或已經出現過明顯毒副作用者;②聯合使用可能干擾血藥濃度監測的藥物(如具腎毒性的藥物、其他中樞神經系統感染治療藥物)[6]的患者。
本研究方案經醫院醫學倫理委員會審核批準,所有患者或其家屬均簽署了知情同意書。
1.2 資料收集及統計
收集并統計所有患者的臨床信息,包括性別、年齡、合并疾病、感染類型、病原學資料、治療方法等。
1.3 治療方法
所有患者均在常規對癥治療的基礎上,給予注射用萬古霉素(Eli Lilly Italia S.P.A.公司,注冊證號:國藥準字J20050069,規格:0.5 g)0.5 g加至0.9%氯化鈉注射液250 mL中,靜脈滴注,q12 h,滴速為10 mg/min(不宜超過15 mg/min);同時行維持呼吸、循環功能及營養支持等綜合治療[7]。
1.4 療效及安全性評價標準
1.4.1 臨床療效 痊愈:治療后癥狀、體征、實驗室及病理學檢查均恢復正常;顯效:病情明顯好轉,上述指標中有1項尚未恢復正常;進步:用藥后病情好轉,但不夠明顯;無效:用藥72 h后無明顯進步或病情有所加重。其中,痊愈、顯效、進步計為“臨床有效”(即“總有效”);無效計為“臨床治療失敗”[8]。
1.4.2 細菌清除率 清除:治療結束后病原菌培養為陰性;部分清除:2種以上病原菌中有1種被清除;未清除:治療結束后病原菌培養仍為陽性;替換:治療結束后原病原菌消失,但培養出新的病原菌。其中,清除和部分清除計為“細菌清除”,未清除和替換計為“細菌未清除”[8]。
1.4.3 安全性 用藥前后檢測患者的血肌酐(Scr)、尿素氮(BUN)、胱抑素C水平。上述指標均采用定量免疫分析法以TDx-FLx型熒光偏振免疫分析儀(美國Abbott公司)檢測,試劑盒均由美國Abbott公司提供。當患者Scr水平較用藥前基線水平連續兩次增長5 mg/L或增長率≥50%時,則判定其腎功能發生異常[9]。
1.5 萬古霉素血藥谷濃度監測方法
所有患者待血藥濃度達到穩態后(藥品說明書注明為連續給藥5次后),于下次給藥前30 min抽取靜脈血3 mL,分離血清,采用熒光偏振免疫法(FPIA)以TDx-FLx型熒光偏振免疫分析儀監測患者體內萬古霉素的血藥谷濃度,所用儀器以及定標、質控、檢測試劑盒均由美國Abbott公司提供。該方法血藥濃度檢測范圍為0.5~100 mg/L,隨行質控樣品不少于5%[10]。根據患者監測結果,按<10、10~15、>15~20、>20 mg/L等4個組分析萬古霉素血藥谷濃度的分布情況。
1.6 統計學方法
采用SPSS 17.0軟件對數據進行統計分析。采用Kolmogorov-Smimov檢驗考察數據是否符合正態分布,采用Levene檢驗考察數據的方差齊性。符合正態分布且方差齊的計量資料以x±s表示,采用t檢驗;計數資料以例數或率表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般情況
2013-2017 年,我院ICU需使用萬古霉素進行抗感染治療的老年患者共959例,其中行血藥濃度監測的有237例(占24.7%)。這237例患者中,男性133例,女性104例;平均年齡(71.2±7.9)歲;均合并腫瘤、心功能不全等疾病;肺部感染98例,血行感染87例,腹腔感染53例,中樞神經系統感染40例(同一患者可能存在多個部位感染,故合計值>237);腎功能正常者135例,異常者102例;使用萬古霉素的平均療程為(10.9±7.8)d。
2.2 臨床療效
237例患者經萬古霉素治療后,痊愈的有53例,顯效的有76例,進步的有36例,無效的有72例,總有效率為69.6%。
2.3 病原菌及清除情況
237例患者中,有168例送檢了臨床標本,病原學送檢率為70.9%。168例標本中,行痰培養125例(74.4%),行血培養21例(12.5%),行導管分泌液培養7例(4.2%),行分泌物培養15例(8.9%)。治療前,患者送檢的所有標本均培養出G+菌,以MRSA、耐甲氧西林表皮葡萄球菌(MRSE)、耐甲氧西林溶血葡萄球菌(MRSH)、屎腸球菌、糞腸球菌居多,有47例患者(28.0%)檢出其他病原菌。治療后,有121例患者的細菌培養結果為清除或部分清除,細菌清除率為72.0%,詳見表1。

表1 我院ICU老年感染患者的主要病原菌及清除情況[n=168,例(%%)]Tab 1 Main pathogenic bacteria and bacterial clearance in elderly infective patients in ICU of our hospital[n=168,case(%%)]
2.4 安全性
治療前后237例使用萬古霉素且行血藥濃度監測的患者的腎功能指標(Scr、BUN、胱抑素C)比較,差異均無統計學意義(P>0.05),詳見表2。

表2 237例ICU老年感染患者治療前后腎功能指標比較(x±s)Tab 2 Comparison of renal function indexes in 237 elderly infective patients in ICU of our hospital before and after treatment(x±s)
135例用藥前腎功能正常的患者中,有13例使用萬古霉素后出現腎功能異常(即Scr水平異常升高)。這13例的萬古霉素血藥谷濃度最高為48.5 mg/L,最低為12.3 mg/L。對上述腎功能出現異常者暫停使用萬古霉素或減少使用劑量,同時繼續監測萬古霉素血藥谷濃度,發現其腎功能異常狀況均有所好轉。此外,這13例患者中還有1例出現皮疹,經抗過敏對癥治療后消退。102例用藥前腎功能異常的患者用藥后并未見腎功能惡化。
2.5 萬古霉素血藥谷濃度監測結果
2.5.1 萬古霉素血藥谷濃度分布情況 237例患者共監測萬古霉素血藥谷濃度370次(最少者1次,最多者3次),人均1.56次;平均血藥谷濃度為(10.4±9.7)mg/L。萬古霉素治療窗為10~20 mg/L[11],在此范圍內的有85例患者的121次監測結果;其余均不在此范圍內,監測不合格率為67.3%。這提示我院ICU老年感染患者萬古霉素血藥谷濃度達標率不高,詳見表3。
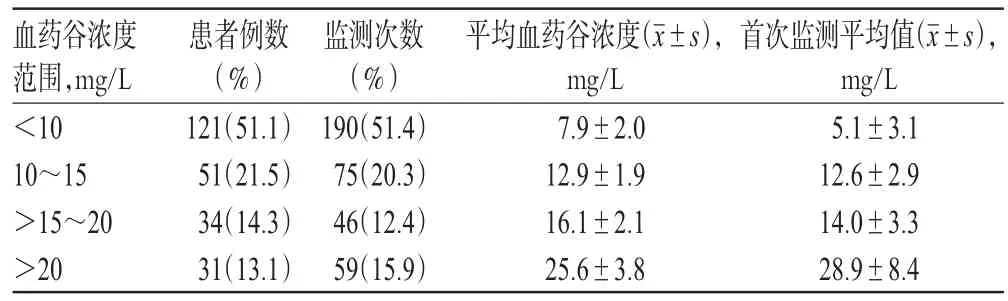
表3 我院ICU老年感染患者萬古霉素血藥谷濃度分布情況Tab 3 Distribution of vancomycin trough concentration in elderly infective patients in ICU of our hospital
2.5.2 不同腎功能狀況患者萬古霉素血藥谷濃度分布情況 135例用藥前腎功能正常的患者共監測血藥谷濃度161次,人均1.2次;其中根據監測結果調整用藥的有21例(15.6%)。102例用藥前腎功能異常的患者共監測血藥谷濃度209次,人均2.0次;其中根據監測結果調整用藥的有35例(34.3%)。后者監測次數、調整用藥患者的比例均顯著高于前者,差異均有統計學意義(P<0.05)。有47.4%的腎功能正常患者、55.9%的腎功能異常患者的血藥谷濃度<10 mg/L,組間比較差異無統計學意義(P>0.05);有29.6%的腎功能正常患者、10.8%的腎功能異常患者的血藥谷濃度為10~15 mg/L,有20.7%的腎功能正常患者、5.9%的腎功能異常患者的血藥谷濃度為>15~20 mg/L,有2.2%的腎功能正常患者、27.5%的腎功能異常患者的血藥谷濃度>20 mg/L,組間比較差異均有統計學意義(P<0.05)。這提示腎功能異常患者體內萬古霉素血藥谷濃度整體水平更高,詳見表4。
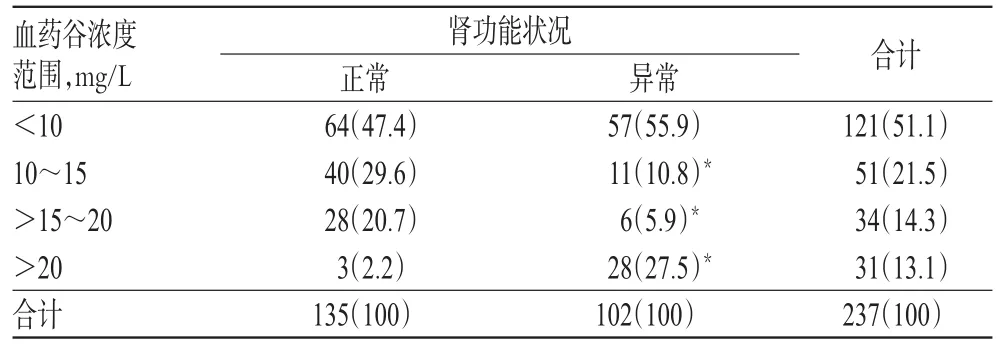
表4 不同腎功能狀況ICU老年感染患者萬古霉素血藥谷濃度分布情況[例(%%)]Tab 4 Distribution of vancomycin trough concentration in elderly infective patients in ICU with normal renal function and abnormal renal function[case(%%)]
3 討論
萬古霉素是第一個三環糖肽類抗菌藥物,常用于G+菌感染的臨床治療,尤其是MRSA、MRSE等耐藥菌所致的嚴重感染(如敗血癥、感染性心肌內膜炎、關節炎、腦膜炎等),且對于青霉素過敏者具有較好的療效[12]。萬古霉素抗菌譜較窄,但抗菌作用獨特,其作用機制主要體現在三方面[13]:(1)抑制細菌細胞壁的合成,阻斷轉肽酶交叉連接,從而抑制細菌細胞壁黏肽鏈的合成;(2)影響細菌細胞膜的通透性;(3)抑制細菌RNA的合成。萬古霉素是具有抗生素后效應的時間依賴性抗菌藥物,該藥抗感染治療失敗的主要原因與其血藥濃度偏低有關[14]。2011年《中國新藥與臨床雜志》組織國內臨床微生物學、臨床藥學和各臨床相關學科的專家共同起草和制定了《萬古霉素臨床應用中國專家共識》[11],其中指出:萬古霉素的有效血藥谷濃度應控制在10~20 mg/L,并應維持在10 mg/L以上,以避免細菌耐藥的發生。
老年患者因機體免疫功能和抵抗力的下降,更易受到病原菌感染;加之藥物在體內代謝特征的改變,使得萬古霉素藥動學、藥效學相應參數發生改變,體內代謝逐漸減慢,最終造成藥物在肝臟蓄積,繼而進一步加重其腎毒性[15]。同時,老年患者大多合并有心功能不全、微循環障礙等疾病,臨床聯合用藥較多,而聯用藥物會一定程度上增加老年患者的肝腎負擔[16]。因此,臨床應實時監測ICU老年感染患者的萬古霉素血藥濃度,以真實反映該藥的體內代謝情況,為其臨床劑量的調整提供合理參考[17]。萬古霉素在正常人體內的半衰期為6 h,而在老年患者體內其半衰期可顯著延長至7.5 h,即便該類患者Scr水平仍處于正常范圍內,但其內生肌酐清除率(Ccr)已明顯低于正常值,提示患者的腎功能或多或少會受到藥物的影響[18]。此外,萬古霉素血藥濃度還受給藥劑量以及患者體質量、Scr水平等個體因素的影響,使其臨床達標率(血藥谷濃度為10~20 mg/L)較低[19]。因此,對使用萬古霉素的患者進行TDM,使其血藥濃度維持在一個合理、安全的范圍內,對于提高臨床療效和安全性均具有重要意義。為此,本研究對我院ICU老年感染患者血藥谷濃度(與峰濃度相比,谷濃度是更為有效、準確、實用的監測指標[20])的監測結果進行了回顧性分析。
本研究結果顯示,我院2013-2017年使用萬古霉素治療的ICU老年感染患者共有959例,但進行TDM的僅有237例,占比偏低(僅為24.7%)。萬古霉素是目前臨床治療MRSA等耐藥菌感染最有效的藥物之一,但ICU老年感染患者的疾病嚴重程度、聯合用藥等多種因素均可增加萬古霉素致腎毒性的發生風險[21],因此臨床應密切關注患者體內萬古霉素的血藥濃度,并綜合考慮其用藥情況、肝腎功能等臨床指標,及時調整用藥劑量,以確保萬古霉素使用的有效性和安全性。
本研究中,237例患者經萬古霉素治療后的總有效率為69.6%,細菌清除率為72.0%。這提示萬古霉素的治療有效率偏低,可能與其血藥谷濃度達標率低(僅有85例患者的121次監測結果在10~20 mg/L范圍內,監測不合格率為67.3%)有關。安全性評價結果顯示,在135例用藥前腎功能正常的患者中,有13例使用萬古霉素后出現了腎功能異常,血藥谷濃度為12.3~48.5 mg/L;上述患者經停藥或減量后,癥狀均有所好轉。這提示萬古霉素可能會造成患者腎功能異常,臨床應予以高度重視。
血藥谷濃度監測結果顯示,超過50%的患者萬古毒素血藥谷濃度<10 mg/L,臨床可能存在處方劑量過低的問題,故建議醫師可結合TDM結果和患者生理、病理特征,適當增加給藥劑量,優化治療方案,以保證其血藥谷濃度維持在有效范圍內,減少細菌耐藥的發生[15]。另有13.1%的患者血藥谷濃度>20 mg/L,提示臨床可能存在處方劑量過高或腎功能受損的情況,故建議臨床應及時降低其用量,并密切關注患者腎功能,以避免不良反應的發生[22]。此外,血藥谷濃度為10~15、>15~20 mg/L的腎功能正常患者比例顯著高于腎功能異常患者,血藥谷濃度>20 mg/L的腎功能正常患者比例顯著低于腎功能異常患者。這提示腎功能異常患者體內萬古霉素的血藥濃度整體水平更高,臨床應酌情調整其用量。
綜上所述,我院行萬古霉素血藥濃度監測的ICU老年感染患者比例不高,且治療有效率偏低;大部分患者的血藥谷濃度不在有效范圍內,且不同腎功能狀況患者血藥谷濃度的分布有所差異,腎功能異常患者的萬古霉素血藥濃度可能更高。臨床上應重視老年重癥感染患者血藥濃度監測,并根據其血藥谷濃度、腎功能指標等及時調整用藥方案,實行個體化給藥,以提高用藥的有效性和安全性。但本研究的樣本量略少,且患者數據收集路徑過于單一,尚有待后續研究進一步完善。

