益脾清肺湯治療咳嗽變異性哮喘的臨床療效評價及對炎性因子的調節作用
徐昕亞
(南京市紅十字醫院呼吸科,江蘇 南京 210000)
0 引言
咳嗽變異性哮喘(cough variant asthma,CVA)是以慢性持續性咳嗽為主要或唯一的臨床表現的特殊類型的支氣管哮喘[1],主要發病機制是呼吸道炎癥、神經-受體機制、遺傳及過敏,CVA的治療以抑制呼吸道炎癥、變應原特異性免疫為主。目前對于CVA臨床常規治療多數只能對癥狀緩解,但在疾病根治方面的表現并不顯著,且治療過程中患者易發生不良反應,因此更需要采用有效的治療手段[2-3]。中醫辨證治療CVA較西醫有較大優勢,逐漸被廣泛認可,不僅可以緩解臨床癥狀,毒副作用還小[4],本研究采用益脾清肺湯治療CVA,旨在觀察其臨床療效及對其作用機制進行初步探討。
1 臨床資料
1.1 納入標準
①符合《咳嗽的診斷與治療指南(2015版)》[5]中有關咳嗽變異性哮喘的診斷標準;②患者咳嗽時間超過4周,并且早晚的時間段比較嚴重,為持續性咳嗽,胸部X線或CT檢查未見明顯病變;③參照《中醫內科學》[6]中肺脾氣虛證診斷標準:主癥:咳聲重濁,氣短聲低,喉中時有輕度哮鳴,倦怠乏力,痰多質稀色白;次癥:自汗,納呆,大便稀溏,舌質淡,苔薄白,脈沉弱;④支氣管激發/舒張試驗陽性,呼氣峰流速變異率超過20%;⑤年齡≥18歲。
1.2 排除標準
①伴氣道異物,伴鼻竇炎、支氣管炎、結核等;②伴有胸悶、喘息、氣促等表現,肺部聽診可聞及哮鳴音;③合并支氣管擴張、慢性阻塞性肺疾病等慢性呼吸系統疾病;④近8周內呼吸道感染;⑤伴有嚴重心、肝、腎功能不全;⑥精神病障礙患者、妊娠期或哺乳期婦女。
1.3 一般資料
病例來源于2016年2月至2017年7月我院呼吸科門診收治的咳嗽變異性哮喘患者,從中選取84例,將所選患者隨機分為2組。對照組42例,男25例,女17例,年齡20歲~52歲,平均年齡(37.42±9.46)歲,病程 3~21月,平均病程(14.6±6.3)月。觀察組42例,男28例,女14例,年齡22歲~55歲,平均年齡(39.12±7.36)歲,病程 2~20月,平均病程(15.2±6.8)月。所選2組病例的一般資料經統計比較后,差異無統計學意義(P>0.05),具有可比性。
2 方法
2.1 治療方法
2組患者均接受化痰止咳、平喘、抗感染等常規治療,對照組患者給予沙美特羅替卡松粉吸入劑(商品名:舒利迭,50g/250g,注冊證號H20150324,Glaxo Wellcome Production),1吸/次,2次/d,孟魯司特鈉片(國藥準字J20130047,杭州默沙東制藥有限公司),10mg/次,睡前服用,1次/d。連續治療3周。
觀察組在對照組的基礎上給予益脾清肺湯治療,組方:黨參20g,黃芪15g,茯苓15g,陳皮12g,白術15g,款冬花15g,薏苡仁12g,桔梗12g,山藥12g,五味子12g,法半夏12g,甘草6g。以上組方煎煮成每劑100mL藥液,1劑/d,分早晚2次溫服,連續治療3周。
2.2 臨床療效判定標準
參照《中醫病證診斷療效標準》制定療效判定標準,治愈:患者咳嗽、哮喘、憋悶等癥狀全部消失,隨訪6個月不復發;顯效:患者咳嗽、哮喘、憋悶等癥狀明顯緩解,仍需使用糖皮質激素或支氣管擴張劑;有效:咳嗽、哮喘發作明顯減少,程度減輕,仍需使用糖皮質激素或支氣管擴張劑;無效:哮喘癥狀無明顯改善、發作次數無明顯減少。總有效率=(治愈例數+顯效例數+有效例數)/總例數×100%。
2.3 觀察指標
2.3.1 實驗室指標
分別于治療前及治療2個月后,收集患者的痰液,制備標本,采用酶聯免疫吸附法(ELISA)檢測痰液中的干擾素-γ(IFN-γ)、白介素4(IL-4)及白介素8(IL-8)的水平。分別于治療前及治療2個月后,所有患者空腹狀態下采集肘靜脈血5mL,采用流式細胞儀檢測2組患者的金屬基質蛋白酶-2(MMP-2)、金屬基質蛋白酶-9(MMP-9)及金屬基質蛋白酶抑制劑-1(TIMP-1)表達水平。
2.3.2 肺功能檢測
用力肺活量(FVC),包括第1秒用力呼氣容積(FEV1),FEV1/FVC%最大呼氣流量(PEF)。
2.3.3 比較治療前后咳嗽及哮喘癥狀評分
咳嗽癥狀判斷標準[7]:0分,無咳嗽;1分:白天間斷咳嗽或偶有夜間咳嗽,不影響正常生活和工作;2分:頻繁咳嗽,輕微影響日常活動或輕微影響夜間睡眠;3分:晝夜咳嗽頻繁或陣咳,嚴重影響日常活動或嚴重影響夜間睡眠。
參考哮喘控制測試(ACT)評分進行評價[8]:一共分為哮喘發作次數、夜間哮喘、哮喘對日常生活的影響等5個問題,每個問題按照病情發作程度評定0~5分,總分為0~25分,分數越高表明哮喘控制效果越好。
2.4 統計學方法
采用SPSS 19.0軟件對研究中得到數據進行統計學分析,兩組計量結果比較采用t檢驗,計數資料比較用χ2檢驗,P<0.05為差異具有統計學意義。
3 結果
3.1 臨床療效比較
由表1可見,觀察組總有效率92.8%,對照組總有效率83.3%,兩組比較有統計學意義(P<0.05)。
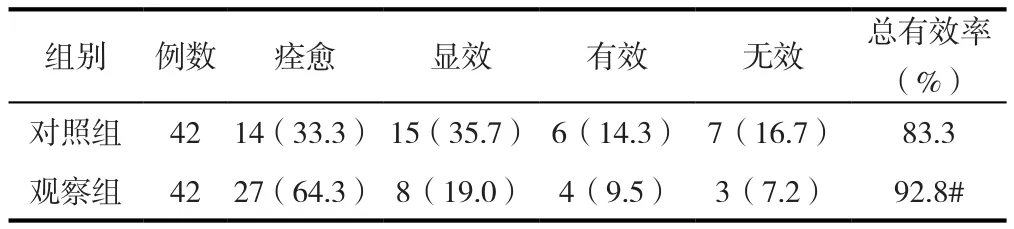
表1 2組臨床療效比較
3.2 兩組炎性因子比較
治療后2組IFN-γ較高于治療前(P<0.05),IL-4、IL-8、MMP-2、MMP-9及 TIMP-1低 于 治 療前(P<0.05),并且觀察組較對照組變化明顯,2組比較差異有統計學意義(P<0.05),見表2。
3.3 兩組肺功能檢測結果比較
如表3可見,治療后2組患者的肺功能指標FVC、FEV1、FEV1/FVC及PEF均較治療前顯著升高(P<0.05),而觀察組的各項肺功能指標顯著高于對照組(P<0.05)。

表2 2組患者TNF-α 、IL-4及IFN-γ比例

表3 2組患者肺功能指標比較

表4 2組咳嗽及哮喘癥狀評分
3.4 兩組咳嗽及哮喘癥狀評分
治療后2組患者的咳嗽評分及哮喘評分均顯著較治療前高(P<0.05),并且觀察組的升高幅度較對照組大(P<0.05),見表4。
4 討論
CVA是患者病程較長,咳嗽反復發作,需要長期服用抗生素、止咳藥物、激素及支氣管擴張劑治療,但療效欠佳。由于用藥時間長,停后易反復,需堅持長期的規范治療才能獲效。近年來眾多中醫醫家對CVA的辨證論治規律、療效機理進行了積極探索,從整體角度出發對本病進行論治,研究表明中藥對CVA的臨床療效值得肯定,也顯示出標本兼治、副作用小的優勢,可作為治療該病的新方向[10-11]。祖國醫學將CVA歸于“咳嗽”、“喘證”、“風咳”、“哮病”等范疇,主要病機初起多由六淫外邪犯肺,肺失宣肅,肺氣壅遏不暢,肺氣上逆而咳,若風寒郁而化熱,熱郁于肺亦可致。外邪未能及時解散,病情反復發作,遷延日久,臟氣多虛,邪實與正虛并見。《素問·咳論》云:“五臟六腑,皆令人咳,非獨肺也。”說明外邪犯肺可以致咳,其他臟腑受邪,功能失調而影響于肺者,亦可致咳,咳嗽不限于肺,也不離乎肺[12]。咳嗽日久,肺脾兩傷,可見痰從寒化為飲,表現為寒飲伏肺或肺氣虛寒之痰飲咳嗽。益脾清肺湯中黨參、黃芪為君,二者合用可補脾益肺、甘溫益氣。白術、茯苓、山藥、薏苡仁同為臣藥,甘淡補脾,白術甘溫而兼苦燥之性,健脾益氣、燥濕利水,助君黃芪、黨參固表之力。山藥益氣養陰,益氣補脾,薏苡仁利水滲濕,二者可助黨參、黃芪健脾益氣,滲濕止瀉。茯苓甘淡,補中健脾、止咳,與白術相合相輔相成,益氣健脾之功益彰。佐以款冬花潤而不燥,潤肺下氣、化痰止咳;桔梗宣肺利咽、祛痰排膿;陳皮辛行溫通,理氣除滿、燥濕化痰;五味子味酸收斂,甘溫而潤,上斂肺氣,下滋腎陰,是治久咳虛喘之要藥。法半夏燥濕化痰,配陳皮、茯苓治痰濕壅滯之咳喘聲重,痰白質稀。甘草甘溫益氣,助君臣補中益氣之功,又可調和諸藥,為佐使藥。全方配伍,共奏健脾補肺、止咳化痰之效。
多項研究顯示CVA的發病機制與炎癥反應密切相關,氣道炎性反應與氣道高反應性是其最典型的病理生理特征,多種炎癥因子參與了CVA的發生發展。IFN-γ和IL-4分別是CVA發病中的關鍵因子,IL-4主要是對肺泡巨噬細胞產生趨化作用,加重氣道炎性反應;IFN-γ可抗哮喘及促Th細胞分化,可以協助IL-2促進Th1細胞分化[13-14]。IL-8可以通過趨化中性粒細胞,促進其脫顆粒,導致呼吸爆發,形成氣道內“炎性惡性循環”[15],是參與CVA炎癥的重要的趨化因子。本研究結果發現,觀察組患者治療后痰液中的IFN-γ升高,IL-4、IL-8均降低,由此顯示,益脾清肺湯可以明顯減低CVA的氣道炎性因子,抑制氣道慢性非特異性炎癥。
咳嗽和哮喘癥狀是CVA的主要臨床癥狀,而咳嗽評分及哮喘評分變化也是臨床探究的主要靶點,肺功能及炎性因子是臨床判定療效的重要標志。本研究顯示,益脾清肺湯治療后觀察組患者的咳嗽和哮喘的評分顯著下降,肺功能明顯改善,炎癥反應得到有效調節。綜上所述,益脾清肺湯可以有效緩解CVA臨床癥狀,療效顯著,值得推廣。

