糖皮質激素不同給藥途徑對突發性耳聾的療效觀察
李啟利
(河南省新鄉市第二人民醫院耳鼻喉科 新鄉453000)
突發性耳聾是指不明原因感音神經性聽力功能突然喪失,常伴耳鳴、惡心、眩暈等癥狀,臨床上常采用糖皮質激素全身給藥進行治療,但由于耳內存在血-迷路屏障,內耳難以達到一定藥物治療濃度,若為保證治療效果持續給予大劑量激素會引起血糖及血壓改變,增加感染風險[1]。鼓室內直接注射用藥可避開血-迷路屏障,使內耳局部藥物濃度超出全身給藥濃度的100倍,但相關報道[2]表明,內耳給藥需通過鼓膜有創穿刺用藥,易引起一過性眩暈、鼓膜損傷和中耳感染等并發癥。姚亮等[3]研究發現,耳后篩區注射糖皮質激素可有效治療突發性耳聾,且幾乎不影響患者的血糖和血壓水平,耳后注射對內耳結構沒有造成直接損傷,操作簡單,安全有效。本研究比較了靜脈滴注、鼓室注射及耳后注射等三種不同途徑治療突發性耳聾的效果及不良反應發生情況。現報道如下:
1 資料與方法
1.1 一般資料 選取2017年4月~2018年4月我院收治的105例突發性耳聾患者作為研究對象,采用隨機抽簽法分為A組、B組和C組,每組35例。A組男20例,女15例;年齡34~58歲,平均年齡(45.28±5.51)歲;病程 2~28 d,平均病程(10.53±3.74)d;初始聽閾60~88 dB,平均聽閾(70.15±8.61)dB。B組男22例,女13例;年齡32~60歲,平均年齡(46.01±5.74)歲;病程 1~29 d,平均病程(10.79±3.52)d;初始聽閾 60~86 dB,平均聽閾(70.75±8.83)dB。C組男19例,女16例;年齡33~59 歲,平均年齡(45.67±5.23)歲;病程 2~26 d,平均病程(10.91±4.02)d;初始聽閾 62~85 dB,平均聽閾(70.63±8.43)dB。三組患者的基本資料相比較,差異無統計學意義,P>0.05,具有可比性。
1.2 納入標準 符合《突發性聾診斷和治療指南》[4]中突發性耳聾診斷標準,并經電耳鏡檢查、聲導抗及純音耳閾測試確診者;簽署知情同意書者。
1.3 排除標準 伴有外耳及中耳疾病者;伴有梅尼埃病、聽神經瘤等病變者;合并高血壓、糖尿病者。
1.4 治療方法
1.4.1 A組 靜脈滴注地塞米松磷酸鈉(國藥準字H32021492)10 mg,1 次 /d,持續治療 7 d 后,改用強的松片(國藥準字 H62020285)30 mg,1 次 /d,每周減量5 mg,共治療1個月。
1.4.2 B組 取仰臥位,患耳向上,外耳道常規消毒,予以1%丁卡因行鼓膜表面麻醉后,采用內窺鏡進行鼓膜穿刺,緩慢注射地塞米松磷酸鈉0.5 ml入鼓室內,隔天注射1次,持續治療10 d。
1.4.3 C組 取坐位,進行耳后皮膚消毒后定位,于耳后溝上緣1/3處與外耳道口上緣水平線交點處垂直進針,針頭抵達骨膜停止進針,注射地塞米松磷酸鈉0.5 ml,隔天注射1次,持續治療10 d。
1.5 觀察指標及療效評價標準 (1)統計三組患者的治療有效率。治療前后分別檢測250~8 000 Hz氣道純音聽閾均值,比較患者聽閾均值升高程度。各頻率聽閾恢復正常或達患病前水平評為痊愈;聽閾均值升高>30 dB評為顯效;聽閾均值升高15~30 dB評為有效;聽閾均值升高低于15 dB評為無效。治療有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。(2)觀察兩組治療過程中的不良反應發生情況。
1.6 統計學處理 數據處理采用SPSS20.0統計學軟件,計數資料以%表示,采用χ2檢驗,計量資料以(±s)表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 三組治療有效率比較 A組的治療有效率為62.86%,B組的治療有效率為85.71%,C組的治療有效率為88.57%,B組和C組的治療有效率明顯高于 A 組,χ21=4.786,P1=0.029<0.05,χ22=6.293,P2=0.012<0.05;B組與C組的治療有效率相比較,差異無統計學意義,χ23=0.128,P3=0.721>0.05。見表 1。
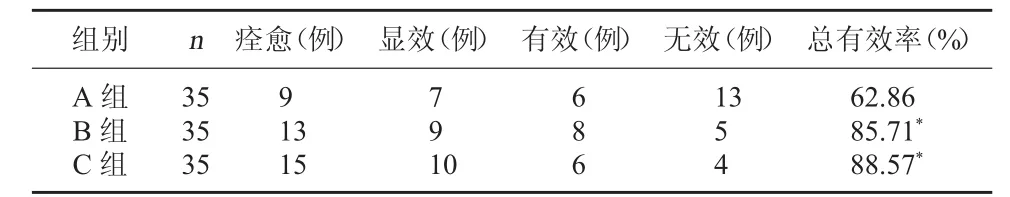
表1 三組治療有效率比較
2.2 三組不良反應發生率比較 A組不良反應發生率為42.86%,B組不良反應發生率為31.43%,C組不良反應發生率為11.43%,C組不良反應發生率明顯低于 A 組和 B 組,χ21=8.741,P1=0.003<0.05,χ22=4.158,P2=0.041<0.05;A組與B組的不良反應發生率相比較,χ23=0.979,P3=0.322>0.05。見表 2。
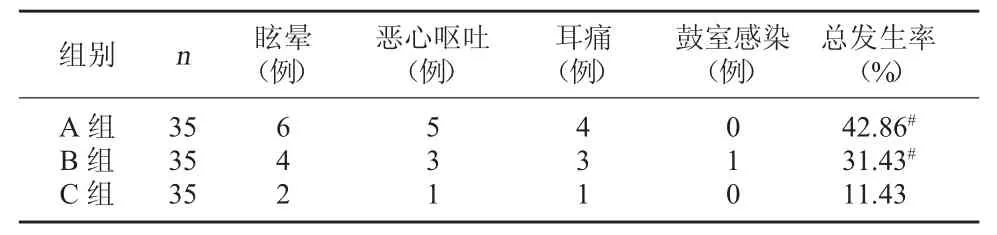
表2 三組不良反應發生率比較
3 討論
突發性耳聾患者通常在數分鐘、幾小時或3 d內相鄰2個及以上頻率聽力下降至少20 dB,雖30%~60%患者會出現自愈傾向,但突發聽力下降會對患者的學習和工作產生嚴重影響[5]。突發性耳聾病因復雜,致病機制尚未完全明確,多數耳科學者認為內耳微循環障礙可能是導致耳聾的主要病因,微循環血管功能下降,出血或血管栓塞、痙攣會導致局部毛細血管擴張,周圍組織缺氧,內耳細胞變性、壞死,造成感音性神經聽力功能損傷[6]。糖皮質激素可有效改善內耳微循環功能,通過結合內耳受體,抑制血管擴張,可減輕耳蝸血管內皮細胞水腫,緩解血管痙攣狀態,促進聽力神經功能恢復[7]。糖皮質激素治療突發性耳聾的的臨床價值目前已得到臨床認可,但采用何種給藥途徑效果最佳并能保證安全性仍是臨床研究的熱點。
采用靜脈滴注配合口服是目前臨床上最常用的給藥途徑,但全身給藥會帶來一定的停藥反應,靶向定位較差,內耳血-迷路屏障會造成局部病灶有效藥物濃度較低而降低治療效果,而且全身用藥會影響機體免疫功能,增加炎癥反應及感染風險,用藥時間長可導致庫欣綜合征,使血糖、血壓升高[8]。鼓室內注射糖皮質激素通過圓窗膜滲透給藥可顯著增加耳蝸血流量,靶向定位效果好,可突破內耳血-迷路屏障限制,維持內耳淋巴電解質平衡,改善內耳缺血和缺氧狀態,有效避免全身用藥帶來的毒副作用,逐漸成為替代全身用藥的一種新型用藥途徑[9]。但鼓室注射仍存在一定的局限性,耿萍等[10]研究發現,鼓室注射糖皮質激素經過咽鼓管時會發生藥物流失,造成內耳藥物濃度難以控制,治療效果不穩定,而且鼓室注射是一種有創檢查,會破壞鼓室正常解剖結構,造成鼓膜穿孔,并發中耳炎。
2007 年,楊曉琦等[11]發表關于耳后注射藥物治療頑固性耳聾的文章,提及耳后給藥途徑不僅可克服全身用藥存在的有效濃度不足、副作用多的缺點,而且該方式具有的緩釋效應可長時間維持藥物局部作用濃度,臨床效果顯著。耳后血供極為豐富,注射藥物可通過耳后動靜脈、顳淺動靜脈等頭皮血管網進入板障靜脈,從內淋巴囊到達內耳鼓膜和鼓室黏膜,發揮藥物治療效果[12]。本研究結果顯示,采用鼓室內注射給藥和耳后給藥的治療效果均優于全身給藥,且耳后給藥方式的不良反應發生率明顯低于前兩者,表明采用糖皮質激素耳后篩區注射給藥途徑治療突發性耳聾效果顯著,安全性高。

