腹腔鏡輔助陰式子宮切除術與開腹子宮切除術的對比分析
陳風玲 陳雪慧

【摘要】 目的:對比腹腔鏡輔助陰式子宮切除術與開腹子宮切除術的臨床效果。方法:于2014年1月至2019年1月入本院接受子宮切除治療的女性患者60例,予以分組對照,常規組30例行開腹子宮切除術,研究組30例行腹腔鏡輔助陰式子宮切除術。結果:研究組手術失血量少于常規組,手術時間多于常規組,且術后初次排氣時間、住院時間均短于常規組(P<0.05);研究組并發癥少于常規組(P<0.05)。結論:相較于開腹子宮切除術來講,腹腔鏡輔助陰式子宮切除術具有微創、并發癥少、出血量低、術后康復快、安全可靠等優勢。
【關鍵詞】
腹腔鏡;陰式子宮切除術;開腹子宮切除術
既往臨床實施子宮切除,通常以開腹為主,不僅創傷大,而且并發癥多、術后康復慢。近些年來,隨著臨床微創理念的逐步普及,陰式子宮切除術慢慢取代了部分開腹手術,但是陰式子宮切除術適用范圍狹小、再加上操作有一定的難度,故而臨床應用受限。隨著現代醫療技術快速完善,腹腔鏡因為微創優勢而備受臨床青睞,實施陰式子宮切除術過程中輔以腹腔鏡觀察,可進一步擴大手術視野,方便醫師操作,而且還可以在術畢前仔細觀察盆腔及其四周臟器有無血腫、出血、損傷等。臨床諸多報道提示腹腔鏡輔助陰式子宮切除術可擴大適用范圍,而且術后康復快、并發癥少、微創[1]。鑒于此,本文特此對照比較了開腹子宮切除術與腹腔鏡輔助陰式子宮切除術的應用效果。現做如下報道。
1資料與方法
1.1一般資料
研究組對象為30例行開腹手術治療的子宮切除患者,年齡43~65歲,平均(54.6±8.9)歲;研究組對象為30例腹腔鏡輔助陰式子宮切除術治療的子宮切除患者,年齡43~60歲,平均(54.5±9.3)歲。均于2014年1月至2019年1月收治,按照入院時間進行分組,即2018年6月前收治的患者為常規組,2018年6月后收治的患者為研究組,兩組臨床資料P>0.05,均衡一致,可分組探討。
1.2方法
常規組行開腹子宮切除術,即:腰硬聯合麻醉,患者術中保持仰臥,術中實施常規操作,即開腹子宮游離子宮切除切口縫合。
研究組行腹腔鏡輔助陰式子宮切除術,即:全麻,膀胱截石位,常規鋪巾、消毒。在肚臍上行一個小切口(1cm),入腹,構建人工氣腹,氣壓<12mmHg,然后予以Trocar鏡頭置入,兩側下腹部分別行一個小切口,需規避盆腔粘連部位,置入彎鉗、拔棒、剪刀。陰道內置入舉宮器,使得兩側附件顯露。
*陳雪慧為本文通訊作者
若粘連,先予以解除。用超聲刀或者是PK刀,將兩側圓韌帶、輸卵管峽部、卵巢韌帶予以凝切,若是附件需切除,需將骨盆漏斗韌帶予以切斷,確定殘端并未出血或滲血后,再實施陰道手術,即:小陰唇妥善固定,宮頸牽拉,選取稀釋腎上腺素20mL間隙注入膀胱陰道黏膜(若患者高血壓,則用縮宮素或者是0.9%的氯化鈉溶液)。宮頸暴露、牽引,于陰道溝下大約0.5cm部位,經宮頸筋膜予以電刀環形切開,直腸宮頸、膀胱宮頸頓性分離,腹膜打開,探查腹腔。兩側子宮動靜脈、主骶韌帶予以鉗夾、切斷和縫扎,兩側圓韌帶、輸卵管峽部、卵巢韌帶予以鉗側,將子宮完全切除,若患者子宮偏大,可對其進行分塊處理,經陰道取出。殘端無出血、滲血,則對陰道殘端、腹膜實施縫合,尿管留置,用碘伏紗布壓迫止血陰道,術后24h將其取出,術畢。病理檢查標本。
1.3觀察指標
1)手術時間、手術失血量、術后初次排氣時間、住院時間;2)并發癥:感染、出血、發熱。
1.4統計學分析
使用SPSS 22.0統計學軟件,分析兩組研究數據,計數資料為[n(%)],予以χ2檢驗;計量資料為(±s),予以t檢驗。P<0.05提示統計學意義成立。
2結果
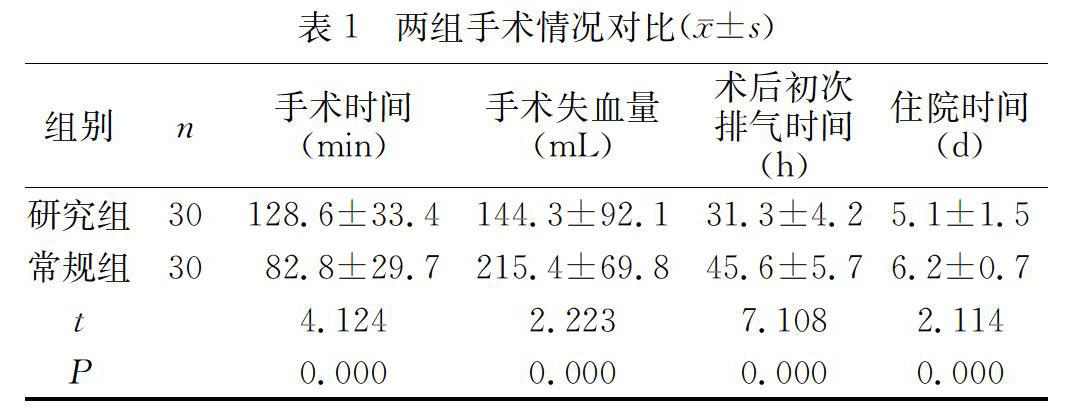
2.1兩組手術情況對比
見表1。
2.2兩組并發癥對比
3討論子宮切除所用術式比較多,比如陰式子宮切除術、經腹子宮切除術、腹腔鏡輔助陰式子宮切除術等等[2]。經腹切除術式在既往臨床中占據主導地位,視野雖然良好,可仔細探查盆腔臟器,但創傷大、出血量較多,不利于盆腔臟器功能的恢復,術后極易引起腸梗阻以及粘連,而且腹部遺留瘢痕,不利于美觀。隨著微創理念的普及,手術種類、儀器設備也隨之不斷更新,微創手術已經在某些方面取代了經腹子宮切除術。陰式子宮切除術因為無需開腹、微創、腹部無切口瘢痕、術后康復快等優勢而被臨床青睞,逐步用于治療盆底功能障礙者,患者接受度也比較高[3]。但是此種術式經陰道操作,難以充分顯露組織,無法在術中探查附件疑似異常病例,對手術操作技能具有較高的要求,附件腫瘤、盆腔粘連、陰道狹窄、子宮過大為陰式子宮切除術禁忌。
腹腔鏡技術的出現,改變了子宮切除途徑。通過腹腔鏡探查,視野開闊、清楚,腹腔鏡操作孔較小,可減輕手術損傷,不會影響到盆腔臟器,同時還可以觀察、處理腹內其他臟器病變,術后康復快,并發癥少,安全可靠[45]。本文對照分析,研究組手術時間多于常規組(P<0.05),可能與術中人工氣腹建立、醫師對腔鏡操作不熟練、盆腔粘連過多等因素相關。但研究組手術失血量、術后排氣時間以及住院時間、并發癥均少于常規組(P<0.05),提示腹腔鏡輔助陰式子宮切除術可促使患者疾病轉歸,預后良好。
參考文獻
[1] 王江平,李良.腹腔鏡輔助陰式全子宮切除術治療巨大子宮肌瘤的臨床療效[J].中國民康醫學,2018,30(14):1516,48.
[2] 蘇萍.腹腔鏡輔助陰式子宮切除術與傳統開腹子宮全切術的臨床效果對比[J].中國婦幼保健,2017,32(18):45644566.
[3] 劉湘林.腹腔鏡輔助陰式全子宮切除術與開腹全子宮切除術的臨床效果比較[J].中國臨床新醫學,2017,10(03):253255.
[4] 胡興煥.經改進的腹腔鏡輔助下陰式子宮切除術與傳統開腹子宮全切術的效果對比[J].中國繼續醫學教育,2016,08(27):100101.
[5] 王鳳.腹腔鏡輔助下陰式子宮切除術改進和傳統開腹子宮全切術對比觀察[J].臨床醫藥文獻電子雜志,2018,05(A1):80,82.
化道出血患者治療效果及焦慮自評量表、抑郁自評量表評分的影響[J].中國醫藥導報,2013,10(07):136137.
[5] 蔡萍,劉曉芳,馮宇峰,等.快速康復外科護理理念在腹腔鏡胃腸道患者手術中的應用價值[J].中外醫學研究,2018,16(30):6264.

