克羅米芬聯合補佳樂與來曲唑用于多囊卵巢綜合征促排卵助孕的臨床研究
黃敬華,張豐萍
(荊門市第一人民醫院婦產科,湖北 荊門 448000)
多囊卵巢綜合征(polycystic ovarian syndrome,PCOS)是育齡婦女較為常見的一種內分泌及代謝異常類型疾病,發病率為5%~10%,約占排卵障礙性不孕的75%[1]。藥物療法是臨床治療PCOS的主要手段,克羅米芬(clomifene Citrate,CC)是雌激素衍生物的一種,作為目前公認的一線促排卵藥物,可促進卵泡生長發育[2]。補佳樂作為天然雌激素,與CC聯合使用可抵抗單獨CC療法存在的局限性,為妊娠提供有利條件,有效提高妊娠率。來曲唑(letrozole,LE)作為第三代芳香化酶抑制劑(AIs),為人工合成的芐三唑類衍生物,近些年LE逐漸用于促排卵助孕領域,妊娠效果令人滿意,甚至有學者主張將LE作為取代CC治療PCOS的一線促排卵藥物[3]。但LE與CC+補佳樂相比,何種用藥方案更優尚無明確定論,相關臨床報道也較少。隨著2016年我國“全面二胎政策放開”的推行,尋找更有效的PCOS治療方案意義尤為明顯。本研究將圍繞此課題點開展隨機對照研究,比較CC聯合補佳樂與來曲唑治療PCOS的臨床療效及妊娠結局。現報告如下。
1 資料和方法
1.1 一般資料
收集荊門市第一人民醫院2016年3月至2018年6月接診的78例PCOS患者,均符合華克勤主編 《實用婦產科學》[4](第三版)中“多囊卵巢綜合征(不孕)”的標準,夫妻未采取避孕措施、丈夫性功能和精液正常、性生活1年后仍未受孕,均有生育需求者。排除輸卵管性不孕、合并其他內分泌系統疾病者。根據接受治療方案差異,將其分為對照組(n=38)和觀察組(n=40)。觀察組患者年齡23~34歲,平均(28.1±2.3)歲;不孕時間1~5年,平均(2.3±1.1)年;對照組患者年齡22~35歲,平均(28.2±2.4)歲;不孕時間1~5年,平均(2.3±1.0)年。兩組上述資料相比較,差異均無統計學意義(P>0.05),組間均衡可比。
1.2 方法
(1)對照組:給予CC(上海衡山藥業有限公司生產)+補佳樂(拜耳醫藥保健有限公司生產)治療,于月經周期第5天開始每日口服CC 50~100 mg,連用5 d,第8天每日加服補佳樂2 mg,直至卵泡成熟排卵。(2)觀察組:給予來曲唑(江蘇恒瑞醫藥股份有限公司生產)治療,月經周期第5天開始每日口服5 mg,連用5 d。兩組促排卵前抽靜脈血測定患者基礎性激素水平,月經周期第2、3天經陰道超聲了解患者竇卵泡數及竇卵泡大小。卵泡監測中,根據卵泡發育情況結合黃體生成素(LH)、雌二醇(E2)、孕酮(P)水平,確定絨毛膜促性腺素(HCG)注射時機,注射5 000~10 000 U誘發排卵,注射1~2 d內囑咐患者與配偶進行性生活。
1.3 觀察指標
觀察兩組HCG注射當天子宮內膜和卵泡發育情況,采用經陰道彩色多普勒超聲監測子宮內膜厚度、子宮內膜螺旋動脈血流阻力指數(Resistance index,RI)等。注射HCG當天采用電化學發光免疫分析法檢測黃體生成素(LH)、雌二醇(E2)、孕酮等血清性激素水平。HCG注射2 d后B超檢查觀察排卵情況,B超提示優勢卵泡破裂即為正常排卵。HCG注射14 d和28 d時,檢查血HCG和接受B超檢查,觀察是否妊娠,其中HCG≥20 U/L為生化妊娠,B超提示宮腔內孕囊、胚芽存在和胎心搏動為臨床妊娠。停藥后隨訪至少3個月,觀察卵泡未破裂黃素化綜合征(LUF)和卵巢過度刺激綜合征(OHSS)發生率以及早期流產情況。
1.4 統計學分析
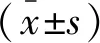
2 結果
2.1 子宮內膜和卵泡發育情況比較
HCG注射當天,觀察組成熟卵泡個數低于對照組,差異有統計學意義(P<0.05),兩組子宮內膜厚度、RI相較,差異無統計學意義(P>0.05)。見表1。
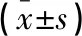
表1 兩組子宮內膜和卵泡發育情況比較
*P<0.05,與對照組比較。
2.2 血清性激素檢測比較
HCG注射當天,觀察組E2水平低于對照組(P<0.05),兩組LH、P水平相較,差異無統計學意義(P>0.05)。見表2。
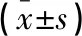
表2 兩組血清性激素檢測比較
*P<0.05,與對照組比較。
2.3 排卵及妊娠結局比較
觀察組排卵率低于對照組,差異有統計學意義(P<0.05),兩組妊娠率、早期流產率和LUF、OHSS發生率相較,差異無統計學意義(P>0.05)。見表3。

表3 兩組排卵和妊娠結局情況比較[n(%)]
*P<0.05,與對照組比較。
3 討論
近年來,我國育齡女子不孕問題日益突出,其中排卵性障礙占不孕患者的20%~40%,不僅給患者家庭帶來沉重的心理痛苦,而且在一定程度上影響我國人口增長,不利于“二胎政策”的有效執行,是新生兒出生率下降的原因之一。PCOS是典型的排卵障礙型不孕疾病,以排卵功能紊亂/喪失、高雄激素血癥、胰島素抵抗等為基本特征,臨床多表現為月經周期不規律、不孕、多毛、痤瘡等癥狀。藥物促排卵是臨床治療PCOS不孕的主要手段之一,CC為人工合成非甾體制劑,化學結構和雌激素較類似,能有效拮抗雌激素,通過下丘腦-垂體雌激素受體競爭性結合,調節性激素分泌和刺激卵泡生成,促排卵效果顯著[5-6]。但由于CC具有弱雌激素和抗雄激素的雙重作用,會影響子宮內膜生長和宮頸粘液產生,不利于受精和胚胎著床,即存在“高排低孕”的局限性,妊娠率并不理想[7]。目前,臨床多采用CC聯合補佳樂的用藥方案,促排卵助孕效果令人滿意。補佳樂是人體內源性雌激素17β-E2的前體物質,能為子宮內膜生長補充必需的雌激素,刺激宮頸黏液分泌并降低其黏稠度,便于精子穿透,促進子宮內膜生長和容受性增加,有助于胚胎著床,明顯提高妊娠成功率和減少早期流產的發生[8-9]。
LE原本為乳腺癌尤其是絕經后乳腺癌患者化療用藥,抗腫瘤和預防復發效果顯著,其作用機制是通過抑制芳香化酶降低雌激素水平,進而消除雌激素對腫瘤生長的刺激作用,且LE對全身各系統靶器官無潛在毒性,耐受性好、藥理作用強[10]。近些年,LE在促排卵治療中取得積極效果,受到臨床高度重視。其促排卵機制具有以下特點:(1)中樞性。LE可通過抑制芳香酶活性,解除雌激素對下丘腦-垂體的負反饋抑制,刺激內源性促性腺激素分泌和促進卵泡發育[11]。(2)外周性。LE可抑制雄激素向雌激素轉化,增加卵巢內雄激素含量,可刺激胰島素樣生長因子1等表達,與FSH協同作用下促進卵泡生長,且雄激素可促進竇前卵泡和竇卵泡生長,當竇卵泡大小為5~6 mm時,促排卵成功率明顯升高[12]。此外,與CC相比較,LE的半衰期和作用時間較短,體內代謝快,不占據雌激素受體(ER),可促進子宮內膜生長,對宮頸黏液無不利影響[13]。當卵泡發育逐漸成熟和雌激素表達升高時,可協調正常負反饋機制,對促進單個優勢卵泡的生長發育成熟和排卵等優勢明顯,因此一般極少出現多卵泡排卵,減少LUF、OHSS發生,妊娠成功率較高[14]。本研究顯示,觀察組成熟卵泡數量和排卵率不及對照組,但LE對雌激素的抑制作用顯著,E2表達明顯低于對照組,促進子宮內膜生長,且兩組妊娠率、早期流產率和LUF、OHSS發生率均無顯著差異,這和文獻報道[15]相吻合,提示CC聯合補佳樂在促排卵方面效果可能優于LE,但LE在促進單個卵泡生長發育方面有效更具優勢。
綜上所述,LE與CC聯合補佳樂均是臨床PCOS有效的促排卵助孕治療方案,對于LE使用受限的醫院,可考慮CC促排卵同時聯合補佳樂補充雌激素,以提高妊娠率。近些年,隨著臨床對LE的使用時機、用藥劑量的不斷完善和PCOS機制認識水平加深,與CC聯合補佳樂方案相較, LE治療PCOS患者可取得更滿意的促排卵助孕效果,值得臨床推廣應用。

