妊娠糖尿病不同血糖控制水平對孕婦及胎兒的影響
鄒美林

[摘要] 目的 探討不同血糖控制水平的妊娠期糖尿病(GDM)患者的母嬰結局、圍產兒結局情況。方法 選取2018年1—12月接收的120例GDM患者為研究組,根據血糖控制情況,將血糖控制不佳的48例患者作為實驗1組,血糖控制良好的72例患者作為實驗2組,并選取同期到該院進行產前體檢的100名健康孕婦為對照組,觀察各組孕婦的母嬰結局與圍產兒結局。結果 實驗1組剖宮產、羊水過多與產后出血率明顯高于實驗2組與對照組(P<0.05),實驗2組與對照組差異無統計學意義(P>0.05);實驗1組圍產兒中早產、巨大兒、新生兒窒息及低血糖的發生率明顯高于其他兩組孕婦(P<0.05),但實驗2組與對照組圍產兒結局差異無統計學意義(P>0.05)。結論 針對GDM,采取合理的方法控制血糖水平在正常范圍,可以改善孕婦妊娠結局及圍產兒結局,值得推廣。
[關鍵詞] 妊娠期糖尿病;血糖控制水平;妊娠結局;圍產兒結局
[中圖分類號] R587.2? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2019)12(a)-0017-02
妊娠期糖尿病(GDM)是妊娠期常見的并發癥,主要是因糖耐量異常所致程度不一的高血糖[1]。GDM的發生,會對孕婦及胎兒健康造成影響,甚至還可能危及胎兒的生命健康,因此需采取科學有效的方法控制GDM患者的血糖水平,以保證母嬰安全[2]。對GDM患者,一般是采取胰島素降糖及飲食控制的方式來將血糖穩定在正常水平范圍,但實際中,受患者自身體質的差異及用藥依從性的影響,常引起血糖水平控制不佳情況,這對孕婦及胎兒預后造成一定影響[3]。該研究中,選取2018年1—12月收治的120例患者為對象,探討對GDM患者,不同的血糖控制水平對母嬰的影響,旨在為臨床中科學干預GDM患者血糖水平提供有利參考,報道如下。
1? 資料與方法
1.1? 一般資料
選取該院收治的120例GDM患者作研究組。納入標準:①所有患者均符合《婦產科學》中制定的GDM診斷標準[4]。②患者均無胰島素用藥禁忌,臨床資料完整。③該研究經醫學倫理委員會批準,患者均簽署知情同意書。排除標準:①合并嚴重肝腎功能損傷疾病的患者。②患惡性腫瘤疾病的患者。研究組患者均接受胰島素干預及科學飲食干預,根據口服糖耐量試驗,將其中血糖控制不理想的48例GDM患者作為實驗1組,年齡21~36歲,平均年齡(27.5±2.3)歲;孕周29~40周,平均孕周(35.2±1.6)周。將血糖控制在正常范圍的72例GDM患者為實驗2組,年齡20~37歲,平均年齡(26.9±2.5)歲;孕周30~41周,平均孕周(34.9±1.8)周。同時選取定期到該院進行產前體檢的100名健康孕婦為對照組,年齡22~37歲,平均年齡(27.2±2.4)歲;孕周28~40周,平均孕周(35.5±1.5)周。3組研究對象在年齡、孕周等資料上差異無統計學意義(P>0.05),可進行對比分析。
1.2? 方法
對確診為GDM患者均使用胰島素藥物,以有效降低血糖。與此同時,針對GDM患者及到該院進行產前體檢的孕婦,均對患者進行個性化的飲食干預,具體干預上主要指導在妊娠女性需每天按照所需的總熱量對飲食進行科學的調整,盡可能控制糖分的攝入,避免病情加重;指導患者與體檢者需適當的運動及鍛煉;定期進行產前體檢,針對調整飲食后血糖控制不佳的GDM者增加胰島素的使用量,同時指導孕婦需定期對自身血糖進行監測,讓血糖始終控制在正常水平范圍。
GDM血糖控制標準:無明顯饑餓感,空腹血糖水平為3.3~5.3 mmol/L;餐后1 h血糖<7.8 mmol/L;餐后2 h血糖為4.4~6.7 mmol/L。
1.3? 觀察指標
所有的研究對象均隨訪到分娩的時候,對3組研究對象的妊娠結局進行觀察,包括剖宮產、羊水過多、產后出血;觀察新生兒結局,主要統計早產、巨大兒、新生兒窒息、低血糖等不良預后的發生情況。
1.4? 統計方法
使用SPSS 20.0統計學軟件對數據進行分析,計數資料[n(%)]使用χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 妊娠結局
實驗1組孕婦在剖宮產、羊水過多與產后出血的發生率上明顯高于實驗兩組與對照組(P<0.05),實驗2組與對照組的妊娠結局上差異無統計學意義(P>0.05),見表1。
表1? 3組孕婦妊娠結局比較[n(%)]
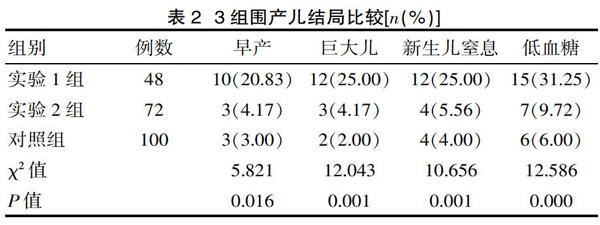
2.2? 圍產兒結局
實驗2組與對照組在圍產兒不良結局上差異無統計學意義(P>0.05),相比之下實驗1組在早產、巨大兒、新生兒窒息與低血糖的發生率上要明顯高于其他兩組(P<0.05),見表2。
表2? 3組圍產兒結局比較[n(%)]
3? 討論
在產科中,常見的并發癥為GDM,該并發癥的發生同孕婦糖耐量異常有關,患者的臨床表現主要為母體血糖控制不佳,長期高血糖可引起孕婦及胎兒不良并發癥發生[5-7]。針對GDM,在具體的血糖控制上,通常是采取合理飲食干預及運動干預的方式,同時配合使用降糖藥物,然而實際進行血糖控制的時候,受孕婦自身體質、依從性及認知等因素的影響,常導致患者血糖控制不理想[8]。GDM血糖控制不理想不僅影響孕婦的預后及身心康復,還會對新生兒的生長發育造成影響。
針對GDM血糖控制,控制效果不佳引起母嬰不良預后的原因主要是因為孕婦在妊娠期間,機體雌激素、孕激素水平常常會發生明顯的改變,其中雌激素水平升高會使胰島素的敏感性降低,這使得血糖升高[9]。在血糖控制過程,若不能有效地將血糖控制在正常水平,會使孕婦血糖波動明顯,血糖的波動會影響母體及胎兒營養的吸收,尤其是胎兒,可能因宮內壓受壓引起胎盤缺氧,這樣增加胎兒早產、巨大兒及新生兒窒息的發生率[10]。該研究中,探討了不同血糖控制水平對母嬰結局的影響,研究中設置血糖控制不佳、血糖控制良好與健康體檢孕婦的3組對照組,結果發現在孕婦妊娠結局這一指標上,相較于血糖控制良好與健康體檢的孕婦,血糖控制不佳的孕婦在剖宮產、羊水過多及產后出血的發生率上明顯更高。而在圍產兒結局上,相較于血糖控制良好與健康體檢孕婦,血糖控制不佳的孕婦各項不良圍產指標發生率也更高。該結果提示:對妊娠期糖尿病的孕婦,若不能有效地將孕婦血糖控制在理想水平,會對母嬰結局產生不良影響,提示臨床中需加強對妊娠糖尿病患者的血糖控制,改善母嬰預后。
綜上所述,針對GDM患者,在患病后需予以患者進行科學的飲食控制及胰島素用藥治療,并動態監測孕婦妊娠期血糖變化,讓血糖控制的正常水平,有效改善孕婦及圍產兒結局。
[參考文獻]
[1]? 謝茜,吳艷,鐘曉云,等.妊娠糖尿病孕婦糖化血紅蛋白對新生兒血糖水平的影響[J].重慶醫學,2017,46(8):15-18.
[2]? 李慶梅,閆志鴻.妊娠期糖尿病及血糖控制水平對妊娠結局的影響[J].糖尿病新世界,2017,26(2):49-50.
[3]? 代艷.胰島素對不同孕期妊娠期糖尿病孕婦血糖水平及妊娠結局的影響[J].中國婦幼保健,2018,5(14):42-44.
[4]? 張明偉,劉萍,梁瑋倫.妊娠期糖尿病孕婦不同產程時長對于孕婦產時血糖及新生兒出生血糖的影響[J].包頭醫學院學報,2019,36(1):205.
[5]? 王聞.糖尿病孕產婦血糖控制情況對母嬰妊娠結局的影響[J].糖尿病新世界,2017,5(28):62-65.
[6]? 梁婧,孔琳,玉麗麗,等.妊娠期糖尿病血糖控制對胎兒窘迫的影響分析[J].糖尿病新世界,2017,36(8):61-63,137.
[7]? 馬孝甜,張眉花.妊娠期糖尿病血糖控制水平與母嬰結局的回顧性研究[J].山西醫藥雜志,2017,4(20):92-93.
[8]? 徐建玲.妊娠期糖尿病患者血糖水平變化與不良妊娠結局的關系[J].臨床研究,2019,27(1):38-39.
[9]? 牛春梅.妊娠期糖尿病孕婦個體化孕期體重管理和飲食控制對妊娠結局的影響[J].中國婦幼保健,2018,8(18):50-52.
[10]? 劉迎平,鄒麗穎,王欣.不同孕周分娩對未行管理的妊娠期糖尿病孕婦分娩結局的影響[J].中國婦產科臨床雜志,2017,36(3):49-51.
(收稿日期:2019-09-07)

