靜脈注射利多卡因在無痛胃鏡檢查中的臨床應用
湯莉莉 顧爾偉
安徽醫科大學第一附屬醫院麻醉科,安徽合肥 230032
[關鍵字]靜脈注射利多卡因;丙泊酚;不良事件;胃鏡
胃鏡檢查是發現和診斷某些上消化道疾病的首選方法。丙泊酚是一種超短效的靜脈麻醉藥,具有起效快、作用時間短、蘇醒完全等特點。復合小劑量阿片類鎮痛藥是無痛胃鏡檢查的常用麻醉藥物[1],但對呼吸、循環系統呈劑量依賴性的抑制作用,圍術期有發生低血壓、呼吸抑制、呼吸暫停等不良事件風險[2]。研究顯示[3-4],靜脈注射利多卡因具有鎮靜、鎮痛和抑制痛覺過敏等作用。此外,靜脈注射利多卡因可以減少全麻手術圍術期丙泊酚和吸入麻醉藥的用量[5-7]。然而,在無痛胃鏡檢查中的應用效果尚存爭議[8]。本研究擬靜脈注射利多卡因復合丙泊酚、小劑量舒芬太尼在無痛胃鏡檢查中的應用,觀察對丙泊酚用量、心肺不良事件發生情況、術后恢復情況的影響。
1 資料與方法
1.1 一般資料
本研究選擇2018 年11 月~2019 年2 月安徽醫科大學第一附屬醫院(以下簡稱“我院”)門診擇期行無痛胃鏡檢查的180 例患者作為研究對象,采用隨機數字表法分為利多卡因組和對照組,每組各90 例。經我院醫學倫理委員會批準,患者或家屬簽署知情同意書。納入標準:年齡18~65 歲,體重45~80 kg,美國麻醉醫師協會(ASA)分級Ⅰ~Ⅱ級。排除標準:近期服用過鎮靜藥物,大豆、牛奶、丙泊酚、舒芬太尼或局麻藥物過敏,酒精或藥物依賴,肝腎系統疾病。兩組患者性別、年齡、身高、體重、ASA 分級和胃鏡檢查時間等一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。
1.2 方法
所有患者入室后取左側臥位躺于檢查床,開放外周靜脈通路,連接多功能監護儀監測心電圖(ECG)、平均動脈壓(MAP)和脈搏血氧飽和度(SpO2),鼻導管吸氧(氧流量2~4 L/min)。利多卡因組靜脈緩慢注射2%利多卡因(上海朝暉藥業有限公司,批號:1810J15)1.5 mg/kg,對照組給予等容量生理鹽水。2 min 后開始麻醉誘導,緩慢推注舒芬太尼(人福醫藥,批號:91A0 7161)0.1 μg/kg,丙泊酚(北京費森尤斯卡比醫藥有限公司分裝,批號:16ND3880)1.0~2.0 mg/kg,待患者睫毛反射消失、呼之不應時行胃鏡檢查。術中根據手術進程及患者體動反應情況,間斷追加丙泊酚0.5~1.0 mg/kg。術中維持HR 50~100 次/min,MAP 波動幅度不超過基礎值30%,SpO290~100%。當HR<50 次/min 時,靜脈注射阿托品(天津金耀藥業有限公司,批號:1907251)0.2~0.3 mg;當MAP 低于基礎值30%時,給予麻黃堿(東北制藥集團沈陽第一制藥有限公司,批號:180909-1)3~6 mg;當SpO2<90%時,開放氣道、增加氧流量,必要時面罩輔助通氣。術畢呼之睜眼、能應答、由臥位改為坐位,在護士幫助下離開胃鏡室入復蘇區觀察,待患者Steward 評分≥4 分,在家屬陪同下離開復蘇區。
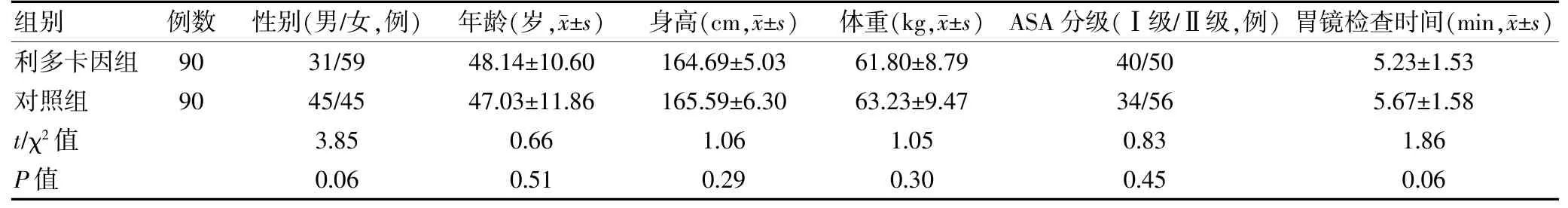
表1 患者一般資料比較
1.3 觀察指標及判定標準
記錄兩組患者性別、年齡、身高、體重、ASA 分級和胃鏡檢查時間等一般情況。記錄患者入室后(T0)、麻醉誘導后(T1)、胃鏡進入咽喉部(T2)和胃鏡出咽喉部(T3)的MAP、HR 和SpO2。記錄丙泊酚誘導劑量、追加劑量和總量。記錄患者術中體動反應并根據分級予以相應處理,Ⅰ級:輕微肢體活動但不影響內鏡醫師操作,不需要追加丙泊酚;Ⅱ級:明顯肢體活動并影響內鏡醫師操作,需追加丙泊酚;Ⅲ級:躁動,完全不能配合檢查,需終止檢查退出鏡子,在加深麻醉后繼續。記錄患者低血壓、心動過緩、呼吸抑制(SpO2<90%持續10 s)等不良事件發生情況和頭暈頭痛、視物模糊、舌唇麻木、驚厥等局麻藥中毒反應情況。記錄蘇醒時間(術畢到中等量喚醒指令加輕拍肩膀喚醒)、應答時間(術畢到能自報姓名或生日)、自如活動時間(術畢到自行由臥位改為坐位)、復蘇區駐留時間(術畢到Steward 評分≥4 分)。
1.4 統計學方法
采用SPSS 19.0 對所得數據進行統計分析,服從正態分布計量資料以均數±標準差(±s)表示,組間比較采用獨立樣本t 檢驗,組內比較采用重復測量方差分析。服從偏態分布計量資料以中位數(四分位數間距)[M(Q)]表示,組間比較采用秩和檢驗。計數資料以例數或百分比表示,采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者術中麻醉藥物用量比較
利多卡因組丙泊酚誘導劑量和總量顯著低于對照組,差異有統計學意義(P<0.05)。兩組患者丙泊酚追加劑量及舒芬太尼用量比較,差異無統計學意義(P<0.05)。見表2。
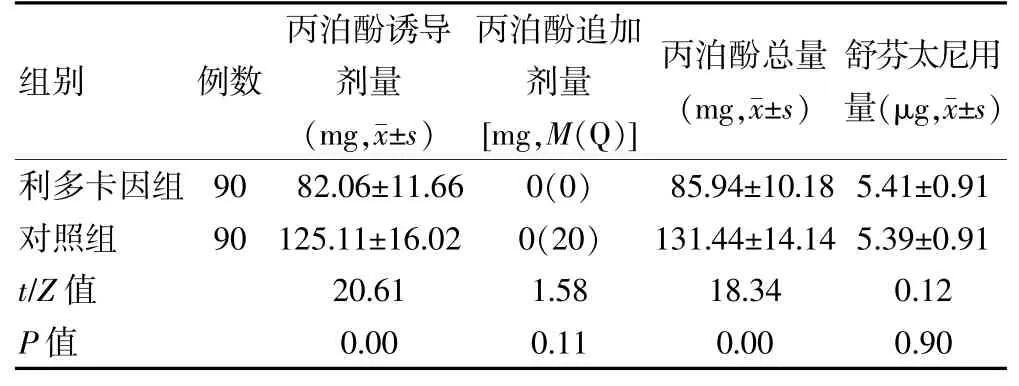
表2 兩組患者術中麻醉藥物用量比較
2.2 兩組患者圍術期生命體征比較
兩組患者T0時點MAP、HR、SpO2比較,差異無統計學意義(P>0.05)。兩組患者不同時間點MAP、HR比較,差異有統計學意義(P<0.05)。HR 和SpO2在時間與組間存在交互作用(P<0.05)。與T0時點比較,兩組患者T1、T2、T3時點MAP、HR 均明顯下降,差異有統計學意義(P<0.05)。利多卡因組T1時點MAP高于對照組,T1、T2時點SpO2高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者圍術期生命體征比較(±s)
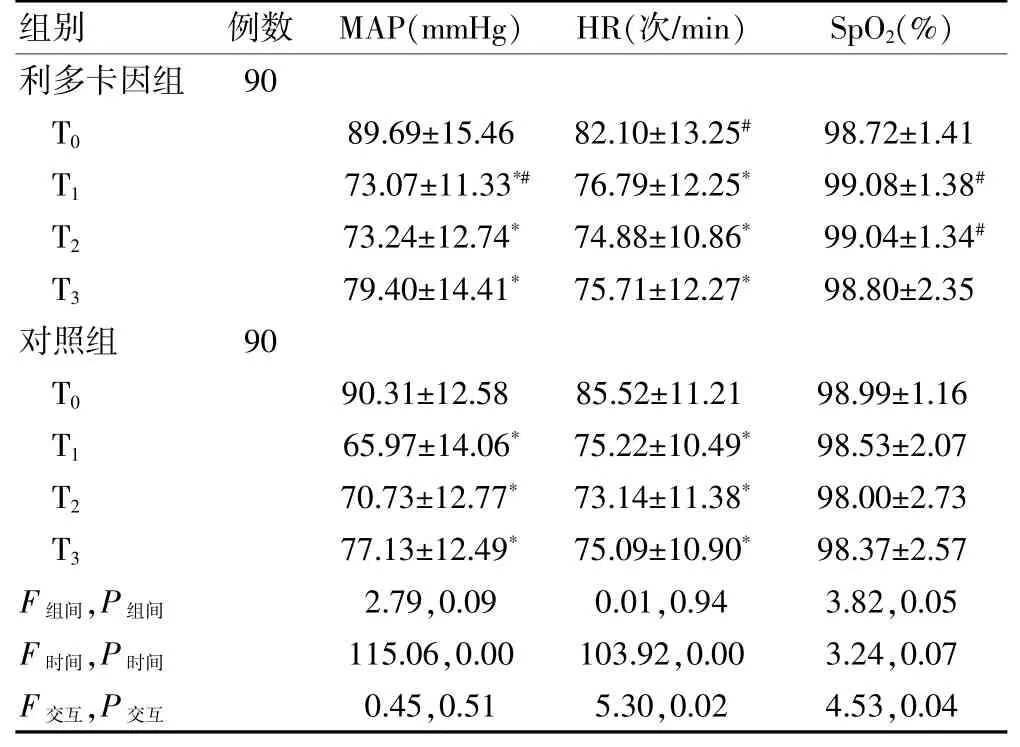
表3 兩組患者圍術期生命體征比較(±s)
注:與本組T0比較,*P<0.05;與同期對照組比較,#P<0.05。MAP:平均動脈壓;HR:心率;SpO2:脈搏氧飽和度。1 mmHg=0.133 kPa
2.3 兩組患者術中不良事件發生情況比較
利多卡因組低血壓發生率低于對照組,差異有統計學意義(P<0.05)。體動、心動過緩和呼吸抑制發生率比較,差異無統計學意義(P>0.05)。無患者發生局麻藥中毒反應。見表4。
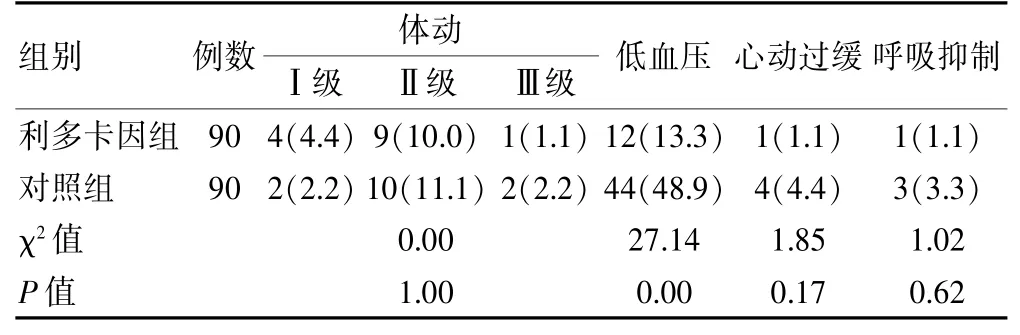
表4 兩組患者術中不良事件發生情況比較[例(%)]
2.4 兩組患者術后恢復情況比較
與對照組比較,利多卡因組術后蘇醒時間、應答時間、自如活動時間明顯縮短,差異有統計學意義(P<0.05)。兩組恢復區駐留時間比較,差異無統計學意義(P>0.05)。見表5。
表5 兩組患者術后恢復情況比較(min,±s)
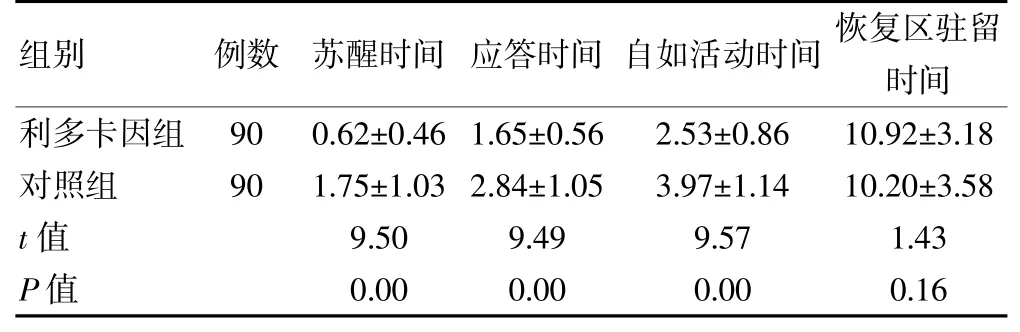
表5 兩組患者術后恢復情況比較(min,±s)
3 討論
利多卡因作為選擇性Na+通道抑制劑,是臨床上常用的局部麻醉藥和抗室性心律失常藥。近年來,隨著對利多卡因臨床藥理機制的進一步研究,發現在圍術期應用日益廣泛,已成為麻醉領域研究的新熱點[9-13]。根據利多卡因的藥效動力學特點,單次靜脈注射劑量為1.5 mg/kg 時,丙泊酚Cp50 減少42%;當劑量超過2 mg/kg 時,血藥濃度超過5 μg/mL 的安全界限,易發生局麻藥中毒反應[14]。因此,本研究靜脈注射利多卡因的劑量選為1.5 mg/kg。
本研究結果顯示,在無痛胃鏡檢查中,麻醉誘導前靜脈注射2%利多卡因1.5 mg/kg 可以減少34%的丙泊酚誘導劑量和總量,且術中體動的發生率并未增加。Kelsaka 等[15]也得出了相似結論,靜脈注射利多卡因可以減少全麻患者丙泊酚的誘導劑量。Forster 等[3]研究無痛結腸鏡檢查,通過丙泊酚誘導后靜脈給予2%利多卡因負荷劑量1.5 mg/kg,隨后以4 mg/(kg·h)的速度持續輸注至術畢,發現丙泊酚的維持劑量減少50%。關于利多卡因減少全麻藥物用量的具體機制目前尚不明確。有研究顯示[16-17],短時間內快速靜脈注射利多卡因,術中患者腦電雙頻指數(BIS)值可降至0,提示大腦皮質被廣泛抑制。因此,推測利多卡因和全麻藥物存在中樞神經系統的協同作用。相關研究顯示[18],利多卡因除能阻滯可興奮細胞膜上電壓門控的Na+通道外,還可抑制中樞神經系統抑制性神經遞質γ-氨基丁酸的再攝取,增強其誘導的Cl-內流,使神經元細胞膜發生超極化,從而降低神經元細胞的興奮性。
低血壓和呼吸抑制是無痛胃鏡檢查中最常見的不良事件[19]。德國一項研究[20]分析了ASAⅡ級、復合阿片類藥物的深度鎮靜是ASAⅠ~Ⅱ級低危患者在無痛胃腸鏡檢查中發生心肺不良事件的危險因素。本研究結果顯示,靜脈注射2%利多卡因1.5 mg/kg 降低了低血壓的發生率,且無局麻藥中毒反應發生。分析原因,靜脈注射利多卡因通過減少丙泊酚用量,降低鎮靜深度,來減少心肺不良事件的發生。此外,縮短了術后蘇醒時間、應答時間、自如活動時間,并促進術后恢復。
綜上所述,靜脈注射2%利多卡因1.5 mg/kg 運用于無痛胃鏡檢查中,可以減少丙泊酚用量、穩定血流動力學、加速術后恢復,且不增加術中體動和局麻藥中毒反應的發生率。

