持續正壓通氣治療對中重度阻塞性睡眠呼吸暫停低通氣綜合征患者血清Pentraxin-3水平、baPWV的影響*
張 波,蔣兆華,徐云海
上海市浦東新區浦南醫院(上海200125 )
近年來隨著人民群眾生活水平的提高以及對自身健康意識的增加,使得睡眠質量成為當下的熱點關注,其中阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive sleep apnea hypopnea syndrome, OSAHS)便是睡眠呼吸障礙疾病中最為常見和多發的疾病[1]。患者多因為睡眠時氣道的反復塌陷而導致正常通氣阻塞,并因此而出現慢性間斷性的睡眠障礙以及低氧血癥,除了造成患者嚴重的負性心理外還會造成機體多系統器官的功能損傷,導致生活質量和健康水平嚴重下降[2]。近年來正五聚蛋白-3(Pen-traxin-3)作為新發現的炎性標志物,其在心血管系統的局部炎癥中的表達能力超過了傳統的C反應蛋白(CRP);更有研究發現Pen-traxin-3的水平變化與肱踝動脈脈搏波傳導速度(baPWV)呈現正相關[3-4]。為進一步了解持續正壓通氣(CPAP)治療對中重度OSAHS患者血清Pentraxin-3水平和baPWV的影響,我們特開展了此次臨床觀察與研究,現報告如下。
資料與方法
1 一般資料 隨機選取2016年1月至2016年12月我院收治的因打鼾或其他睡眠呼吸障礙癥狀前來就診的84例患者作為觀察組研究對象,所有患者至就診時前3個月內均無明顯創傷史、手術史及全身急慢性感染史,已排除糖尿病、高血壓及心血管疾病史及長期用藥、煙酒嗜好史患者。84例觀察組患者中男69例,女15例,年齡33~72歲,頸圍30~46 cm,體重指數(BMI)20~32 kg/m2。所有患者均行多導睡眠監測(PSG),依據PSG監測結果及OSAHS診治指南相關標準將84例觀察組患者分為單純打鼾組(n=22)、輕度OSAHS組(n=24)、中重度OSAHS組(n=38),其中單純打鼾組患者中男18例,女4例,平均年齡(51.17±16.66)歲,BMI(24.73±2.01)kg/m2;輕度OSAHS組患者中男20例,女4例,平均年齡(50.57±14.92)歲,BMI(25.81±2.37)kg/m2;中重度OSAHS組患者中男31例,女7例,平均年齡(52.43±14.76)歲,BMI(25.41±2.02))kg/m2。另選取30例同期來我院進行健康體檢無睡眠打鼾史患者作為對照組,臨床均經PSG監測確認,其中男25例,女5例,平均年齡(50.03±13.35)歲,BMI(25.91±2.30)kg/m2。觀察組與對照組及觀察組間一般資料比較差異無統計學意義(P>0.05),具有可比性。
診斷及分組標準:參照《阻塞性睡眠呼吸暫停低通氣綜合征診治指南(基層版)》對患者進行臨床診斷[5]:每晚7 h 睡眠中呼吸暫停和(或)低通氣反復發作大于29次或每小時AHI(呼吸暫停低通氣指數)大于4次。分組依據[6]:單純打鼾組:每小時AHI小于5次;輕度OSAHS:每小時AHI 5~20次;重度OSAHS:每小時AHI大于20次。
2 治療方法 所有OSAHS患者均醫囑控制飲食、過度肥胖者應予以減肥,同時鼓勵患者多參加體育運動,其中中重度OSAHS患者在以上基礎治療基礎上另采用睡眠呼吸機于PSG檢測次日晚行CPAP連續治療6個月。對于臨床符合手術指征患者,待病情穩定后行臨床手術綜合治療。
3 觀察指標 ①AHI、LSaO2測定:所有對象均采用康迪Grael PSG 45睡眠監測系統實施整夜PSG監測,連續監測一周,監測期間囑各受檢對象嚴格遵醫禁飲含有咖啡、茶類飲品及酒精,禁服鎮靜劑及催眠類藥物,測定并記錄所有受檢對象的AHI及最低血氧飽和度(LSaO2)值。②血清正五聚蛋白-3(Pentraxin-3)濃度測定: PSG檢測次日于清晨空腹狀態下采集所有受檢對象的肘靜脈血3~4 ml,高速離心15 min后取上層血清,低溫保存備用,分別對血清中Pentraxin-3濃度及baPWV水平進行測定,其中Pentraxin-3采用酶聯免疫吸附法測定,所有檢測具由同一組實驗室醫師按照實驗室規程及試劑說明。③肱踝動脈脈搏波傳導速度(baPWV)測定:由專業人員采用動脈硬化檢測儀(型號:日本福田VS-1500A)進行測定。④主觀嗜睡程度評價[7]:采用埃普沃斯困倦量表(ESS評分)進行評價,量表主要包括八個可能嗜睡的情況,即坐車看書時、看電視時、在公共場所靜坐時、連續乘車1 h無休息時、午后躺下休息時、坐著于別人談話時、午飯(不飲酒)后靜坐時、乘坐出租車遇到交通阻塞而停車幾分鐘時,每個問題分別由0分、1分、2分、3分代表不同瞌睡程度,其中0分為從不打瞌睡,3分為重度瞌睡,各問題得分相加即得ESS總評分,其中評分0~9分為正常,10~13分為輕度嗜睡,14~29分為中度嗜睡,20~23分為重度嗜睡。
以上所有指標的監測于評分評定均由同一組醫師或工作人員進行指導或操作完成,所有測定值均取監測期間各指標平均值進行統計學分析。其中中重度OSAHS患者分別于CPAP治療前、后對上述各指標及評分(AHI、LSaO2、血清Pentraxin-3濃度、baPWV及ESS評分)各測定一次。

結果
1 四組間AHI、LSaO2、Pentraxin-3、baPWV及ESS評分比較 輕度OSAHS組患者及中重度OSAHS組患者的AHI、ESS評分均較對照組、單純打鼾組明顯升高,LSaO2指標均較對照組、單純打鼾組明顯降低,另中重度OSAHS組患者的血清Pentraxin-3濃度、baPWV水平均較明顯高于對照組、單純打鼾組,差異均具有統計學意義(P<0.05);中重度OSAHS組與輕度OSAHS組患者比較,各指標差異亦具有統計學意義(P<0.05)。CPAP治療后中重度OSAHS組上述各指標均明顯優于治療前,差異均具有統計學意義(P<0.05)。見表1。
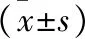
表1 四組間AHI、LSaO2、Pentraxin-3、baPWV及ESS評分比較
注:與對照組比較,*P均<0.05;與單純打鼾組比較,#P均<0.05;與輕度OSAHS組,#P均<0.05;與組內治療前比較,▲P均<0.05
2 中重度OSAHS患者CPAP治療前后Pentraxin-3與相關指標的相關性分析 38例中重度OSAHS患者CPAP治療前后的Pentraxin-3濃度與AHI、baPWV、ESS評分均呈明顯正相關(均P<0.05),而與LSaO2呈明顯負相關(均P<0.05),見表2。

表2 中重度OSAHS患者CPAP治療前后Pentraxin-3
討論
臨床上OSAHS不僅具有較高的發病率,而且由于長期反復的發作不僅會導致患者出現嚴重的心理負性情緒,而且慢性缺氧狀態的持續也會造成患者多器官的功能衰退和病變[8]。趙良平等[9]在研究中就指出由于長期罹患OSAHS,患者出現缺血性心臟病、心律失常、高血壓以及中風的幾率將顯著升高。現代臨床研究早已證實了心血管系統疾病的主要發病機制是動脈硬化,而這一因素也被視為是心血管系統疾病的重要風險預測因子,因此作為對動脈硬化風險具有優秀重現和靈敏反應的指標-baPWV,理所當然地可以作為臨床心血管系統疾病的重要預測因子[10-11]。
上述論點這不僅在諸多研究[12-14]中獲得了證實,而且在本研究中也發現輕度OSAHS組患者及中重度OSAHS組患者的AHI、ESS評分均較對照組、單純打鼾組明顯升高,LSaO2指標均較對照組、單純打鼾組明顯降低,另中重度OSAHS組患者的血清Pentraxin-3濃度、baPWV水平均較明顯高于對照組、單純打鼾組,差異均具有統計學意義。雖然目前對于baPWV在不同程度的OSAHS患者中的影響機制仍在探討中,但我們較為認同的是由于患者長期反復慢性的呼吸障礙造成的通氣不足,使得患者的交感神經興奮性增加,并影響動脈血管的彈性和張力變化,因而造成動脈血管內皮細胞的受損,提高了患者機體炎癥反應和血管內皮素水平[15]。而Pentraxin-3在近年的研究中發現其來源于血管平滑肌細胞和內皮細胞局部所合成于釋放的長鏈五聚體蛋白,因此該物質水平的升高,不僅能夠反應血管內皮受損,而且還標志炎癥反應是否存在的重要指標[16-17]。
此外本研究也發現38例中重度OSAHS患者CPAP治療前后的Pentraxin-3濃度與AHI、baPWV、ESS評分均呈明顯正相關,而與LSaO2呈明顯負相關。這與我們所采取的CPAP治療息息相關,正是借助持續正壓通氣,使得患者的缺氧狀態得到了改善并提高了血氧飽和度,因此降低了血管內皮的損傷程度,以及避免了進一步的由于缺氧所導致的炎性因子表達,從而最終糾正了機體現有的炎癥反應以及改善了動脈血管內皮的硬化進程[18]。
綜上所述,臨床上發現對中重度OSAHS患者進行CPAP治療,能顯著改善患者血清Pentraxin-3濃度及baPWV水平,因此臨床加強Pen-traxin-3和baPWV的檢測,有利于患者治療效果的判斷以及治療方案的更改。

