宮頸高危型人乳頭狀瘤病毒感染患者生殖道微生態檢測狀況分析
莊素媚 倪影月
作者單位:325400 平陽縣人民醫院婦科
宮頸癌是一種女性生殖系統惡性腫瘤,其發生率僅次于乳腺癌,對患者生命質量及生活質量造成影響[1]。高危型人乳頭狀瘤病毒(high-risk human papillomavirus,HR-HPV)感染為引起宮頸癌主要危險因素之一,其發病過程屬于長期過程,相關研究認為HPV為導致宮頸癌的重要前期事件,是一種潛在風險,其進展較為緩慢,且病變多存在動態變化[2]。研究顯示,人乳頭狀瘤病毒(human papillomavirus,HPV)為一種上皮性病毒,能特異性的感染人體黏膜、皮膚組織,而人體作為唯一宿主,與此同時,女性生殖道易感染HPV,故及時地對女性生殖道HPV感染進行早期篩查并清除是抑制宮頸上皮內瘤變產生、形成的主要環節,對臨床有效防治宮頸癌具有重要意義。近些年,我國女性宮頸癌發生呈上升趨勢,且有研究指出2020年時每年全球范圍內宮頸癌新發病例將高達66萬例[3]。而大量研究表明,感染低危型HPV可造成部分中度宮頸上皮內瘤樣變和輕度宮頸上皮內瘤樣變,而感染高危型HPV將造成CIN2、CIN3及浸潤性宮頸癌,且其亞型分布存在一定的區域性[4]。基于此,本研究對在我院行生殖道感染篩查的婦女500例展開研究,旨在進一步分析宮頸高危型人乳頭狀瘤病毒感染患者生殖道微生態狀況。具體信息如下。
1 資料來源與方法
1.1 資料來源
將2015年3月至2017年9月在我院行生殖道感染篩查的婦女500例納入研究,均自愿參與本研究并簽署知情同意書。500例研究對象年齡16~67歲,平均年齡(34.56 ± 8.87)歲;教育程度:初中及以下264例,高中及以上236例;孕產次:≤ 1次185例,≥ 2次315例。本研究已獲得我院倫理委員會審核通過。
納入標準:①有性生活史,經宮頸液基細胞學等檢查顯示為炎癥;②年齡≤70歲;③未出現陰道異常出血情況[5];④接受檢查前24 h無性生活;⑤無陰道灌洗放藥史。
排除標準:①宮頸發育異常或先天性子宮缺失者[6];②全身免疫性疾病者;③有宮頸手術、腫瘤等病史者;④藥物過敏史患者或易過敏體質;處于妊娠期、哺乳期女性;⑤淋病奈瑟菌、滴蟲、真菌及衣原體感染者。
1.2 方法
1.2.1婦科檢查
對陰道分泌物顏色、性狀及宮頸表面情況進行觀察,采集陰道壁上1/3分泌物及宮頸管分泌物,使用超高倍顯微鏡檢測細菌性陰道病、陰道毛滴蟲、乳酸干凈等微生物。在超高倍鏡檢下計數1 000倍鏡下每視野乳酸桿菌的數量,0~<1個為+;1~4個為++;5~30個為+++;>30個為++++。陰道乳酸桿菌數量>++為正常。
1.2.2HPV檢測
在非月經期,在宮頸口內插入宮頸刷1.5~3 cm,順時針旋轉4周,在留有2 ml細胞保存液的取樣管中漂洗取下的標本,將宮頸刷沿刷柄折痕處折斷,將取樣管密封,保存于-20℃專業標本冷藏箱中。采用上海宏石醫療科技有限公司SLAN-96s實時熒光定量PCR檢測儀器經PCR熒光檢測法檢測HPV,并使用湖南圣湘生物有限公司提供的試劑盒,且嚴格根據試劑盒說明進行操作。
1.3 評價指標
①HPV檢測及基因分型結果:肉眼直視下可見紫藍色圓點為陽性,反之為陰性。根據免疫膜條分布圖對HR-HPV的擴增DNA標本進行判斷;統計不同HR-HPV亞型分布情況[7]。②多重感染分布特征:記錄二重感染、三重感染及四重感染分布特征[8]。③年齡分布情況:記錄不同年齡段單一病毒感染及多重感染情況。
1.4 統計學分析
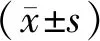
2 結果
2.1 HR-HPV檢測及基因分型結果
500例中共檢出HR-HPV陽性90例,占18.00%,其中HPV52、HPV16、HPV58亞型所占比例最高。見表1。
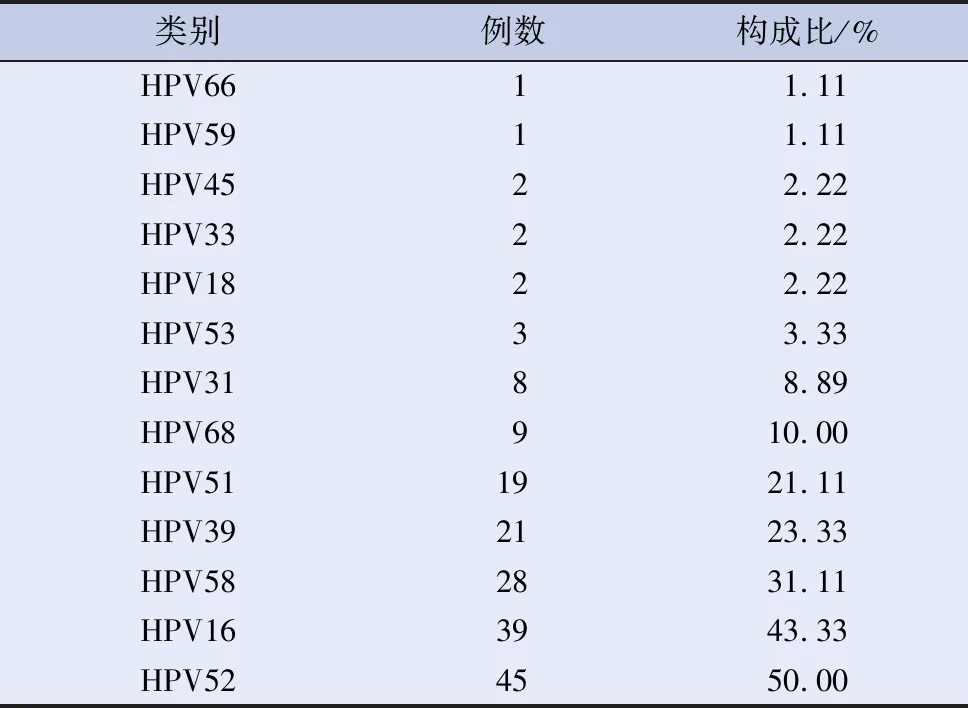
表1 HR-HPV各亞型分布特征
2.2 多重感染分布特征
90例HR-HPV感染中多重感染64例,占71.11%;其中二重感染44例,占68.75%;三重感染16例,占25.00%;四重感染4例,占6.25%。見表2。

表2 HR-HPV多重感染分布特征
2.3 年齡分布情況
20~30歲及31~40歲為單一感染和多重感染的高峰年齡段,高于其他年齡段,其中以20~30歲HR-HPV感染及多重感染的比例最高。見表3。

表3 不同年齡HR-HPV感染及多重感染情況[n(%)]
3 討論
HPV感染主要通過性行為傳播,且多部分女性均為感染HPV,特別是性行為活躍的婦女,其終生HPV累積概率高達80%[9]。青春期少女或大學階段女性的HPV-DNA檢測呈陽性約占20%~25%,而性行為開始后高危型HPV感染發生率將增高,且3年內將感染HPV,若不能及時采取有效措施將增加10年宮頸癌患者病死率[10]。因此,早期明確特定區域和種族中流行的HPV亞型,研制出針對性價值的疫苗對改善患者預后顯得尤為重要。
作為一種無包膜的雙鏈閉環DNA病毒,HPV主要感染人的皮膚或黏膜上皮細胞,造成感染部位良、惡性病變。目前已鑒別出HPV亞型高達200多種,主要可分為HR-HPV和LR-HPV兩種生物學特征[11-12]。本研究500例中檢出HR-HPV陽性90例,占18.00%,其中HPV52、HPV16、HPV58型所占比例最高,可見HR-HPV陽性檢出率較高。感染后6~8月機體可清除以游離形式存在的HPV-DNA,而當HPV-DNA出現單拷貝或宿主細胞基因整合后,機體將無法清除,發展為持續感染[13];不同亞型的HPV病毒具有不同的細菌轉化能力,而當發展為持續性HR-HPV時極易發生多重感染[14-15]。本研究顯示,90例HR-HPV感染患者中多重感染占71.11%,并以二重感染為主,其中HPV52、HPV16、HPV58為常見的亞型感染。20~30歲及31~40歲為單一感染和多重感染的高峰年齡段,分析其原因為該年齡段人群性活躍人群較多,且性生活較為頻繁,進而增加HPV感染風險。而由于HR-HPV感染可明確發展為宮頸癌,有助于通過注射疫苗、篩查,以及早診斷、早治療等綜合措施減少宮頸癌發生[16]。
綜上所述,20~40歲為HR-HPV感染的高峰年齡段,多表現為多重HR-HPV感染,并以HPV52、HPV16、HPV58為常見感染亞型,故為有效預防宮頸病變應研發針對性疫苗預防。

