兒童肝母細胞瘤的臨床特征和治療效果評價
王希思 楊 維 黃 程 趙 文 趙 倩 段 超 蘇 雁 金 眉張大偉 秦 紅 王煥民 馬曉莉*
(1.國家兒童醫學中心 首都醫科大學附屬北京兒童醫院血液腫瘤中心 兒童血液病與腫瘤分子分型北京市重點實驗室 兒科學國家重點學科 兒科重大疾病研究教育部重點實驗室,北京 100045;2.國家兒童醫學中心 首都醫科大學附屬北京兒童醫院腫瘤外科, 北京 100045)
肝母細胞瘤(hepatoblastoma, HB)是兒童最常見的肝臟惡性腫瘤,在兒童肝臟原發惡性腫瘤中占50%~60%。經手術治療及化學藥物治療的綜合治療,5年無病生存率及5年無事件生存率約可達70%[1]。現將首都醫科大學附屬北京兒童醫院血液腫瘤中心近10年多學科聯合診治HB的近期治療效果總結如下,旨在探討合理治療,以提高患兒無事件生存率,減少化學藥物治療相關的不良反應,指導合理用藥。
1 對象與方法
1.1 研究對象
以2009年2月至2018年5月期間,首都醫科大學附屬北京兒童醫院血液腫瘤中心經臨床診斷或病理檢查確診為HB的患兒為研究對象。診斷、分期及病理分型、評估標準均按照美國兒童腫瘤研究組的臨床-病理分期標準。記錄年齡、性別、病程、病初血清甲胎蛋白(alpha fetal protein,AFP)、臨床分期、病理類型、治療方法和治療效果。共收治51例患兒,其中6例患兒因在筆者醫院治療時間短,回當地治療,另有3例患兒治療前因腫瘤破裂出血等合并癥死亡未納入分析。余42例接受系統治療并隨訪,其中男性23例,女性19例;中位年齡19(2~102)個月,2歲以下26例,占61.9%。
1.2 綜合治療方案
采用以手術治療和化學藥物治療的多學科聯合診治方案。對能完全手術切除腫瘤者先行手術,術后分期為Ⅰ期者,定期行影像學、血清AFP監測,不予化學藥物治療;術后臨床分期為Ⅱ期或對腫瘤較大無法進行手術(Ⅲ~Ⅳ期)者,經腫瘤病理或臨床診斷后,給予化學藥物治療,根據治療過程中治療效果評估狀態,確定手術時間,術后再給予化學藥物治療。
患兒于每次化學藥物治療前均由醫護人員向均其監護人告知病情,并簽化學藥物治療同意書,經首都醫科大學附屬北京兒童醫院倫理委員會批準。所有初診患兒,均按照BCH-2007-HB方案化學藥物治療。首先予A方案,即順鉑(90 mg/m2,或<1歲3 mg/kg,第1天)+ 長春新堿(1.5 mg/m2,靜脈推注,第2天) + 氟尿嘧啶(600 mg/m2,靜脈推注,第2天)。若經過A方案化學藥物治療4次后,仍有殘留病灶或病情進展,則需調整為B方案:即順鉑(80 mg/m2,第1天)+阿霉素(30 mg/m2,第2~3天)。每次化學藥物治療間隔3周。
1.3 治療效果評估標準
完全緩解(complete remission,CR):治療后腫瘤完全消失,影像學無腫瘤殘留證據,AFP正常超過4周以上。部分緩解(partial remission, PR):腫瘤縮小50%以上,無新發病灶,血清AFP明顯下降;無效(not respond, NR):原發腫瘤<25%,無新發病灶。疾病穩定狀態(stable disease, SD):腫瘤縮小<50%,原發腫瘤無增大且無新發病灶。進展(disease progression, PD):治療中出現腫瘤體積增大超過25%或出現新發腫瘤病灶,或連續2周血清AFP濃度升高超過正常值20%。
1.4 治療效果評估及隨訪時間
術前、術后、化學藥物治療間隔2~4療程進行療效評估。影像學檢查提示瘤灶消失且AFP正常>8周持續陰性,可停治療。半年內每個月,半年后間隔3個月,1年后間隔6個月,2年后每年隨訪1次直至第5年。隨訪要求復查肝臟超聲、肝功能及血清AFP。
1.5 統計學方法
采用SAS 9.2軟件進行統計學分析。使用KM生存曲線描述患者生存情況。使用Cox回歸分析探索患者生存的影響因素(Cox回歸分析以事件有無為結局指標)。本研究在計算無事件生存期時將事件定義為復發、進展或死亡。以P<0.05為差異有統計學意義。
2 結果
2.1 一般臨床特征
42例HB患兒以腹脹或發現腹部包塊為主要表現37例,發熱2例,嘔吐2例,食欲差1例。侵犯1個肝葉35例,侵犯2個肝葉7例。臨床分期:Ⅱ期1例,Ⅲ期34例,Ⅳ期7例。病初AFP范圍在31.6~2 200 000 μg/L,中位數192 274.5 μg/L,有1例<100 μg/L。臨床診斷34例,占80.9%,病理診斷(穿刺活檢或腫瘤切除)8例,占19.1%;腫瘤直徑4.5~22.8 cm。病初腫瘤破裂出血6例,占14.3%。臨床分期Ⅳ期7例均為肺部轉移。化學藥物治療前行手術切除患者4例,占9.5%。病理類型:29例取得病理:上皮型16例,占55.1%;混合型:13例,占44.9%(表1)。

表1 42例肝母細胞瘤患兒臨床特點Tab. 1 Clinical features of 42 children with hepatoblastoma
AFP:alpha fetal protein.
2.2 治療結果
納入統計的42例患兒中,1例因治療過程中疾病進展死亡,另41例存活:32例化學藥物治療結束;5例仍在治療中,疾病穩定狀態;4例在治療中出現疾病進展,更改治療方案。
1例死亡患兒病初因腫瘤破裂出血行急診手術切除瘤灶,病理類型為胎兒型,臨床分期Ⅲ期,給予化學藥物治療并行手術切除瘤灶,術后未予化學藥物治療,術后3個月出現AFP進行性升高,腹部超聲及CT提示新發瘤灶、正電子發射計算機斷層顯像(positron emission tomography,PET)提示肺部轉移灶和骨髓轉移,提示疾病復發,予A和B方案化學藥物治療,并再次接受手術切術,后間斷化學藥物治療1年,最終因病情進展死亡。
目前有32例患兒完成治療,16例患兒應用A方案+手術+術后化學藥物治療至CR;9例手術后調整為B方案繼續化學藥物治療;5例應用B方案化學藥物治療+手術+化學藥物治療至CR;2例復發后接受二次手術后再予化學藥物治療至CR。
全部42例患者中,31例患兒于化學藥物治療第3~5療程行手術切除,3例于化學藥物治療6個療程后接受手術,1例于化學藥物治療8個療程后接受手術。3例未接收術治療,4例化學藥物治療前行手術切除。
另有3例復發,均為伴有肺部轉移的IV期患者。1例在AFP正常8周后停止化學藥物治療,并于停止化學藥物治療2個月后局部復發,予B方案化學藥物治療3個月,行二次手術、介入治療等,停止化學藥物治療2年后出現腎病,目前帶病生存。另1例復發患者為局部復發行二次手術后達到完全緩解。1例為死亡病例。
2.3 生存率及預后分析
5年總體生存率(overall survival, OS)為97.62%,5年無事件生存率(event-free survival,EFS)為74.72%(圖1,圖2),本研究將事件定義為是否發生復發進展或死亡,以事件的有無為結局進行Cox回歸分析。單因素分析顯示年齡和臨床分期差異有統計學意義。將年齡和臨床分期納入多因素分析,多因素分析結果顯示僅年齡有統計學意義。年齡>2歲為預后不良的危險因素(OR=12.952,95%CI:1.586~105.781),詳見表2。

表2 42例患兒的單因素分析Tab. 2 Univarate analysis of 42 children
AFP:alpha fetal protein.
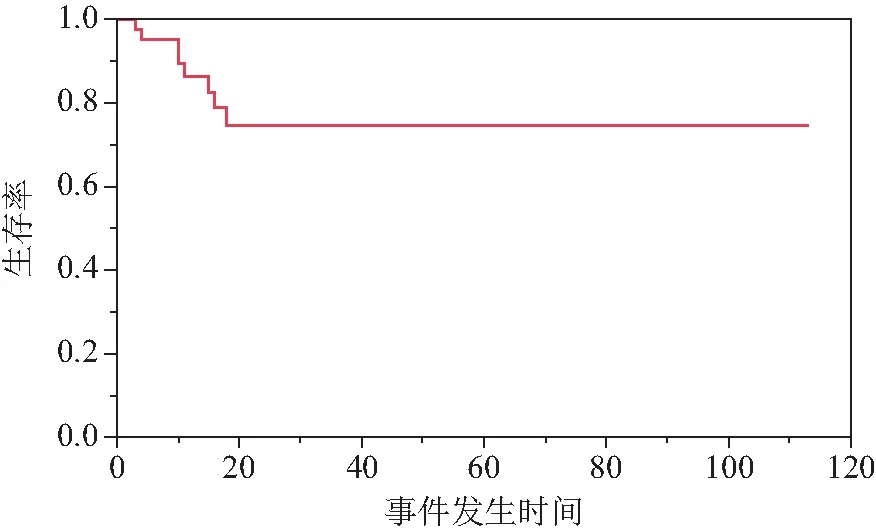
圖1 42例患兒的無事件生存率Fig.1 Event-free survival rate of 42 children

圖2 42例患兒的總體生存率Fig.2 Overall survival of 42 children
2.4 不良反應
化學藥物治療中患兒惡心、嘔吐及食欲下降為常見不良反應,但全血細胞減少下降不明顯。化學藥物治療期間無嚴重感染。化學藥物治療期間定期監測心肌酶、心電圖及心臟彩超,未見明確心臟功能損害指征。1例于化學藥物治療期間出現腫瘤破裂出血,表現為發熱、貧血進行性加重等,立即手術止血,生命體征平穩后,繼予化學藥物治療。僅1例患兒呼吸道感染時出現雙耳聽力下降,經過觀察,治療感染后聽力恢復,無不可逆性聽力受損。
3 討論
HB好發于嬰幼兒,3歲以下者多見,約占總數的85%,另有約50%~60%的HB患兒在初診時無法完全切除瘤灶。臨床表現以腹部包塊為主,目前對于兒童HB主張早期明確診斷及準確分期,采用以手術治療、化學藥物治療和必要時放射治療的多學科聯合診治策略[2]。以完整切除瘤灶、減少嚴重合并癥、保證肝臟功能并提高生存率為主要目的[3]。目前認為不能完全手術切除的患者,應先接受術前化學藥物治療,以達到后續手術完整切除瘤灶,提高生存率[4]。國際兒童腫瘤協會(International Society of Pediatric Oncology,SIOP)制定的術前分期系統,即治療前病變范圍(PRETEXT)進行分期,就是以達到完整切除腫瘤為目的制定的分期系統[5]。PRETEXT分期、年齡、AFP<100 μg/L、肝外轉移灶、門靜脈、腔靜脈或肝靜脈受累、肝外周圍組織侵犯、腫瘤多灶性生長和自發性腫瘤破裂為影響HB患兒預后的獨立因素[5-7]。國家兒童醫學中心治療的肝母細胞瘤患兒死亡1人,總體生存率高于文獻[8-9]報道,考慮與部分疾病進展患者隨訪時間短有關,可延長隨訪時間。單因素分析顯示年齡和臨床分期差異有統計學意義,與文獻[8-9]報道相符。多因素分析結果顯示僅年齡差異有統計學意義(P>0.05),年齡>2歲為預后不良的危險因素。
本研究中,共有6例患兒患病初期出現腫瘤破裂,且瘤灶直徑均>10 cm,雖然與事件發生率無明顯相關性,但腫瘤破裂出血為嚴重合并癥,增加治療難度和治療費用,對于瘤灶直徑>10 cm患者需要加強監測,減少醫源性腫瘤破裂,避免出現嚴重合并癥。
血清AFP是重要腫瘤標志物,對于臨床診斷、評估治療效果及監測疾病狀態起關鍵作用。AFP正常或輕微升高對應病理分型多為小細胞未分化型,次型對化學藥物治療不敏感;而高AFP往往伴更高的臨床分期、更差的病理學分型及更廣泛的轉移[10-11]。本研究有1例患者AFP<100 μg/L,病理類型為胎兒型,臨床分期為Ⅲ期,目前疾病評估疾病穩定。與文獻[6]報道不相符,考慮與患兒及早就診,病程短相關。AFP中位數為192 274.5 μg/L,升高明顯,提示腫瘤負荷巨大。接收化學藥物治療后AFP可明顯下降。治療期間檢測AFP為治療效果判定的有效指標之一,下降不明顯及升高時預示化學藥物治療不敏感。停止化學藥物治療后出現AFP升高時,應行影像學檢查評估腫瘤灶,當超聲及CT檢查不能發現新發腫瘤灶時,PET-CT檢查有重大指導作用[12]。本研究中復發患者均最早表現為AFP升高,但有部分患者行超聲及CT檢查未見明確復發灶,行PET-CT可有助于明確病灶性質及復發位置,當影像學可見化學藥物治療瘤灶后可行手術完整切除。
對于HB患兒,術前化學藥物治療的目的是縮小腫瘤體積,減少與周圍組織粘連,以保證完整切除瘤灶,并且被認為是預后相關的單一危險因素[8]。HB對于阿霉素、順鉑、長春新堿及氟尿嘧啶等化療藥物比較敏感,所應用的化學藥物治療方案也是基于上述藥物所制定[9]。目前國內應用較為廣泛的經典的方案為順鉑+長春新堿+氟嘧啶及阿霉素+順鉑聯合應用(C5V及PLADO)方案,其中PLADO方案主要用于術后階段的鞏固治療。國家兒童醫學中心對于肝母細胞瘤患兒進行臨床分期后,對于Ⅰ~Ⅲ期患者給予C5V方案化療,定期給予腫瘤灶評估,如評估提示疾病PD或NR,則改為PLADO方案,對于IV期患者病初及給予PLADO方案化學藥物治療,后行手術切除。本研究中位隨訪時間36個月,未發現肝功能異常、心臟功能異常,提示現行方案安全性高。但隨訪患者中僅1例出現聽力損害,推測可能與聽力檢測手段以及毒性反應的評價手段有限有關。Knight等[13]報道301例應用順鉑治療腫瘤患者(13例HB)聯合幾種聽力檢測手段評價順鉑的聽力毒性,治療結束時耳毒性的發生率為40%~56%,嚴重耳毒性發生率為7%~22%。因此,HB患兒聽力檢測方法有待于進一步完善。
5年OS為97.62%,5年EFS為74.72%,提示有效性較好。對于治療中進展或復發患者可調整化學藥物治療方案,應用拓普替康+環磷酰胺(TC方案)和異環磷酰胺+卡鉑+足葉乙甙(ICE方案)等[1,11]。對于可以行二次手術切除患者建議切除復發灶,后再給予化學藥物治療。國際兒童腫瘤協會[11]的研究顯示,對有轉移性疾病的患兒予每周密集劑量的順鉑化學藥物治療,化學藥物治療敏感率為97%,3年生存率為82%。中國抗癌協會小兒腫瘤專業委員會[5]推出新的專家共識,對于預后不良組加強了化療強度,以提高預后。
本研究結果顯示,73.8%的患者在接受≤5個療程后化學藥物治療后可行手術切除,并且術后AFP等指標可以迅速降至正常,術后化學藥物治療約2~4個療程后可停止達到SD。及早手術完整切除,可以減少療程,縮短治療時間,減少化學藥物治療不良反應。
對于初診的患者,應將PRETEXT分期、轉移性疾病、AFP值、年齡和病理分型等因素合并起來判斷預后[6,14-16],手術治療和化學藥物治療是主要治療手段,在早期不能行手術完整切除時,應給予輔助化學藥物治療[17]。目前需要聯合有經驗的影像科及病理科醫生及早診斷,治療前明確病理類型及PRETEXT分期,需要腫瘤內科及腫瘤外科醫生的密切配合,達到腫瘤完整切除,停藥后長期隨訪很有必要。

