微波電凝聯合消痔靈注射治療Ⅱ~Ⅲ度內痔的療效分析
汪鴻濤 傅超 梅婷婷 裘建明 王東 楊關根
內痔是肛墊的支持結構、血管叢及動靜脈吻合的病理性改變和移位,臨床表現主要有不同程度的便血、痔核脫出、疼痛等[1]。目前,微波電凝技術在鼻腔止血、膽道凝灼、內痔治療等方面取得了令人滿意的療效[2-4]。有研究表明,消痔靈注射治療對內痔脫出具有良好的療效[5]。本院肛腸科結合兩者之長,采用微波電凝+消痔靈注射治療Ⅱ~Ⅲ度內痔,并與單純微波電凝進行了比較,療效確切,現將結果報道如下。
1 對象和方法
1.1 對象 選取2014年4至8月在本院接受手術治療的108例Ⅱ~Ⅲ度內痔患者為研究對象。入組標準:(1)符合《痔臨床診治指南(2006版)》內痔的診斷標準[6];(2)Ⅱ~Ⅲ度內痔,主要臨床表現為便時帶血、滴血,顏色鮮紅,排便后自行停止,內痔脫出可回納;(3)近期未接受過類似藥物及相關治療;(4)手術方案通過醫院倫理委員會批準,并經患者及其家屬知情同意。排除標準:(1)合并嚴重的糖尿病、心腦血管疾病、免疫缺陷、肝腎疾病及造血系統疾病等;(2)合并Ⅳ度內痔、肛周膿腫、肛瘺、結直腸息肉、肛門狹窄、肛裂、炎癥性腸病、肛乳頭瘤等肛門直腸疾病;(3)患有精神疾病、生活不能自理者,月經期或妊娠期婦女;(4)過敏體質,或對多種藥物過敏者。其中采取微波電凝+消痔靈注射治療60例,單純微波電凝治療48例;兩組患者一般資料比較,差異均無統計學意義(均P>0.05),見表1。

表1 兩組患者一般資料比較
1.2 治療方法 (1)微波電凝:患者安靜入手術室。腰麻成功后,取俯臥位,寬膠布拉開雙臀,常規視野消毒鋪巾。肛門鏡下充分暴露痔核,根據痔核大小設定微波治療儀的導波功率(一般35w)。在齒線上方0.5cm處,以45°角將針式輻射器刺入痔核內黏膜下2~5mm。踩下腳控制開關導波,根據痔核大小調整功率,輻射3~5s后可見輻射器周圍黏膜呈蒼白色改變。若痔核表面變成白色,可再插入導波1次,1個痔核輻射3~5針。同法處理其他充血內痔。觀察創面,若無活動性出血,退出肛門鏡,包扎固定。術后禁排便24h,予抗生素預防感染、每日換藥、坐浴等治療。(2)微波電凝+消痔靈注射:微波電凝操作同上。同時在痔上黏膜內注射消痔靈注射液,直至黏膜表面發白;同法處理其他充血內痔。觀察創面,若無活動性出血,退出肛門鏡,包扎固定。術后禁排便24h,予抗生素預防感染、每日換藥、坐浴等治療。
1.3 療效評價 觀察并比較兩組患者手術時間、住院時間、住院費用、術后療效、術后并發癥、術后3年內痔復發等情況。術后療效依據國家中醫藥管理局評價標準(1994版)[7]進行評價:傷口愈合,無便血及肛周充血、水腫、疼痛等癥狀為痊愈;臨床癥狀得到控制且出現明顯好轉,但仍有輕微疼痛和便血為有效;臨床癥狀無明顯改善,伴有便血、肛周疼痛為無效。其中痊愈+好轉為治療有效。
1.4 統計學處理 應用SPSS 19.0統計軟件。計量資料用表示,組間比較采用兩獨立樣本t檢驗;計數資料用率表示,組間比較采用χ2檢驗或Fisher確切概率法。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床效果比較 兩組患者均順利完成手術。與單純微波電凝組比較,微波電凝+消痔靈注射組手術時間較長,住院時間、住院費用均較低,差異均有統計學意義(均P<0.05)。微波電凝+消痔靈注射組痊愈50例、好轉9例、無效1例;微波電凝組痊愈38例、好轉7例、無效3例;兩組患者治療有效率比較,差異無統計學意義(P >0.05),見表 2。

表2 兩組患者臨床效果比較
2.2 兩組患者術后并發癥比較 與單純微波電凝組比較,微波電凝+消痔靈注射組術后肛門滲血發生率較低(P<0.05),而術后肛門墜脹、尿潴留、肛門狹窄、肛周感染等并發癥發生率比較差異均無統計學意義(均P>0.05),見表 3。
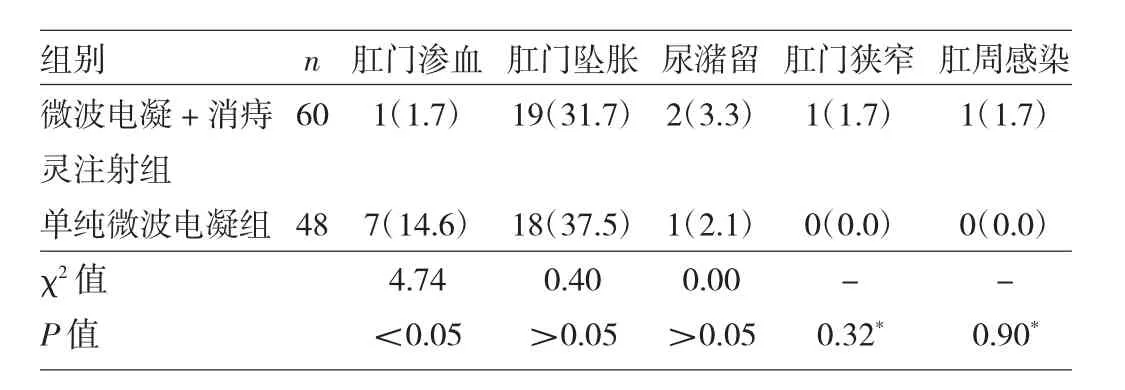
表3 兩組患者并發癥發生率比較[例(%)]
2.3 兩組患者內痔復發情況比較 術后3年電話隨訪兩組患者,有13例患者失訪(微波電凝+消痔靈注射組8例、單純微波電凝組5例)。微波電凝+消痔靈注射組術后3年內痔復發率為3.8%(2/52),明顯低于單純微波電凝組的 18.6%(8/43),差異有統計學意義(χ2=5.44,P<0.05)。
3 討論
痔瘡是一種肛門良性疾病,其發病率較高。當痔發展到Ⅲ~Ⅳ度時,病理解剖及生理功能均不可逆,會影響患者的工作與生活[8]。因此,及時治療很有必要。根據Thomson等[9]提出的肛墊下移學說,在正常情況下,肛墊疏松地附在肛管上,排便時因受到壓力被向下推動,排便后壓力消失并縮回肛管內,當這種回縮能力下降后,肛墊下移即形成痔。隨著微創理念和微創技術的發展,在治療上應重視消除癥狀,保護正常肛墊組織。因此,術中不僅要消除痔塊,還要上提已下移的肛墊,使之復位固定,從而恢復原有的肛門解剖結構[10]。當微波作用于機體組織時,可使細胞內外液 K+、Na+、Cl-等在電磁場中移位產生振動、碰撞并發熱,當微波量達到一定溫度,可使蛋白質變性、凝固、壞死[4]。將該技術運用在痔的治療上,可使肛墊內組織形成內熱效應,引起痔區黏膜無菌性炎癥反應,使血管閉塞、痔核的供血減少,從而達到止血效果,同時靜脈叢萎縮變性,使得痔核縮小、粘連固定,脫出癥狀消失,最終達到止血消痔的目的,同時也保留了肛門正常的結構和功能,創傷較小。
消痔靈是痔瘡手術的常用藥,由五倍子、明礬等有效成分配制成的硬化劑[11]。中醫認為,五倍子具有斂肺降火、澀腸止瀉、斂汗、止血、收濕斂瘡的功效[12]。五倍子富含鞣酸,對組織有較強的止血作用,可以促進組織蛋白凝固、微血管收縮,而明礬具有較強的致炎性,使組織纖維化。根據肛墊下移學說,在內痔黏膜注射消痔靈,使之產生無菌炎性反應,促進周圍組織纖維化,使直腸黏膜上提,可達到肛墊上移的效果;同時也增大了直腸腔的空間,降低了肛門出口壓力,進而萎縮痔核、減少出血。此外,直腸黏膜注射消痔靈可以通過無菌性粘連,使得微血管閉塞,減少痔的血供,同時使直腸黏膜與腸壁肌層粘連,達到牽拉肛墊的作用。
本研究發現兩組患者短期療效比較,差異無統計學意義;而微波電凝+消痔靈內痔注射組術后肛門傷口滲血發生率低于微波電凝組,這是由于內痔區靜脈叢局部注射消痔靈后,能迅速損傷血管內皮細胞,使紅細胞凝集、蛋白凝固、血栓形成,從而使得管腔閉塞,組織纖維化,達到滿意的止血效果[13]。兩組患者術后肛門墜脹感、尿潴留、肛門狹窄、肛周感染等并發癥發生率比較,差異無統計學意義。這是由于兩種手術方式對肛門造成的創傷較小,均保留了正常的組織結構,加上醫生經驗越來越豐富,術前對患者進行了嚴格評估,術后預防性使用了抗生素。單純微波電凝組患者術后肛門滲血發生率較高,住院期間需要繼續予以止血、抗生素預防感染等治療,因此住院時間、住院費用也相對增加,患者滿意度下降。從遠期療效來看,微波電凝+消痔靈注射組3年后內痔復發率明顯低于單純微波電凝組,其中單純微波電凝組復發癥狀以內痔脫出為主。而消痔靈對血管的作用較強,是一種較理想的血管閉塞劑和粘連劑,具有止血和牽拉肛墊的作用,對保證療效、防止復發具有重要意義。
綜上所述,與單純微波電凝治療比較,微波電凝+消痔靈注射治療Ⅱ~Ⅲ度內痔能有效控制臨床癥狀,并發癥少,住院時間短,住院費用低,復發率低;而消痔靈價格較低,注射操作難度不大,易被患者接受,值得在臨床推廣。

