膽囊結石患者腹腔鏡下膽囊切除術圍術期血清膽紅素水平和創傷應激指標變化分析
程首仁
【摘要】 目的:分析膽囊結石患者腹腔鏡下膽囊切除術圍術期血清膽紅素水平和創傷應激指標的變化情況。方法:選取85例膽囊結石患者,隨機分為對照組(41例,開腹膽囊切除術)、研究組(44例,腹腔鏡下膽囊切除術)。比較兩組圍術期血清膽紅素水平、創傷應激指標。結果:術后即刻、術后2 d研究組血清總膽紅素、直接膽紅素水平、腎上腺素、皮質醇、空腹血糖、C反應蛋白水平均低于對照組,差異均有統計學意義(P<0.05)。結論:膽囊結石患者腹腔鏡下膽囊切除術可減少對圍術期血清膽紅素水平和創傷應激指標的影響。
【關鍵詞】 膽囊結石; 膽囊切除術; 血清膽紅素; 創傷應激指標
doi:10.14033/j.cnki.cfmr.2019.26.007 文獻標識碼 B 文章編號 1674-6805(2019)26-00-03
Analysis of Perioperative Serum Bilirubin Level and Traumatic Stress Index in Patients with Gallstones Undergoing Laparoscopic Cholecystectomy/CHENG Shouren.//Chinese and Foreign Medical Research,2019,17(26):-19
【Abstract】 Objective:To analyze the changes of serum bilirubin level and traumatic stress index during laparoscopic cholecystectomy in patients with gallstone.Method:A total of 85 patients with gallstones were randomly divided into the control group(41 cases,open cholecystectomy) and the study group(44 cases,laparoscopic cholecystectomy).Perioperative serum bilirubin levels and traumatic stress were compared between the two groups.Result:Immediately after operation and 2 days after operation,the levels of serum total bilirubin,direct bilirubin,epinephrine,cortisol,empty abdominal blood glucose and C-reactive protein in the study group were significantly lower than those in the control group,the differences were statistically significant(P<0.05).Conclusion:Laparoscopic cholecystectomy in patients with gallstones can reduce the effects of perioperative serum bilirubin levels and traumatic stress indicators.
【Key words】 Gallstones; Cholecystectomy; Serum bilirubin; Traumatic stress index
First-authors address:Tongshan County Peoples Hospital,Tongshan 437600,China
膽囊結石即為發生在膽囊的結石疾病,發病率高,且溶石困難、排石不暢,若延誤治療,將加重對膽囊功能的損傷,甚至出現膽囊萎縮、積水等病理變化[1-2]。手術是膽囊結石治療中常用方式,通常采用開腹手術與腹腔鏡手術,均能取得相對滿意的治療效果[3]。為探究兩種術式對患者的影響,本研究將85例膽囊結石患者作為研究對象,分析其圍術期血清膽紅素水平和創傷應激指標變化,現作報道。
1 資料與方法
1.1 一般資料
選取2018年2月-2019年2月筆者所在醫院收治的膽囊結石患者85例為研究對象。入選標準:符合《消化系統心身疾病的研究與臨床》中膽囊結石診斷標準[4],經腹部X線片檢查證實,無手術禁忌證。排除標準:酒精性、病毒性肝炎;急性胰腺炎;腎炎;慢性膽囊炎急性發作;心電圖檢查結果異常;術前肝功能異常;血液系統疾病;內分泌系統疾病。隨機分為對照組、研究組。對照組41例,男16例,女25例,年齡24~71歲,
平均(48.0±9.8)歲,單發性結石27例,多發性結石14例;研究組44例,男17例,女27例,年齡23~72歲,平均(48.8±9.9)歲,單發性結石28例,多發性結石16例。兩組臨床資料比較差異無統計學意義(P>0.05)。該研究經醫院倫理委員會批準,患者均自愿參與本次研究。
1.2 方法
對照組經開腹膽囊切除術治療。全麻,在右側肋骨邊緣大約10 cm位置作斜向切口,將膽囊三角與總管、動脈分離,將膽囊管、動脈結扎切斷后逆向切除膽囊,沖洗、引流后縫合。
研究組經腹腔鏡下膽囊切除術治療。全麻,在腹部作1 cm左右切口制造氣腹,維持壓力13 mm Hg,將膽囊與周圍粘連組織分離,對膽囊三角區的膽囊動脈與膽囊管進行解剖,為防止結石進入膽總管,將鈦夾置于膽囊管遠端,再夾在膽囊動脈、膽囊管夾上,切除膽囊,檢查創面無異常后關腹。
1.3 觀察指標
(1)兩組圍術期血清膽紅素水平,包括血清總膽紅素(total bilirubin,TBIL)、直接膽紅素(bilirubin direct,DBIL),空腹時抽取患者5 ml左右靜脈血,在3 000 r/min速度下分離出血清,使用全自動生化分析儀(美國雅培Aeroset)檢測。(2)兩組圍術期創傷應激指標,包括腎上腺素(norepinephrine,EP)、皮質醇(cortisol,COR)、空腹血糖(fasting blood-glucose,FBG)、C反應蛋白(C reactive protein,CRP),空腹時抽取患者5 ml左右靜脈血,經高效液相色譜電化學分析法測定EP,經酶聯免疫吸附試驗測定COR與CRP,經葡萄糖氧化酶方式測定FBG,所需試劑購自上海高科生物工程有限公司。
1.4 統計學處理
采用SPSS 26.0軟件對所得數據進行統計分析,計量資料以(x±s)表示,采用t檢驗;計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
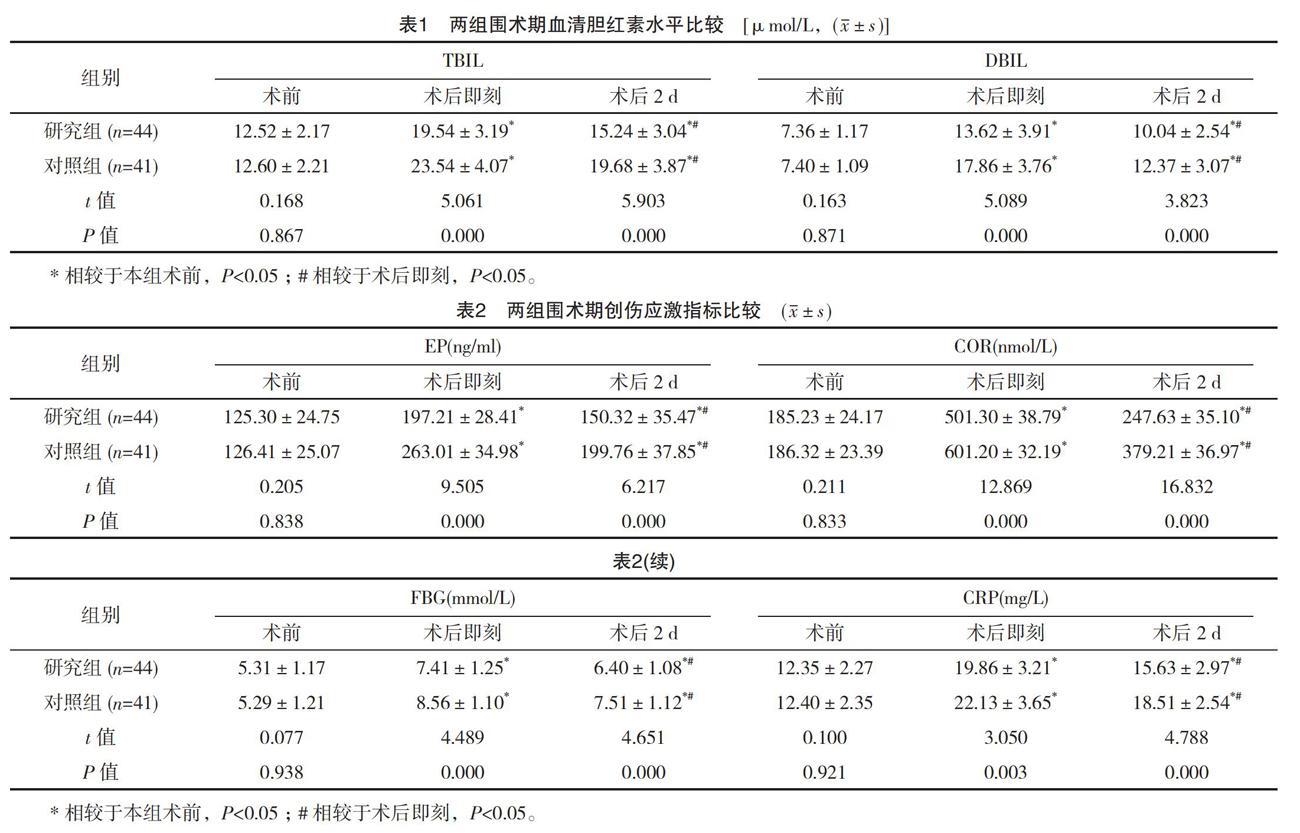
2.1 兩組圍術期血清膽紅素水平比較
術前兩組TBIL、DBIL水平比較差異無統計學意義(P>0.05),術后即刻、術后2 d研究組均低于對照組,差異均有統計學意義(P<0.05);組內比較兩組術后即刻TBIL、DBIL水平均高于術前,術后2 d均高于術前,低于術后即刻,差異均有統計學意義(P<0.05),見表1。
2.2 兩組圍術期創傷應激指標比較
術前兩組EP、COR、FBG、CRP水平比較差異無統計學意義(P>0.05),術后即刻、術后2 d研究組均低于對照組,差異均有統計學意義(P<0.05);組內比較兩組術后即刻EP、COR、FBG、CRP水平均高于術前,術后2 d均高于術前,但低于術后即刻,差異均有統計學意義(P<0.05),見表2。
3 討論
膽囊結石發病初期癥狀不明顯,對膽囊組織損傷較小,隨著病程的遷延損傷將逐漸增大,容易導致多種嚴重并發癥的出現,甚至威脅患者生命[5-6]。該病采用手術治療可迅速改善患者癥狀,但手術實質上為侵入性操作,將刺激下丘腦-垂體-腎上腺軸,抑制機體代謝、免疫及內分泌功能,產生應激反應與器官功能損傷,影響預后效果[7-8]。因此,選用應激反應輕、對器官功能損傷小的術式對于改善患者恢復情況意義重大。
本研究中,術后即刻、術后2 d研究組TBIL、DBIL水平均低于對照組,提示腹腔鏡下膽囊切除術可減少對肝臟功能的影響。研究認為,肝臟儲備功能越差,攝取、結合膽紅素的能力越差,TBIL、DBIL水平則越高[9]。因此,TBIL、DBIL水平可在一定程度上反映出患者肝臟功能。腹腔鏡手術耗時短,患者暴露少,可有效減輕機體炎性反應,保護肝臟功能[10]。但張開亮等[11]研究存在一定差異,原因可能為腹腔鏡下手術氣腹的建立將對內臟器官血液灌注造成影響,增強神經內分泌活性,從而對肝臟血液供應造成影響,降低肝功能,加上氣腹機械擠壓將導致內臟器官血液、氧氣供應不足,導致炎性反應,損傷肝臟功能。關于該問題需要尋求大樣本深入研究。
另外,本研究還顯示,術后即刻、術后2 d研究組EP、COR、FBG、CRP水平均低于對照組,表明腹腔鏡下膽囊切除術可減輕患者創傷應激。腎上腺是拮抗應激的重要器官,在受到創傷、手術入侵、刺激等因素影響時,EP、COR分泌量將顯著增加,可作為臨床上反映應激程度的有效指標[12]。此外,手術創傷將引發全身炎癥反應,導致糖代謝異常與應激性高血糖,FBG、CRP水平上升。腹腔鏡下膽囊切除術手術視野更寬闊,能清晰觀察到結石情況,手術耗時更短,出血量也更少,顯著減少對機體的損害,減輕應激反應,改善應激指標。該研究結果與韓肅等研究具有一致性[13]。
綜上,膽囊結石患者腹腔鏡下膽囊切除術可減少對圍術期血清膽紅素水平和創傷應激指標的影響。
參考文獻
[1]尚培中.膽囊結石影像學診斷與腹腔鏡治療的技術要點[J].解放軍醫藥雜志,2017,29(11):1-5.
[2] Sijapati A,Azizi H M.Gallstone ileus,a complication after chronic cholecystolithiasis[J].Ugeskr Laeger,2017,22(21):74-75.
[3]李力,魏東,李水芹.腹腔鏡膽囊切除術和開腹手術對膽囊結石患者血清皮質醇、促腎上腺皮質激素及炎癥因子水平的影響[J].湖南師范大學學報:醫學版,2018,15(5):74-77.
[4]陳玉龍.消化系統心身疾病的研究與臨床[M].鄭州:鄭州大學出版社,2007:39-40.
[5]周冰冰,王學梅,張茜,等.代謝綜合征與膽囊結石的相關性分析[J].臨床肝膽病雜志,2017,33(5):880-882.
[6]唐鋼.腹腔鏡與開腹膽囊切除術治療膽囊結石對患者免疫功能及血清炎癥因子的影響[J].河北醫學,2017,23(2):221-224.
[7] Mikhin I V,Vorobiyov A A,Doronin M B,et al.Technical features of laparoscopic cholecystectomy in patients with overweight and obesity[J].Khirurgiia(Mosk),2017,12(9):38-42.
[8]陳亞萍,劉麗,武洪,等.老年糖尿病患者在腹腔鏡膽囊切除術中的自主神經功能及應激反應變化[J].老年醫學與保健,2017,23(5):359-362.
[9]張長坤,張龍輝,王東,等.術前肝功能Child-Pugh評分與白蛋白-膽紅素評分對肝癌患者肝切除術后肝衰竭和預后的預測價值[J].中華消化外科雜志,2018,17(5):474.
[10] Tebala G D,Belvedere A,Keane S,et al.Day-case laparoscopic cholecystectomy: analysis of the factors allowing early discharge[J].Updates Surg,2017,69(4):461-469.
[11]張開亮,董宇.腹腔鏡與開腹膽囊切除術對患者CRP、肝功能和血液黏滯度的影響研究[J].現代消化及介入診療,2017,22(4):83-86.
[12]徐時.腹腔鏡膽囊切除術對老年急性結石性膽囊炎患者應激反應及能量代謝的影響[J].貴州醫藥,2018,42(10):69-71.
[13]韓肅,陳西蘭.腹腔鏡膽囊切除術對慢性膽囊炎伴膽囊結石患者細胞因子及氧化應激反應的影響[J].安徽醫學,2018,39(2):12-14.
(收稿日期:2019-04-19) (本文編輯:馬竹君)

