晚期早產兒雙胎與足月雙胎母兒圍產期情況分析
張麗 雷燕喆 肖桂華 李小鷗 楊錦燕
隨著輔助生殖技術(ART)的應用越來越普遍,雙胎和多胎妊娠的發生率明顯升高[1]。雙胎妊娠是晚期早產兒增多的主要原因之一[2]。晚期早產兒以往稱之為近足月兒,指的是胎齡在34~36+6周之間的新生兒。近年來,晚期早產兒越來越受到專業人士的重視。現有晚期早產兒研究多僅限于單胎妊娠兒,在單胎的晚期早產兒研究中顯示,晚期早產兒近遠期并發癥的發生率及死亡率均明顯高于足月兒[2-4]。但對于雙胎晚期早產兒研究較少。本研究對不同胎齡雙胎妊娠新生兒圍產期相關情況進行分析。
對象與方法
1. 研究對象:2010年1月—2015年1月我院共分娩雙胎(658對)1316例。除去胎齡小于34周者,將601對(1202例)納入研究,其中晚期早產兒雙胎280對(560例),足月雙胎321對(642例)。
2. 研究方法:(1)記錄新生兒母親圍產期相關情況,包括產婦年齡、胎次、先兆流產史、妊娠期高血壓、妊娠期糖尿病、胎兒窘迫、前置胎盤、胎盤早剝、胎膜早破、產后出血等;(2)同時記錄新生兒性別、胎齡、分娩方式、出生體重、出生缺陷、新生兒期并發癥情況。
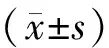
結果
1.晚期早產雙胎組與足月雙胎組母親及新生兒一般情況:
晚期早產雙胎組母剖宮產率小于足月雙胎組(P<0.05);母親年齡、胎次、性別比較兩組間無統計學意義(P>0.05);晚期早產雙胎組新生兒出生體重、身長明顯低于足月雙胎組(P<0.05),見表1、表2。

表1 母親一般情況比較
*與足月雙胎組比較,P<0.05
表2 新生兒一般情況比較
*與足月雙胎組比較,P<0.05
2.兩組圍產期相關情況比較:
晚期早產雙胎組母親先兆流產發生率、妊娠期高血壓、胎兒窘迫、胎膜早破、羊水異常的發生率均高于足月雙胎組,差異有統計學意義(P<0.05),見表3。
表3晚期早產雙胎組與足月雙胎組圍產期相關情況比較[n(%)]
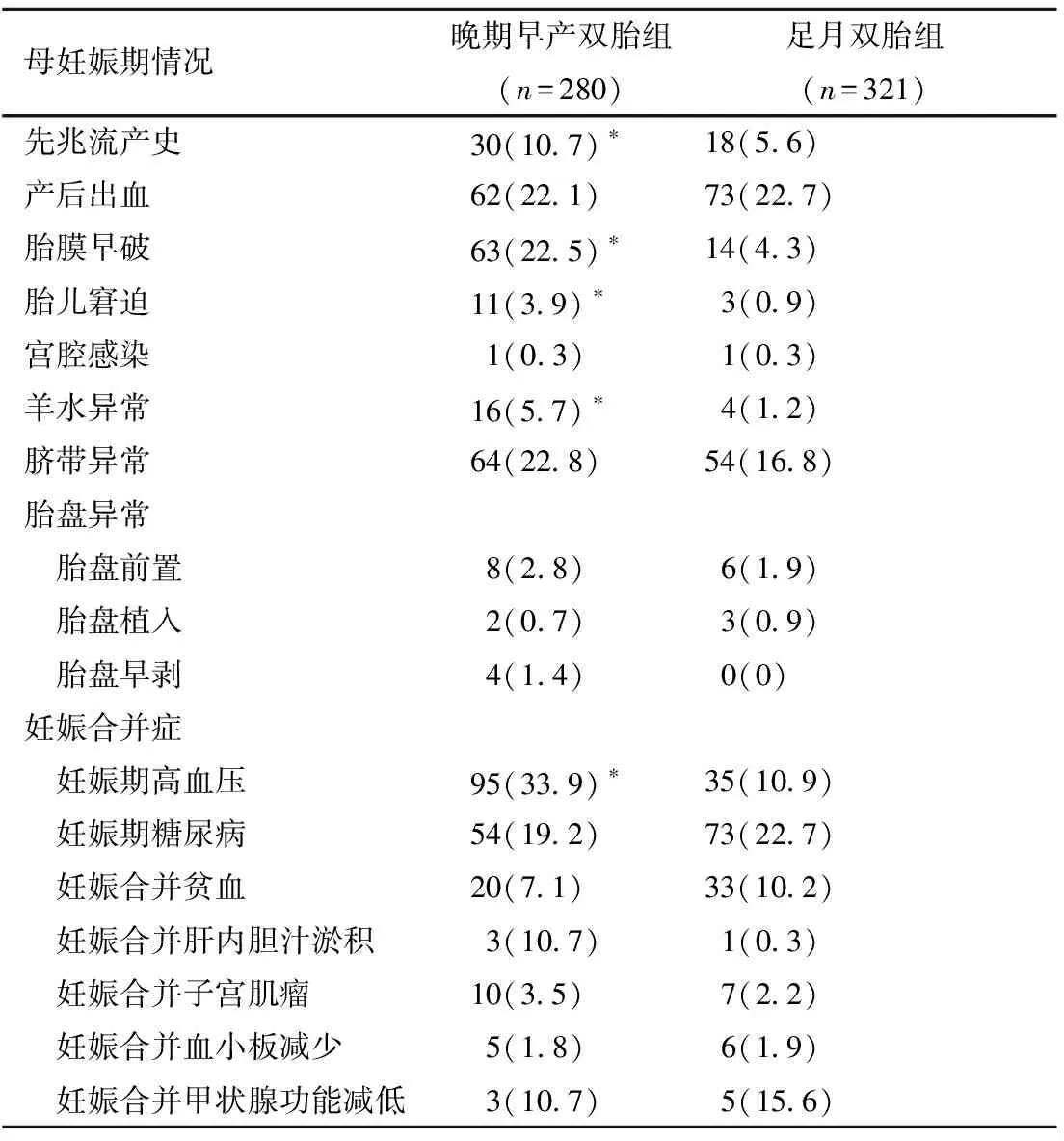
母妊娠期情況晚期早產雙胎組(n=280)足月雙胎組(n=321)先兆流產史30(10.7)?18(5.6)產后出血62(22.1)73(22.7)胎膜早破63(22.5)?14(4.3)胎兒窘迫11(3.9)?3(0.9)宮腔感染1(0.3)1(0.3)羊水異常16(5.7)?4(1.2)臍帶異常64(22.8)54(16.8)胎盤異常 胎盤前置8(2.8)6(1.9) 胎盤植入2(0.7)3(0.9) 胎盤早剝4(1.4)0(0)妊娠合并癥 妊娠期高血壓95(33.9)?35(10.9) 妊娠期糖尿病54(19.2)73(22.7) 妊娠合并貧血20(7.1)33(10.2) 妊娠合并肝內膽汁淤積3(10.7)1(0.3) 妊娠合并子宮肌瘤10(3.5)7(2.2) 妊娠合并血小板減少5(1.8)6(1.9) 妊娠合并甲狀腺功能減低3(10.7)5(15.6)
*與足月雙胎組比較,P<0.05
3.兩組新生兒期并發癥:
晚期早產雙胎組新生兒新生兒高膽紅素血癥、轉NICU病房、貧血、出生缺陷、顱內出血、濕肺、敗血癥、感染性疾病、低血糖、動脈導管未閉、極低出生體重兒、低出生體重兒發生率均高于足月雙胎組,差異有統計學意義(P<0.05);晚期早產雙胎組平均住院天數大于足月雙胎組,差異有統計學意義(P<0.05),見表4。
討論
晚期早產兒是早產兒最主要的組成部分。近幾十年來全球早產兒的出生率逐年提升,早產兒約占所有新生兒數量的12.5%,而晚期早產兒占所有早產兒數量的72%[5]。既往晚期早產兒常常因為孕周接近足月兒而被忽視。近年來,隨著對晚期早產兒的研究越來越多而得以重視。然而,目前研究大多數局限于單胎,對于雙胎晚期早產兒報道較少。
特別是近年來隨著輔助生殖技術應用的越來越廣泛,雙胎明顯增多,雙胎是導致晚期早產兒增多的主要原因之一。國內外統計數據均顯示,雙胎的發生率呈逐年上升趨勢,可能與高齡產婦增加及輔助生殖技術的使用有關[6]。雙胎妊娠的早產風險遠高于單胎妊娠,美國2013年單胎妊娠早產的發生率為9.7%,而雙胎妊娠早產的發生率高達56.6%[7],本研究中我院晚期雙胎早產發生率為42.5%,遠遠高于單胎早產的發生率。眾所周知,雙胎妊娠孕婦的并發癥發生率和雙胎新生兒的死亡率明顯高于單胎,因此,對雙胎妊娠孕婦及新生兒更應加以重視。
表4晚期早產雙胎組與足月雙胎組新生兒期并發癥比較[n(%)]
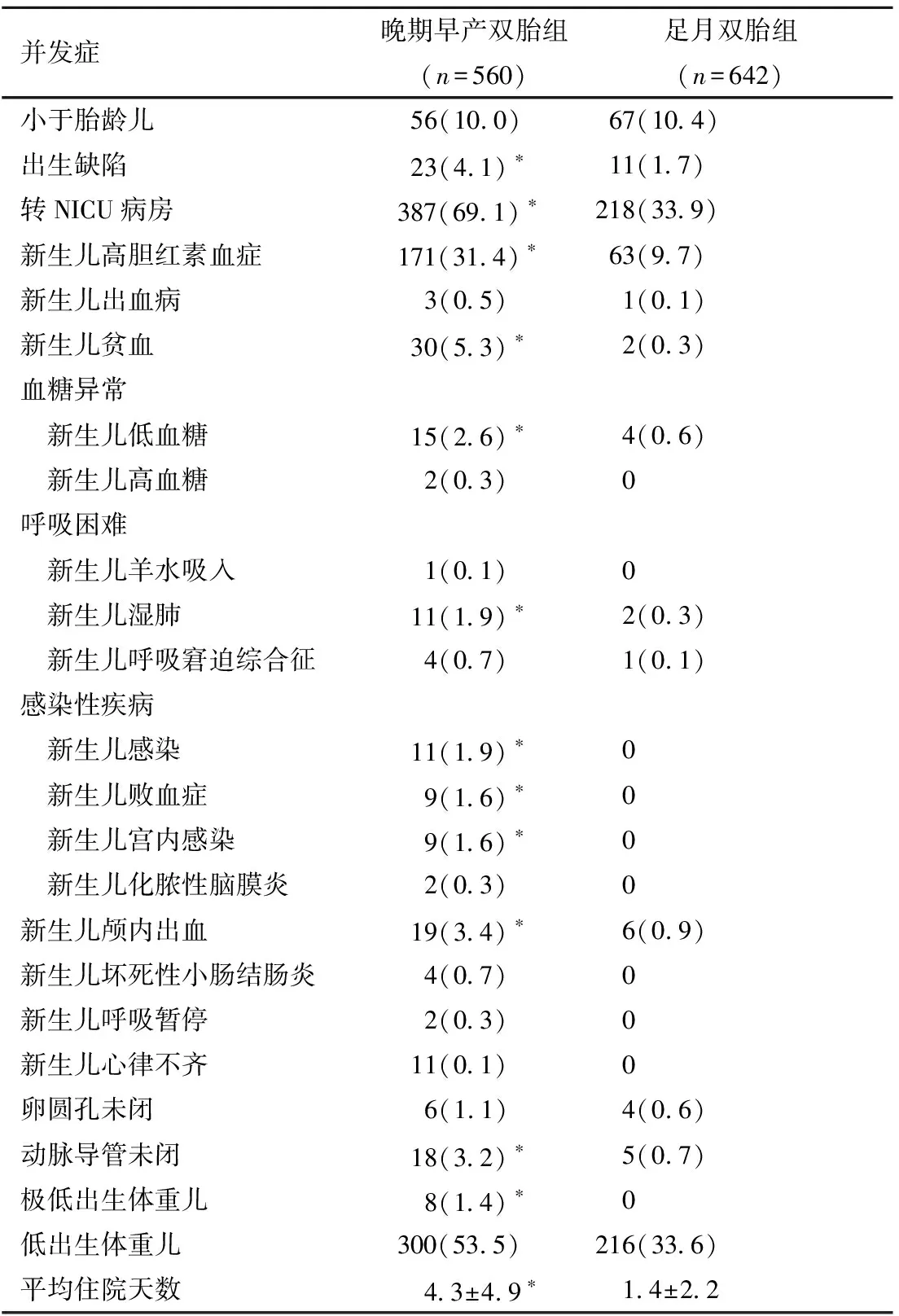
并發癥晚期早產雙胎組(n=560)足月雙胎組(n=642)小于胎齡兒56(10.0)67(10.4)出生缺陷23(4.1)?11(1.7)轉NICU病房387(69.1)?218(33.9)新生兒高膽紅素血癥171(31.4)?63(9.7)新生兒出血病 3(0.5) 1(0.1)新生兒貧血30(5.3)? 2(0.3)血糖異常 新生兒低血糖15(2.6)? 4(0.6) 新生兒高血糖 2(0.3) 0呼吸困難 新生兒羊水吸入 1(0.1) 0 新生兒濕肺11(1.9)? 2(0.3) 新生兒呼吸窘迫綜合征 4(0.7) 1(0.1)感染性疾病 新生兒感染11(1.9)? 0 新生兒敗血癥 9(1.6)? 0 新生兒宮內感染 9(1.6)? 0 新生兒化膿性腦膜炎 2(0.3) 0新生兒顱內出血19(3.4)? 6(0.9)新生兒壞死性小腸結腸炎 4(0.7) 0新生兒呼吸暫停 2(0.3) 0新生兒心律不齊11(0.1) 0卵圓孔未閉 6(1.1) 4(0.6)動脈導管未閉18(3.2)? 5(0.7)極低出生體重兒 8(1.4)? 0低出生體重兒300(53.5)216(33.6)平均住院天數 4.3±4.9? 1.4±2.2
*與足月雙胎組比較,P<0.05
1.雙胎晚期早產兒母親妊娠期并發癥增多
近年來,隨著全面二胎政策的開放,高齡產婦的增多以及輔助生殖技術(ART)的發展,雙胎妊娠率也較自然妊娠時大幅增加。研究表明,ART孕婦的早產率明顯高于自然妊娠者,并且發病率還在不斷升高。并且,部分ART孕婦曾行多次的輸卵管通液、子宮輸卵管造影及宮腔鏡檢查等操作,均有可能引起子宮內膜炎和絨毛膜羊膜炎的亞臨床感染,從而容易導致胎膜早破而早產[8]。本研究顯示,妊娠期高血壓、胎膜早破是晚期早產組孕婦主要妊娠期并發癥。晚期早產雙胎組母親妊娠期高血壓發生率在33.9%,遠大于足月雙胎組(10%)。因此,應加強雙胎妊娠孕期血壓管理及產前監護,積極預防、治療妊娠期并發癥,減少早產的發生。
2.應加強雙胎妊娠產前出生缺陷篩查工作
本研究發現,與單胎妊娠相同,晚期早產兒組患兒大多數新生兒期并發癥發生率均高于足月雙胎組。晚期早產組出生缺陷發生率明顯高于足月雙胎組。根據文獻報道,雙胎妊娠出現胎兒結構異常的概率比單胎妊娠高1.2~2.0倍,最常見的畸形為心臟畸形、神經管缺陷、面部發育異常、胃腸道發育異常和腹壁裂等,雙胎妊娠容易因胎兒體位的關系影響結構篩查的質量,篩查較為困難[9]。因此,應加強對雙胎妊娠產婦的產前篩查工作,避免遺漏。
3. 積極治療雙胎晚期早產兒并發癥
本研究中晚期雙胎早產兒新生兒高膽紅素血癥發病率高于足月雙胎組。由于晚期早產兒肝臟發育不成熟、膽紅素代謝能力不足、膽紅素排泄能力低下、腸肝循環增加,使晚期早產兒較足月兒更容易發生高膽紅素血癥,而且較足月兒嚴重,預后更差。美國兒科學會2004年黃疸管理指南中,已將出生胎齡為35~36周納入高膽紅素血癥的主要危險因素[10 ]。本次研究顯示新生兒濕肺、顱內出血、感染、低血糖、新生兒貧血等并發癥晚期早產兒雙胎組發病率均較高,建議生后密切監測患兒呼吸情況及血常規、血糖、頭顱B超情況,及時對癥處理。
綜上所述,晚期早產雙胎新生兒發生圍產期并發癥率高于足月雙胎新生兒,因此產科醫生應加強雙胎妊娠產前篩查及產婦保健工作,兒科醫生對此類新生兒應給予足夠重視,避免不良結局的發生。

