兩種雙鏡聯合微創術式治療膽總管結石的臨床對比研究
王博林,王 塬,齊亞剛,李亞斌,王 鋒,張曉飛
(寶雞市中醫醫院,陜西 寶雞,721000)
流行病學報道顯示[1],膽總管結石是肝膽外科最常見的疾病之一,占膽石癥罹患總數的20%~30%;而隨著近年微創手術的發展及操作的不斷熟練,腔鏡手術開始被廣泛應用于肝膽外科疾病的手術治療,并取得令人滿意的效果[2]。對于膽總管結石的臨床治療仍以腔鏡下膽總管探查及術后T管引流最為常用,但多項回顧性報道顯示,留置T管較易發生滑脫、攜帶不便及胃腸功能紊亂等問題,嚴重影響術后康復進程,不利于生存質量的改善[3];國外學者報道[4],術中一期縫合較留置T管在縮短膽總管結石術后康復時間方面具有優勢;但這一結論仍存在明顯爭議。本文旨在探討聯合腔鏡下T管引流與一期縫合方案對膽總管切開取石患者圍手術期臨床指標、經濟性及安全性的影響,為最佳方案的選擇積累更多循證醫學依據,現將體會報道如下。
1 資料與方法
1.1 臨床資料 選取2014年1月至2017年11月我院收治的146例膽總管結石患者,以隨機抽簽法分為A組與B組,每組73例,分別行雙鏡聯合下T管引流(A組)與一期縫合術(B組);兩組患者臨床資料差異無統計學意義(P>0.05),見表1。納入標準:(1)依據超聲、CT、MRCP及實驗室檢查確診膽總管結石[5];(2)膽總管直徑0.6~2 cm;(3)年齡≤75歲;(4)方案經倫理委員會批準,且患者及家屬知情同意。排除標準:(1)急診手術;(2)有肝膽手術史;(3)肝內膽管結石或膽管癌;(4)造血系統疾病;(5)免疫系統疾病;(6)心腦肝腎功能不全;(7)臨床資料不全。
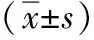

組別性別(n)男女年齡(歲)膽總管直徑(cm)結石數量(n)膽紅素水平(μmol/L)A組304358.90±5.391.19±0.322.37±0.4435.21±6.58B組334058.78±5.351.24±0.352.32±0.4735.50±6.62t/χ2值1.330.570.430.720.69P值0.470.350.480.260.28
1.2 手術方法 采用全身麻醉,患者取頭高腳低位,略左傾,分別于臍、劍突下、右鎖骨中線及右腋前線穿刺Trocar,四孔法行腹腔鏡膽囊切除術。解剖膽囊三角,分離膽囊管及膽囊動脈(圖1),切除膽囊后再切開肝十二指腸韌帶漿膜層,有效暴露并探查膽總管。于膽囊管匯合處膽總管做1 cm切口(圖2),經劍突穿刺切口,置入膽道鏡,觀察膽總管結石清除、遠端炎癥水腫及堵塞情況(圖3),沖洗膽總管,用取石籃取出結石。A組術中行T管引流,即膽總管切口上端用可吸收縫線縫合,將T管短臂置入膽總管內,長臂由右鎖骨中線肋緣下切口引出,證實無膽漏后置入腹腔引流管。B組術中則行一期縫合,即采用可吸收縫線間斷縫合膽總管,縫合邊距、針距均為1.5 mm,首末針應在膽管切口外,最后置入腹腔引流管,完成手術。

圖1 解剖膽囊三角 圖2 于膽總管前壁切開膽管 圖3 置入膽道鏡探查
1.3 觀察指標 觀察兩組手術時間、術中出血量、術后腹腔引流時間、術后胃腸功能恢復時間及術后住院時間;總治療費用包括手術費用+術后住院期間費用;術后并發癥包括T管引流不暢、膽漏及膽汁性腹膜炎。
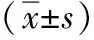
2 結 果
兩組術中出血量差異無統計學意義(P>0.05);B組手術時間、術后腹腔引流時間、術后胃腸功能恢復時間、術后住院時間、總治療費用優于A組(P<0.05);見表2。B組術后并發癥發生率低于A組(P<0.05);見表3。
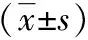

組別手術時間(min)術中出血量(mL)術后腹腔引流時間(d)術后胃腸功能恢復時間(d)術后住院時間(d)總治療費用(元)A組145.56±51.2054.79±6.127.43±1.4011.81±1.669.87±1.4624 761.95±8 011.24B組120.40±41.7953.52±5.865.70±1.189.50±1.237.12±1.0417 930.25±6 295.73t/χ2值2.711.282.972.572.885.31P值0.020.200.010.020.020.00
表3 兩組患者術后并發癥的比較(n)

組別T管引流不暢膽漏膽汁性腹膜炎總發生率(%)A組3319.59B組0101.37χ2值6.54P值0.04
3 討 論
微創外科理念的普及推動著肝膽外科手術治療由開腹向單一腔鏡及聯合腔鏡模式逐漸轉變,目前腹腔鏡聯合膽道鏡手術方案在膽總管結石治療中的應用已獲得廣泛認可[6]。相較傳統開腹手術,腔鏡下膽總管探查取石術可有效減輕手術創傷,實現術后早期康復,且在預防多種術后嚴重并發癥方面具有優勢[7];同時術中無需切開十二指腸乳頭,進一步保證了其結構功能的完整性,改善了遠期預后[8]。
膽總管切開探查手術以往因考慮術中十二指腸乳頭水腫導致的膽管下端堵塞、膽管壁嚴重水腫、膽道壓力過高及膽漏等問題,往往留置T管處理[9]。臨床研究顯示[10-11],留置T管可有效提高手術安全性,保留膽道鏡取石通道,并降低術后膽管造影難度。但隨之而來的膽汁流失誘發的電解質紊亂、消化功能減退,異物置入導致疼痛、炎性改變,膽漏、膽道狹窄甚至敗血癥,嚴重影響了治療效果,術后住院時間明顯延長。近年隨著腔鏡技術及縫合材料的改進,腔鏡膽總管探查術后一期縫合開始受到醫學界的關注與認可[12];嚴密細致的縫合、單向倒刺線閉合的應用顯著降低了膽漏的發生風險,同時縫合線被吸收的特點亦有助于預防結石再生及膽道狹窄的出現[13]。
本研究結果顯示,兩組術中出血量差異無統計學意義(P>0.05),證實腔鏡膽總管探查術中一期縫合治療膽總管結石并未加重術中醫源性創傷,與既往學者報道結果相似[12];同時B組手術時間、術后腹腔引流時間、術后胃腸功能恢復時間及術后住院時間短于A組(P<0.05),表明腹腔鏡膽總管探查取石術后行一期縫合在縮短手術時間、實現術后早期康復方面具有優勢。相較T管引流,膽總管結石術中一期縫合有助于避免膽汁過度流失,糾正電解質紊亂及減少消化酶的丟失;同時術后無需攜帶T管,可減輕機體疼痛,更早下床活動,而這可能是加快患者胃腸蠕動功能恢復的重要原因[14]。此外,膽總管一期縫合亦可有效保證Oddi括約肌功能的完整性[15]。本研究中,B組總治療費用少于A組(P<0.05),筆者認為,這與術后住院時間縮短密切相關。
本研究中,B組術后并發癥發生率低于A組(P<0.05),表明腹腔鏡膽總管探查取石術后一期縫合有助于預防術后并發癥的發生、增強手術安全性。膽漏是膽總管探查取石術后常見的嚴重并發癥之一,本研究中發生膽漏的患者,均經有效對癥處理后痊愈。研究顯示,膽總管探查取石術后膽漏的發生主要與以下因素有關[16]:(1)膽管壁縫合不緊密導致膽汁自針眼滲出;(2)術中取石操作刺激Oddi括約肌痙攣或誤傷膽管壁誘發水腫;(3)術后膽道壓力顯著升高;(4)營養不良。因此筆者認為,腹腔鏡膽總管探查取石術患者術前應行全面的營養狀態評估,由縫合技術熟練的術者完成操作,且采用較細的可吸收縫線。膽總管未見明顯擴張、需行膽道減壓的患者謹慎行一期縫合,如合并膽總管下端堵塞或十二指腸乳頭水腫應盡量放置T管引流。膽汁引流不暢。堵塞與膽汁內異物堵塞、T形管短臂誤入膽總管壁與壁外漿膜層之間的組織間隙或長臂扭曲打折等有關,對于術后7 d內發生者,可由近端向遠端擠壓T管或用細硅膠管插入T管內負壓吸引;超過7 d者,可加壓沖洗,如失敗可用探條或克氏針鈍頭反復疏通T管,并用生理鹽水沖洗;長期留管者,應定期沖洗,注意壓力、阻力及回抽液體性狀。膽汁性腹膜炎的發生多由于T管拔除過早或疏忽誤拔,竇道尚未完整形成或強度不夠從而引起撕裂,如疼痛局限于右上腹,膽總管下端壓力不大,則膽汁可順利排入十二指腸,腹膜炎未向全腹擴散,此時可先行平臥、半臥或右側臥位,予以禁食、胃腸減壓、補液、營養支持、抗生素預防感染等處理,使病情穩定或逐漸好轉,避免再次手術。反之則應盡早考慮選擇相應處理措施。
通過臨床實踐,筆者認為一期縫合需注意以下問題:(1)膽總管未見明顯擴張者,應慎用一期縫合,以免發生膽總管狹窄。(2)術中術者與助手分別行膽道鏡探查膽總管證實肝內外膽管無結石殘留、膽管狹窄、膽道出血,膽總管下端通暢,Oddi括約肌收縮功能正常,為防止膽道結石殘留,部分可疑殘留結石者,可在手術室通過X線造影證實無肝內外膽管結石殘留。(3)留置鼻膽管引流者,縫合前應將鼻膽管尖端置于膽總管切口上方,起到膽管引流作用,鼻膽管術后應牢固固定,其目的是引流膽汁,使術后膽漏的發生率大大降低,如果術后腹腔引流管無引流液引出,可于術后5~7 d拔除鼻膽管,觀察1 d后腹腔引流管仍無引流液引出方可拔除腹腔引流管。(4)顯露膽總管時,為避免膽管缺血壞死導致膽漏及膽汁性腹膜炎的發生,其周圍1 cm內最好不使用電凝止血。
綜上所述,腹腔鏡膽總管切開取石一期縫合術可有效加快術后康復進程,減輕患者經濟負擔,并有助于預防術后并發癥的發生。

