經陰道分娩在52例瘢痕子宮再妊娠產婦中的應用及臨床可行性研究
賈 敏
(河南省滑縣人民醫院,河南 安陽456400)
瘢痕子宮是指產婦因子宮穿孔修補術、剖宮產史、子宮肌瘤剔除術等,使子宮留有瘢痕。近年來,受多種因素影響,剖宮產率不斷升高,同時子宮創傷性手術執行率不斷上升,使瘢痕子宮再次妊娠發生率隨之增高[1-2]。瘢痕子宮再妊娠為產科臨床常見問題,同時也是難產的重要原因之一[3]。由于瘢痕子宮再妊娠產婦子宮壁因瘢痕原因變薄,結締組織缺乏彈性,隨著胎兒的生長發育,子宮逐漸變大,使子宮破裂、新生兒窒息及大出血等并發癥發生風險明顯增加,嚴重威脅母嬰的生命健康[4-5]。因此,瘢痕子宮再妊娠產婦選擇何種分娩方式為產科研究者重點關注的課題。以往,臨床上針對瘢痕子宮再次妊娠產婦,多遵循“一次剖宮產,次次剖宮產”的分娩原則,以保證分娩順利、安全。隨著臨床研究的不斷深入,有學者提出,經陰道分娩在瘢痕子宮再次妊娠中是可行的[6],但目前臨床尚無充分證據證明患者可由該分娩方式獲益。筆者選取104例瘢痕子宮再妊娠產婦,探究經陰道分娩在瘢痕子宮再妊娠產婦中的應用效果及臨床可行性,現報道如下。
1 臨床資料
1.1 一般資料 選取2014年7月至2017年6月滑縣人民醫院產二科收治的104例瘢痕子宮再妊娠產婦,依據分娩方式不同分為觀察組與對照組,每組52例。觀察組年齡23~39歲,平均(28.52±2.16)歲;孕周35~41周,平均(38.74±1.85)周;距離前次子宮手術時間2~7年,平均(3.56±0.78)年;初產婦8例,經產婦44例。對照組年齡22~38歲,平均(29.01±2.23)歲;孕周36~42周,平均(38.92±1.79)周;距離前次子宮手術時間2~6年,平均(3.69±0.82)年;初產婦9例,經產婦43例。本研究經醫院倫理委員會審核同意,兩組年齡、孕周、距離前次子宮手術時間等基線資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 納入標準 均符合瘢痕子宮再妊娠相關診斷標準;產婦知情,并簽署知情同意書。
1.3 排除標準 合并妊娠高血壓病、妊娠糖尿病等妊娠期并發癥者;伴有陰道炎癥、子宮畸形者。
2 治療方法
2.1 對照組 產婦自愿接受剖宮產手術,手術均具有明確剖宮產指征,如胎盤前置、子癇前期、胎兒頭盆不稱、宮內窘迫、分娩停滯等,于子宮下段橫切口開始手術。
2.2 觀察組 行經陰道分娩,產婦均存在陰道試產條件:無嚴重妊娠合并癥及并發癥;無再次子宮損傷史;未發現新的剖宮產指征,前次剖宮產指征不存在;產前B超顯示子宮下段切口處瘢痕厚度>3 mm,且回聲均勻;自愿接受經陰道分娩,對于陰道分娩失敗者及時改行剖宮產手術。
3 療效觀察
3.1 觀察指標 ①分娩成功率。②分娩相關指標,包括分娩時間、分娩出血量、住院時間、住院費用。③母嬰結局,包括新生兒阿普加(Apgar)評分、產后出血、產后感染、尿潴留、新生兒窒息等。
3.2 統計學方法 采用SPSS 20.0統計軟件進行數據處理。計量資料以均數±標準差±s)表示,采用t檢驗;計數資料以[例(%)]表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
3.3 結果
(1)分娩成功率比較 觀察組分娩成功率為94.23%(49/52),對照組分娩成功率為96.15%(50/52)。兩組分娩成功率比較差異無統計學意義(P>0.05)。
(2)分娩相關指標比較 兩組分娩時間及出血量比較差異均無統計學意義(P>0.05);觀察組住院時間較對照組短,住院費用較對照組少,差異均有統計學意義(P<0.05)。見表1。
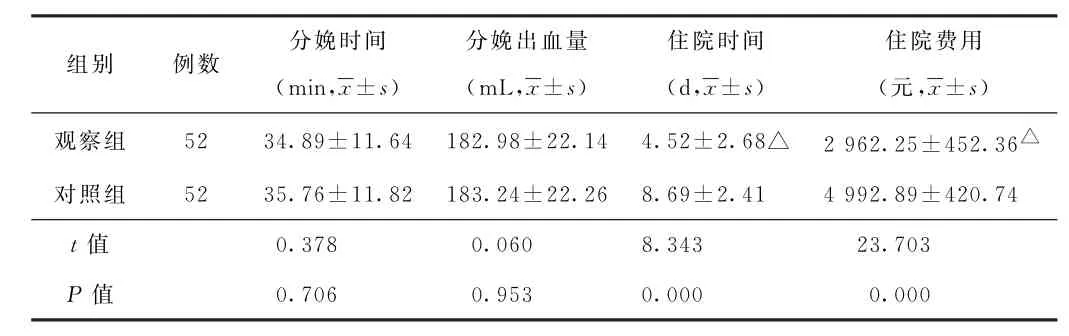
表1 兩組瘢痕子宮再妊娠產婦分娩相關指標比較
(3)母嬰結局比較 兩組新生兒Apgar評分比較差異均無統計學意義(P>0.05);觀察組產后出血、產后感染、尿潴留、新生兒窒息發生率均低于對照組,差異均有統計學意義(P<0.05)。見表2。
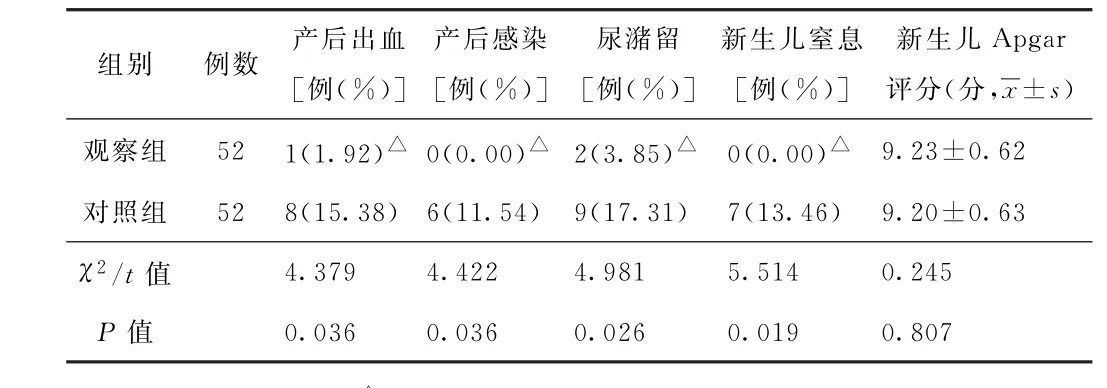
表2 兩組瘢痕子宮再妊娠產婦母嬰結局比較
4 討論
近年來,隨著醫療技術的快速發展,對意外妊娠、子宮肌瘤患者及時予以子宮手術即可達到治療效果。此外,隨著剖宮產指征的逐漸放寬,剖宮產術執行率明顯增高,上述子宮手術均可在子宮上形成瘢痕,致使瘢痕子宮再妊娠發生率逐年增長[7-9]。研究表明,瘢痕子宮再妊娠產婦無論選擇何種分娩方式,均可對產婦造成不利影響,多體現在延長手術時間、增加出血量等方面[10]。本研究結果表明,經陰道分娩及剖宮產在瘢痕子宮再妊娠產婦分娩時間及出血量方面并無明顯優勢。
研究證實,瘢痕子宮再妊娠產婦選擇剖宮產手術危險性相對較高[11]。究其原因,可能是由于剖宮產術后,產婦易出現盆腔粘連、產后發熱、腹部切口愈合不良、惡露時間延長等并發癥,加之術后腹膜化要求,造成膀胱位置改變,易出現血管曲張,均不利于產婦二次剖宮產手術。隨著臨床上對瘢痕子宮再妊娠分娩方式選擇研究的不斷深入,瘢痕子宮再妊娠產婦經陰道分娩是可行的[12-13]。相關研究顯示,經陰道分娩在瘢痕子宮再妊娠產婦中分娩成功率高達85%以上[14]。本研究中,經陰道分娩及剖宮產分娩成功率均達到90%以上,佐證了經陰道分娩在瘢痕子宮再妊娠產婦分娩中的可行性。但瘢痕子宮再妊娠產婦在陰道分娩過程中可能發生子宮破裂、新生兒窒息、胎兒宮內窘迫、產后大出血等情況[15]。本研究結果顯示,觀察組產后出血、產后感染、尿潴留、新生兒窒息發生率均低于對照組(P<0.05),表明瘢痕子宮再妊娠產婦采用經陰道分娩,可在一定程度上降低產后出血、產后感染、尿潴留、新生兒窒息的發生率。此外,觀察組住院時間較對照組短,住院費用較對照組少,表明瘢痕子宮再妊娠產婦經陰道分娩有助于縮短住院時間,減少住院費用。經陰道分娩雖在瘢痕子宮再妊娠中可行性較高,但其仍存在一定風險,臨床需加以重視。
綜上所述,瘢痕子宮再妊娠產婦選擇經陰道分娩,在確保分娩成功率的同時,還可顯著改善母嬰結局,有利于縮短住院時間,減少住院費用,可行性較高,臨床工作中值得推廣應用。

