紅光閃爍治療儀聯合紅色視力表遠距離視功能訓練對兒童近視性弱視的影響
劉莉靜,顏 華
0引言
弱視屬于一種視覺發育異常疾病,臨床表現主要為視覺圖像質量下降和視覺中樞神經功能缺陷,近年來我國弱視發病率可達3%左右,且逐年呈上升和低齡化趨勢發展[1]。兒童近視性弱視屬于屈光不正性弱視中較為特殊的類型,主要與患兒自身發育或用眼不當等所致屈光度持續增大有關,若不及時進行有效干預,可影響患兒視功能和身心健康[1-2]。臨床針對弱視治療方法較多,如近距離視功能訓練、遮蓋療法、藥物治療、壓抑療法等,但治療效果并不理想[3]。紅光閃爍治療儀能全面性調節晶狀體、瞳孔等屈光視路,達到矯正弱視的目的,臨床應用安全性高[4]。近距離功能訓練是常用于訓練近視性弱視患兒精細目力的方法,但宋晶等[5]研究指出,以上方法可進一步加深近視度數,臨床應用存在一定局限。而紅色視力表遠距離訓練能有效緩解睫狀肌因調節痙攣所致視疲勞癥狀,有效改善患兒近視[6]。本研究將紅光閃爍治療儀聯合紅色視力表遠距離視功能訓練用于我院112例近視性弱視患兒的治療中,探討其對患兒視覺功能和屈光狀態的影響,現將結果報告如下。
1對象和方法
1.1對象回顧性分析。2016-03/2017-03在我院就診的近視性弱視患兒112例184眼。本研究遵循密封信封法隨機分配原則,將以上納入患兒分為觀察組(56例94眼)和對照組(56例90眼)。觀察組中,男32例56眼,女24例38眼,年齡3~10(5.65±1.83)歲;按患兒初始矯正視力區分弱視程度[7]:輕度(0.6~0.8)55眼,中度(0.2~0.5)28眼,重度(≤0.1)11眼;按屈光度區分近視程度:輕度(<3.0D)40眼,中度(3.0~6.0D)46眼,重度(>6.0D)8眼。對照組中,男35例53眼,女21例37眼,年齡3~11(5.71±1.92)歲;弱視程度:輕度53眼,中度27眼,重度10眼;近視程度:輕度38眼,中度42眼,重度10眼。兩組患兒基線資料對比,差異無統計學意義(P>0.05),有可比性。本研究通過我院醫學倫理委員會批準,患兒和其家屬均知曉本研究并簽署知情同意書。
1.1.1納入標準(1)符合《弱視定義、分類及療效評價標準》對近視性弱視的診斷標準[8],0~3歲以下兒童矯正視力<0.5,4~5歲兒童矯正視力<0.6,6~7歲兒童矯正視力<0.7,或兩眼視力相差2行以上;經檢查眼球運動、外眼和眼底正常,色覺正常者;(2)初診年齡3~12歲,等效球鏡為-0.38~-15.13D者;(3)近3mo內無任何對本研究結果有影響的訓練或藥物等治療史者;(4)可依照醫囑全部完成系統化訓練治療者;(5)均為中心性注視性弱視者。
1.1.2排除標準(1)視覺剝奪和斜視等其他弱視患兒;(2)合并眼部器質性疾病者;(3)伴有遺傳性眼部疾病者;(4)既往眼部外傷史或手術史者;(5)免疫系統功能疾病者;(6)糖尿病者;(7)精神疾患或認知功能不全,難以配合系統訓練治療者;(8)治療或隨訪中途,患兒或患兒家屬擅自退出、中止或失去聯系者。
1.2方法所有患兒給予雙眼視力、眼位、屈光間質和眼底等驗光檢查,檢驗前7周歲以下患兒采用10g/L阿托品滴眼液滴患兒雙眼球3次/d,連滴3d,7周歲及以上患兒采用復方托吡卡胺滴眼液散瞳4次,每次間隔5min,待睫狀肌麻痹效果滿意后,進行檢影驗光確定患兒屈光狀態,依據驗光結果,遵循最佳視力最低度數的給鏡原則,矯正患兒的視力。
1.2.1觀察組治療方案給予患兒短小遮蓋+近距離功能性視力訓練+紅色視力表遠距離視功能訓練+紅光閃爍治療儀治療:(1)短小遮蓋法:針對單眼弱視者,對健眼進行遮蓋;針對雙眼弱視相等或差距在1行者,給予其雙眼隔日等量交替遮蓋;針對雙眼弱視相差在2行及以上者,先遮蓋其視力相對較好的眼睛,待視力有所好轉至雙眼相等,則對其進行雙眼等量交替遮蓋。遮蓋時間在2~4h/d,選擇近距離功能訓練時段進行遮蓋最佳,遮蓋時間為1a。(2)近距離視功能訓練:依據患兒年齡、智力、性格和視力情況,選擇患兒合適的視功能訓練,如釣魚線穿珠子、刺繡、閱讀、手繪描圖等訓練,并針對患兒訓練情況調整訓練方案,提高精細訓練項目難度,如更換更小的縫衣線等措施,可提高患兒的訓練興趣,保持其持久專注度,訓練時間為30min/次,2次/d,間隔6h左右,訓練時間為1a。(3)紅色視力表遠距離視功能訓練:應用字母為“E”、紅光波長為620~640nm的LED燈視力表,針對矯正視力不足0.1患兒,在識別紅色視力表字母“E”時需戴鏡后進行訓練,先從最遠距離開始識別視力表字母“E”,隨著患兒視力提高,不斷調整測試距離,最遠不超過5m;針對矯正視力在0.1及以上患兒,開始辨識視力表距離為5m,首先從能識別清晰的最小“E”字視標開始,隨著視力改善,逐漸訓練患兒辨認更小“E”字視標,直至視力矯正;待患兒基本辨認所有視標,患兒家屬隨機抽查患兒視力表內任意視標,并要求其在5min給出答案;以上訓練共進行15min,每天1次。(4)紅光閃爍治療儀治療:弱視復合治療儀,選擇紅光閃爍+光刷+光柵+描圖功能,調整頻率為40~50次/min,光譜波長為紅光610~710nm,綠光530~570nm,根據患兒瞳距調閃光點與患眼對準形成中心點,并調整注視點與中心凹偏離形成的角度,針對單只患側眼者,遮蓋其健側眼進行治療,治療時間10min/次,分早晚2次,3~4次/wk,治療時間為1a。
1.2.2對照組治療方案給予患兒短小遮蓋+近距離功能性視力訓練治療,治療具體方法和治療時間同觀察組。
1.2.3隨訪觀察患兒每月復查眼軸1次,每3~6mo復查散瞳驗光1次,對所有患兒進行1a的隨訪觀察,隨訪方式為門診和上門隨訪,觀察所有患兒隨訪情況。
1.2.4觀察指標(1)臨床療效[8]:基本治愈:視力提高在0.9以上,弱視屈光度有明顯改善,治療6mo后無復發現象;進步:視力提高在2行及以上,弱視屈光度有所改善,治療6mo后無復發現象;無效:視力、弱視屈光度改善不明顯,甚至病情加重,治療1a內復發率高。記錄兩組患兒的臨床總有效率[(基本治愈+進步)/總眼數×100%]。(2)屈光動態變化:應用綜合驗光儀對兩組患兒治療前和治療1a后進行檢影驗光,記錄患兒球鏡、柱鏡和等效球鏡屈光度變化,計算年均屈光度變化值=[(觀察結束值-觀察初始值)/觀察時間]。(3)最佳矯正視力(BCVA):記錄兩組患兒治療前和治療6mo,1a的BCVA情況。(4)不良反應:觀察兩組患兒治療期間不良反應發生情況。(5)弱視復發率:隨訪觀察1a,記錄兩組患兒治愈后的弱視復發率。
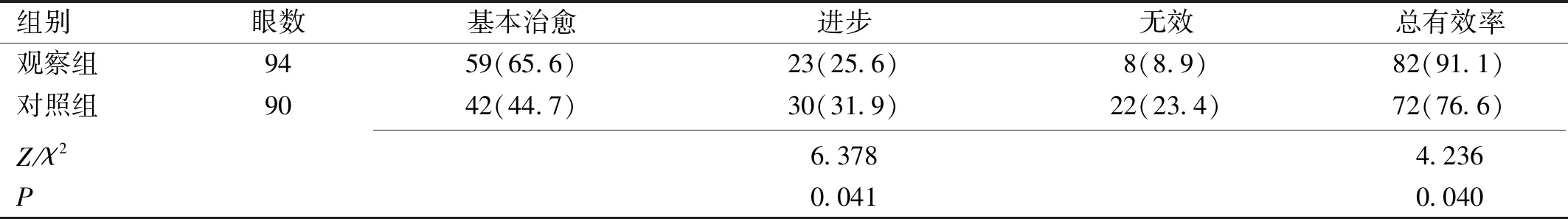
表1 兩組患兒臨床療效情況眼(%)
注:觀察組:給予患兒短小遮蓋+近距離功能性視力訓練+紅色視力表遠距離視功能訓練+紅光閃爍治療儀治療;對照組:給予患兒短小遮蓋+近距離功能性視力訓練治療。
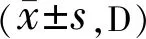
表2 兩組患兒治療前后屈光變化
注:觀察組:給予患兒短小遮蓋+近距離功能性視力訓練+紅色視力表遠距離視功能訓練+紅光閃爍治療儀治療;對照組:給予患兒短小遮蓋+近距離功能性視力訓練治療。aP<0.05vs同組治療前;cP<0.05vs與同組治療6mo后。
2結果
2.1兩組患兒臨床療效情況觀察組的臨床總有效率顯著高于對照組,差異有統計學意義(P<0.05,表1)。
2.2兩組患兒治療前后屈光動態變化兩組患兒治療前后近視性屈光度對比差異有統計學意義(F組間=3.212,P組間=0.002;F時間=38.251,P時間<0.001)。治療后,觀察組與治療前近視性屈光度值對比,差異無統計學意義(P>0.05),對照組較治療前近視性屈光度值逐漸升高,觀察組治療1a后的屈光度顯著低于對照組;觀察組年均屈光度變化值低于對照組,差異有統計學意義(P<0.05,表2)。
2.3兩組患兒治療前后BCVA對比兩組患兒治療前后BCVA對比,差異有統計學意義(F組間=10.254,P組間<0.001;F時間=221.124,P時間<0.001)。兩組患兒治療6mo和1a后的BCVA顯著優于治療前,差異有統計學意義(P<0.05);治療1a后的BCVA顯著優于治療6mo,差異有統計學意義(P<0.05);組內不同時間點和治療后組間對比,差異有統計學意義(P<0.05,表3)。
2.4兩組患兒不良反應發生情況和弱視復發率對比觀察組中,眼睛紅腫者1眼(1.1%),弱視復發者2眼(2.1%);對照組中,眼睛紅腫者2眼(2.2%),弱視復發者8眼(8.9%)。兩組患兒眼睛紅腫發生率對比,差異無統計學意義(P>0.05);觀察組治療1a后的弱視復發率低于對照組,差異有統計學意義(χ2=4.090,P=0.043)。
3討論
兒童近視性弱視發病機制尚不十分明確,主要與長期近視降低外界物體對視網膜刺激所致眼軸延長、視網膜成像不清晰和視功能發育遲滯有關,且隨著患兒不斷生長發育,其眼軸長度不斷增長,導致患兒近視度數不斷增加,進一步加重屈光度[4]。近視性弱視的治療手段較多,但單一療法治療存在局限性,治療效果不佳,近年來綜合性治療可有效提高近視性弱視的療效,臨床應用越發廣泛[9]。矯正屈光是規范近視性弱視的首要步驟,可糾正患兒患眼的屈光不正,同時合理應用短小遮蓋法等輔助措施治療,可為矯正患兒視力打下治療基礎[9-10]。近距離視功能訓練屬于弱視治療中的特別應用訓練,可通過采用釣魚線穿珠子、閱讀、手繪描圖等精細目力項目訓練近視性弱視患兒的眼、手、腦協調能力,解除受抑制的弱視眼黃斑功能和視覺通道,興奮視覺中樞,利于患兒的視覺發育和視力矯正,但長期進行近距離視功能訓練可增加近距離目力使用負擔,加深近視度數和屈光度,故矯正弱視的整體治療效果不佳[11]。而弱視治療儀輔助訓練可利用黃斑部視錐細胞對紅光的敏感性,刺激視錐細胞或視中樞細胞功能被激發,促進視細胞的敏感性提高和間接增強視功能,臨床應用廣泛[12]。另有研究表明,不同波長的閃爍光極易促進眼軸延長,形成近視,其中紅色閃爍光所致近視程度最為嚴重[13]。而紅色視力表遠距離訓練可有效訓練患兒遠距離用眼,有效緩解睫狀肌因調節痙攣所致視覺疲勞癥狀,從而有效阻止甚至減輕近視發展。本研究中,將紅光閃爍治療儀聯合紅色視力表遠距離訓練用于治療我院56例近視性弱視患兒,臨床總有效率(91.1%)顯著高于單純采用近距離視功能訓練的另56例同病患兒(76.8%);而黃玲華等[14]報道采用短小遮蓋、閃爍紅光治療儀、近距離功能訓練等綜合療法治療46例近視性弱勢患兒的總有效率為78.82%,較本研究結果偏低,提示短小遮蓋+紅光閃爍治+紅色視力表遠距離訓練的療效佳。
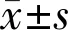
表3 兩組治療前后BCVA對比
注:觀察組:給予患兒短小遮蓋+近距離功能性視力訓練+紅色視力表遠距離視功能訓練+紅光閃爍治療儀治療;對照組:給予患兒短小遮蓋+近距離功能性視力訓練治療;aP<0.05vs同組治療前;cP<0.05vs同組治療6mo后。
本研究結果顯示,觀察組治療后屈光度變化無顯著性差異,其治療1a后的屈光度和年均屈光度變化值低于對照組,說明短時紅光閃爍治療儀聯合近距離視功能訓練可預防近視性弱視患兒的近視性屈光度增加。分析原因,本研究適當控制近距離訓練時間,避免患兒近距離用眼過度;在功能訓練的同時,配合紅光閃爍治療儀治療,有效轉換患兒注視性質,獲得更佳中心注視,從而利于患兒的弱視視力提高。陳娟等[9]將紅光治療儀用于治療弱視患兒,可有效改善患兒的屈光狀態和弱視程度。而輔助應用紅色視力表遠距離訓練可有效放松緊繃的睫狀肌,緩解調節痙攣,促進弱視眼遠目力。其次,該學者調整最佳遮蓋時間,避免遮蓋時間延長,可提高遮蓋質量,為矯正最佳視力奠定良好基礎,從而可強化晶狀體對角膜光學缺陷的補償作用,促進患兒眼內的視網膜成像質量提高,有效保護患兒患眼視力,避免近視性屈光度增加。郭長峰等[2]報道,讓近視性弱視患兒配戴分視眼鏡,端坐于屏幕60cm處,并進行一系列調節功能訓練,輔助配合遮蓋療法、光柵訓練等,可有效改善患兒屈光度。因此,本研究中觀察組治療6mo和1a的BCVA顯著優于對照組,提示上述方法聯合使用可提高患兒的最佳矯正視力,杜春宇[15]報道可支持本研究論點。此外,兩組患兒在治療檢驗期間,眼睛紅腫的不良反應發生率較少,推測主要因為患兒使用復方托吡卡胺滴眼液散瞳過敏有關,故紅光閃爍治療儀聯合紅色視力表遠距離訓練的臨床應用安全性高。而本研究中觀察組治療后1a的弱視復發率(2.1%)較對照組(8.9%)更低,進一步說明上述綜合性方案的整體治療效果穩定性良好。
綜上所述,紅光閃爍治療儀聯合紅色視力表遠距離訓練治療近視性弱視患兒療效顯著,可有效改善患兒的屈光狀態,提高最佳矯正視力,弱視復發率低。

