膠質肉瘤一例及其誤診分析
印雅俊,李小寶,余暉
患者女,33歲,頭痛伴惡心、嘔吐1+月,加重三天,頭痛持續存在,休息后不能緩解。頭顱CT:左枕葉腦出血,合并大腦鐮下疝形成;復查CT,血腫呈吸收期改變,但周圍水腫呈進展、范圍擴大表現(圖1)。頭顱MRI:早期磁共振平掃僅表現為腦出血MRI征象,復查頭顱MRI,出血較前吸收,但病灶整體進展迅速,可見實性強化成分,呈寬基地與腦膜相連,表現為腦外腫瘤征象(圖2~6)。術中所見:腫瘤組織與硬膜粘連緊密,大小約4 cm×6 cm,與周圍正常組織有明顯分界,色澤鮮紅,質地稍軟,血供豐富。病理及免疫組化:鏡下可見腫瘤細胞核異型性明顯,核分裂象易見,間質微血管增生顯著,伴出血壞死;免疫組化:GFAP (+),IDH1(-),Vimenten (+)。診斷為膠質肉瘤(圖7,8)。
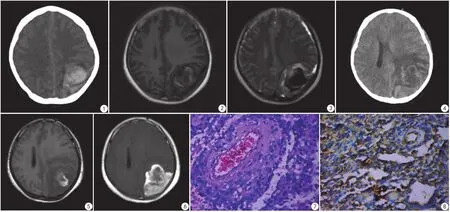
圖1 CT上僅表現為高密度腦出血征象,周圍可見少許低密度水腫帶環繞 圖2,3 MRI可見T1WI、T2WI均呈混雜信號,T1WI上可見出血高信號圖4 2個月后復查CT病灶出血吸收,水腫較前進展,占位征象明顯 圖5,6 復查MRI可見病灶呈T1WI高、低混雜信號,可見出血及實性成分,病灶與腦膜關系密切,寬基底相連,增強掃描呈明顯不均勻強化表現 圖7,8 HE染色(HE ×400)及免疫組化,鏡下可見腫瘤細胞排列密集,核異型性明顯,核分裂象易見,間質微血管增生顯著,伴出血壞死;免疫組化示:GFAP (+),IDH1 (-),Vimenten (+)Fig.1 CT manifestation of simple sign of high-density cerebral hemorrhage, surrounded by a few low-density edema.Fig.2, 3 MRI manifestation of mixed signals of T1WI and T2WI, and high signals of bleeding on T1WI.Fig.4 CT manifestation of absorption in the bleeding of lesion, progression in the edema and obvious occupying signs during the period of re-examination 2 months later.Fig.5, 6 MRI manifestation of high-low mixed signals on T1WI, visible hemorrhage and solid components, intimate association of lesions with the meninges, accompanied by connection with broad base, and obvious heterogeneous enhancement in the lesion after contrast-enhanced scan during the period of re-examination.Fig, 7, 8 HE staining (HE ×400) and immunohistochemistry.The monitoring of dense arrangement of tumor cells under microscope, with obvious nuclear atypia, visible mitosis, and significant interstitial microvascular proliferation, accompanied by hemorrhage and necrosis; immunohistochemical results: GFAP (+), IDH1 (-), and Vimenten (+).
討論膠質肉瘤(gliosarcomas,GS)的概念由Strobe于1895年首次提出,為顱內罕見惡性腫瘤,2016版WHO中樞神經系統腫瘤將其歸為膠質母細胞瘤(glioblastoma multiform,GBM)的一個亞型,WHO分級分為Ⅳ級,預后極差[1],約占膠質母細胞瘤的2%~8%[2]。組織學上具有雙向分化特點,兼有膠質母細胞瘤和惡性間葉成分。膠質肉瘤相較于膠質母細胞瘤,性別傾向更為明顯,男性較女性好發[3-4];好發年齡為40~60歲;多位于幕上雙側大腦半球,以顳葉最為多見[5]。臨床上膠質肉瘤病程較短,多在3個月以內[6]。臨床表現無明顯特異性,多表現為顱內壓增高、癲癇等,易侵犯腦膜、顱骨及顱外轉移[7]。影像表現:膠質肉瘤呈圓形、類圓形或不規則形,MRI多表現為長T1、長T2信號,信號不均,壞死囊變、出血常見,腫瘤周圍可見不同程度水腫,占位效應明顯;增強呈明顯不均勻強化,部分強化區在T2上呈低信號,可能為其肉瘤成分致密且含有較多纖維組織[8]。有學者將膠質肉瘤據其影像學特征分為腦膜瘤型和膠質母細胞瘤型,腦膜瘤型表現為致密、界清、明顯強化的腫塊,多位于腦表面[9],但與本例影像表現不符。誤診原因:病灶在初期僅表現為腦出血的征象,誤診為腦出血,但在復查過程中水腫一直未消退;后期影像上表現為腦外腫瘤征象,誤診為惡性腦膜瘤或血管外皮細胞瘤。鑒別診斷:本例病灶定位困難,具有腦外腫瘤影像學征象,易誤診為腦外腫瘤,需與惡性腦膜瘤、血管外皮細胞瘤及腦實質內典型膠質母細胞瘤鑒別。惡性腦膜瘤:多表現為形態不規則、信號不均勻腦外腫塊,呈明顯不均勻或環狀強化表現,邊界不清,瘤周可見明顯指狀水腫伸向腦內,呈寬基地與腦膜相連,短粗及不規則腦膜尾征為其特征,相鄰顱骨受侵。但腦膜尾征并非腦膜瘤特有征象,其他腫瘤長期慢性刺激腦膜也可見腦膜尾征。血管外皮細胞瘤:多表現混雜信號、不均勻強化,壞死、囊變及出血常見,可見蟲噬樣骨質破壞,瘤內可見較多流空血管影,與腦膜呈窄基底相連。膠質母細胞瘤:多位于深部腦白質,可通過胼胝體侵犯對側大腦半球,形成蝴蝶形病灶,增強后多表現為明顯不均勻的花環樣強化,影像上與膠質肉瘤鑒別困難,需依靠病理學檢查。
利益沖突:無。

