非布司他在慢性腎臟病合并高尿酸血癥治療中的應用價值分析
宋柳全,譚煥原,謝寶超,黃菁梅,邱承高
(梧州市工人醫院,廣西梧州543000)
腎臟是排泄尿酸的重要器官,極易受各種因素影響引發高尿酸血癥[1]。近年來,人們越來越多地關注慢性腎臟病(CKD)發生、發展與高尿酸血癥的關聯,認為采取有效措施控制血尿酸水平有助于CKD的防治[2]。臨床多采用別嘌醇治療高尿酸血癥,但部分患者效果仍不理想;并且,該藥主要經腎臟排出代謝產物,可加重腎臟代謝負擔。非布司他是一種新型降血尿酸藥物,控制尿酸效果優于別嘌醇[3]。CKD發生后氧化應激反應增強、血脂代謝紊亂、血管緊張素Ⅱ分泌增多、代謝性酸中毒等均可誘導增強炎癥反應,導致全身循環內炎性因子持續增高,促進CKD病情進展。2017年3月~2018年3月,我們觀察了CKD合并高尿酸血癥患者治療中應用非布他司的臨床效果及其對外周血白細胞介素6(IL-6)、IL-8、腫瘤壞死因子α(TNF-α)、轉化生長因子β1(TGF-β1)等炎癥因子水平的影響,旨在為非布他司用于CKD合并高尿酸血癥提供臨床依據。現報告如下。
1 資料與方法
1.1 臨床資料 收集同期梧州市工人醫院收治的CKD合并高尿酸血癥患者。納入標準:①符合《中國腎臟疾病高尿酸血癥診治的實踐指南》[4]中CKD診斷標準,分期為G2~G4期,估算腎小球濾過率(eGFR)<60 mL/(min·1.73 m2);②符合《慢性腎臟病篩查診斷及防治指南》[5]中高尿酸血癥診斷標準,男性血尿酸≥420 μmol/L,女性血尿酸≥360 μmol/L;③年齡>18歲;④神志清楚,有一定聽、讀、寫、表達能力;⑤自愿簽署知情同意書。排除標準:①合并嚴重心臟疾病、肝功能不全等疾病;②合并嚴重水電解質、酸堿平衡紊亂;③合并嚴重血液系統疾病、呼吸系統疾病、免疫性疾病;④治療前3個月內服用過茶堿類藥物、噻嗪類利尿劑、血管緊張素轉換酶抑制劑等藥物;⑤妊娠、哺乳期婦女;⑥接受透析或腎臟移植者;⑦治療依從性差,或中途退出者。共選取符合標準患者60例,以隨機抽樣法分為兩組各30例。觀察組男23例、女7例,年齡(57.21±10.02)歲,BMI(24.85±2.14)kg/m2,原發病為慢性腎小球腎炎14例、高血壓腎損害7例、糖尿病腎病7例、梗阻性腎病2例,有吸煙史13例、飲酒史12例,eGFR(44.25±10.02)mL/(min·1.73 m2),CKD分期G2期13例、G3期11例、G4期6例。對照組男22例、女8例,年齡(58.02±9.85)歲,BMI(24.90±2.08)kg/m2,原發病為慢性腎小球腎炎13例、高血壓腎損害7例、糖尿病腎病7例、梗阻性腎病3例,有吸煙史14例、飲酒史12例,eGFR(44.30±10.05)mL/(min·1.73 m2),CKD分期G2期12例、G3期12例、G4期6例。本研究經醫院倫理委員會批準,兩組臨床資料具有可比性。
1.2 治療方法 兩組均實施常規治療,包括保持低鹽低蛋白飲食、促紅細胞生長素糾正貧血、鈣通道阻滯劑和(或)β受體阻滯劑降壓、碳酸氫鈉維持電解質酸堿平衡等。觀察組加用非布司他(江蘇恒瑞醫藥股份有限公司,國藥準字H20130081),初始劑量為40 mg/d,1次/d;治療2周后復查血尿酸,若血尿酸水平仍>360 μmol/L,調整為80 mg/d,1次/d,直至療程結束。對照組加用別嘌醇片(重慶青陽藥業有限公司,國藥準字H50021422),初始劑量為50 mg/次,1~2次/d,治療1周;隨后每周根據病情遞增50~100 mg,G3期劑量保持≤300 mg/d,G4期劑量保持≤200 mg/d,2~3次/d。兩組1個療程均為4周,持續治療6個療程。
1.3 臨床療效判定 依據《中國慢性腎臟病患者合并高尿酸血癥診治專家共識》[6]擬定療效標準:顯效為治療后癥狀、體征消失,血尿酸水平降低≥20%,血肌酐水平降低≥30%或恢復正常;有效為治療后癥狀、體征明顯改善,血尿酸水平降低10%~20%,血肌酐水平降低20%~30%;無效為治療后癥狀、體征無變化或惡化,血尿酸、血肌酐水平未達到有效標準。總有效率=(顯效+有效)例數/總例數×100%。
1.4 血尿酸及炎癥因子檢測 治療前后分別取清晨空腹肘正中靜脈血5 mL,離心后備用,24 h內以尿酸酶法檢測血尿酸,日立7180全自動生化分析儀檢測炎癥因子。以雙抗體夾心ELISA法檢測血清IL-6、IL-8、TNF-α,采用美國Genzyme公司試劑盒;以ELISA法檢測血清TGF-β1,采用晶美公司生產的試劑盒。
1.5 不良反應觀察 治療期間,觀察兩組不良反應發生情況,如胃腸道反應、肝腎功能損傷、血細胞減少等。

2 結果
2.1 兩組臨床效果比較 觀察組顯效14例、有效15例、無效2例、總有效率93.33%,對照組顯效10例、有效12例、無效8例、總有效率73.33%,觀察組總有效率高于對照組(P<0.05)。
2.2 兩組血尿酸、炎癥因子水平比較 治療前,兩組血尿酸、炎癥因子水平差異無統計學意義。治療后,兩組血尿酸、IL-6、IL-8、TNF-α、TGF-β1水平均低于同組治療前(P均<0.05),且觀察組各指標均低于對照組(P均<0.05)。見表1。
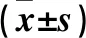
表1 兩組血尿酸、炎癥因子水平比較
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
2.3 兩組不良反應情況比較 治療期間,觀察組出現惡心嘔吐、肝功能損傷各1例,不良反應發生率為6.67%;對照組出現惡心嘔吐2例、剝脫性皮炎1例,不良反應發生率為10.00%。兩組不良反應發生率比較,差異無統計學意義。
3 討論
CKD與高尿酸血癥密切相關,后者在前者發生、發展中發揮重要作用,且為前者發生腎衰竭的重要危險因素。馮哲等[7]研究發現,血尿酸水平每提升60 μmol/L,機體出現腎臟損傷的風險可增加7%~11%。目前,臨床對CKD進展中高尿酸血癥是否為獨立危險因素仍存在較大爭議,但一致認為控制血尿酸水平可延緩CKD進程。以往常用降尿酸藥物為別嘌醇,該藥屬于嘌呤類似物,具有類嘌呤結構,能通過抑制黃嘌呤氧化酶活性,控制次黃嘌呤、黃嘌呤向尿酸的生成過程,減少內源性尿酸合成量,使血尿酸水平降低。胡瑞海等[8]以別嘌醇治療高尿酸血癥,發現治療后血尿酸水平下降,且具有腎臟保護作用。但是,別嘌醇可影響或涉及嘌呤、嘧啶代謝其他酶活性,不耐受者可誘發相關超敏反應,且不適用于嚴重腎功能不全者。而非布司他屬于新型黃嘌呤氧化酶抑制劑,主要經肝臟代謝。該藥能抑制還原型、氧化型黃嘌呤氧化酶,形成較穩定的藥物-酶復合物。相關Meta分析發現,高尿酸血癥患者應用非布司他可獲得較別嘌醇更強的血尿酸控制效果及更少的藥物不良反應[9]。因此,臨床推薦非布司他作為無法耐受別嘌醇藥物患者的替代藥物。王惠芳等[10]調查發現,CKD 3~4期伴高尿酸血癥患者治療中,非布司他具有較強降尿酸作用,且能有效保護腎臟,改善腎功能,效果較別嘌醇更理想。黃新忠等[11]重點分析了非布司他對CKD 3~4期合并高尿酸血癥患者的腎臟保護作用和機制,認為該藥可能通過降低血尿酸水平,提升抗氧化作用,延緩腎小球濾過率下降速度,發揮保護腎功能的作用。本研究發現,觀察組總有效率高于對照組,提示非布司他相較于別嘌醇具有更好的降血尿酸效果和腎保護作用,與上述研究結果相符。但是,本研究發現兩組不良反應程度均較輕,發生率差異不顯著。這與既往研究認為別嘌醇不良反應發生風險[12]更高不符,可能與樣本量、患者體質、服藥依從性、納入標準不同等因素有關。
但是,筆者查閱數據庫發現,目前就CKD合并高尿酸血癥患者治療中非布司他對炎癥反應影響的研究較少。相關研究發現,微炎癥狀態是除高血壓、高血糖、肥胖等因素外,影響CKD發生及預后的關鍵因素。微炎癥狀態可經多種途徑對CKD的發展進行調控,且會導致患者出現營養不良[13]。具體而言,CKD微炎癥狀態實質為免疫性炎癥,可促使血清脂蛋白、血管內皮細胞結構及功能變化,使脂蛋白含量增高,影響預后。鄭昌玲等[14]發現,CKD患者血清炎性因子IL-6、IL-8、TNF-α水平異常升高,提示炎癥反應與CKD密切相關。CKD合并高尿酸血癥患者體內存在尿酸鹽結晶,被白細胞、吞噬細胞吞噬后,可破壞細胞溶酶體等細胞器,損傷血管內皮,導致大量炎癥因子釋放。其中,IL-6、IL-8可經多種途徑誘發炎癥反應,促進腎臟纖維化;TNF-α可改變內皮細胞黏附能力,誘導巨噬細胞產生趨化因子,導致腎小球內聚集大量炎性細胞,引發腎臟纖維化。研究表明,腎臟纖維化發生中TGF-β1水平異常升高,TGF-β1在腎間質沉積與IgA腎病發生密切相關[15]。動物研究表明[16],高尿酸血癥大鼠應用非布司他可降低血清IL-6、TGF-β1水平,在降低血尿酸同時減輕腎臟炎癥反應,且能保護腎臟的功能及形態。張彩香等[17]在人類患者中同樣證實這一點。本研究結果顯示,兩組治療后血清IL-6、IL-8、TNF-α、TGF-β1水平均較治療前降低,且觀察組各指標降幅更大,提示非布他司在控制CKD合并高尿酸血癥患者炎癥反應上更具優勢。其原因可能是非布他司可有效糾正機體高尿酸狀態,而尿酸水平降低或恢復正常,可減輕血管內皮損傷,減少炎癥因子釋放量,抑制炎癥因子表達。
綜上所述,非布司他在CKD合并高尿酸血癥患者治療中具有較高應用價值,不僅可控制血尿酸水平,增強臨床療效,還能減輕炎癥反應,且用藥安全性有保證。但本研究所選病例數較少,就非布司他影響炎癥反應的研究不夠深入。因此,今后仍需加大研究力度,進行更深層次調查,以證實非布司他在CKD合并高尿酸血癥患者治療中的作用。

