中西醫結合快速康復用于老年髖關節置換術的療效觀察
吳旦 俞霞 周輝 潘浩 董學亮
隨著社會逐漸進入老齡化,髖部骨折病患數量逐年增加,髖關節置換術于上世紀已經作為髖部骨折治療的重要方法,且逐漸發展為一種用于髖部病變行之有效的首選方法[1]。老年患者機體免疫力低,各生理機能逐漸退化,若術后患者不注重呼吸功能的訓練,易導致術后肺部感染[2]。有研究[3]報道,高齡髖關節置換術后感染發生率有所增高,其中肺部感染率4.36%。作者觀察中西醫結合快速康復(FTS)在髖關節置換術后患者中的應用優勢。報道如下。
1 資料與方法
1.1 一般資料 選取2015年1月至2017年11月收治入本院骨科行髖關節置換術的老年患者198例。按照隨機數字表法將其分為兩組,86例予以常規圍手術期處理,納入對照組,其中男35例,女51例;年齡61~81歲,平均(72.69±8.26)歲。ASA分級:Ⅰ級43例、Ⅱ級35例、Ⅲ級8例;其中股骨頸骨折28例、骨性關節炎42例、股骨頭壞死16例。112例予以中西醫結合快速康復護理措施,納入觀察組,其中男51例,女61例;年齡62~80歲,平均(72.69±9.45)歲。ASA分級:Ⅰ級59例、Ⅱ級42例、Ⅲ級11例;其中股骨頸骨折34例、骨性關節炎55例、股骨頭壞死23例。兩組性別、年齡及疾病構成和手術基本情況等基線資料差異均無統計學意義(P>0.05),具有可比性。納入標準:均參照《臨床診療指南:骨科分冊》中相關疾病診斷標準;存在髖關節置換術指征;年齡>60歲;參照美國麻醉醫師協會(ASA)分級標準,納入對象在Ⅰ~Ⅱ級(Ⅰ~Ⅱ級保證患者耐受麻醉及手術);無手術禁忌證;無相關藥物及麻醉藥物禁忌證;患者自愿參與,家屬知情同意并簽署相關知情同意書;本項目經醫院倫理委員會審批。排除標準:不符合納入標準者;伴發嚴重并發癥者;術前體溫異常者;精神異常者;凝血功能障礙者;近期阿片類藥物服用者;病例資料不完整者。剔除標準:依從性差不配合者;加用其他鎮痛或麻醉藥物影響療效者;治療過程中出現危及生命安全的并發癥者;中途自愿退出或隨訪丟失者。
1.2 方法 觀察組:圍手術期予以中西醫結合FTS。中醫護理:通過辨證施治法安排患者病房,針對陽虛、畏風寒者病房安置于向陽處,并確保室內溫暖;氣虛、中睡眠質量較差者病房宜安置在安靜處,并避免不必要噪音。術前予以疏肝解郁及調和脾胃的中藥口服,改善胃腸功能;還可將吳茱萸粉加醋調制成藥丸于涌泉穴穴位貼敷[4],改善睡眠。術后1d予以隨身灸足三里穴,1次/d,30min/次;針對術后惡心、嘔吐者可予胃、食管、賁門耳穴埋豆,按壓耳穴3次/d,3~5min/次;便秘者可予腹部便秘推拿,推拿后予以臍療[5](大黃、元明粉、陳皮、桃仁、黨參2∶2∶1∶1∶1制成粉末后加醋調制成藥丸),敷于神闕穴,改善便秘情況;對脾胃氣虛者待胃腸功能恢復后予以補中益氣湯口服,1劑/d。FTS護理:(1)術前心理及營養狀況評估,預估患者術后預后情況,由骨科主治醫師、責任護士以及麻醉師共同為患者制定一套康復計劃,并實施監督。提供宣傳手冊,術前抗焦慮,加強術前心理疏導,必要時可服用艾司唑侖片。(2)術前抗凝及術前鎮痛:術前完善雙下肢深靜脈彩超檢查,對于D-二聚體升高的患者,可采用物理抗凝,如氣壓泵治療,必要時使用藥物抗凝。(3)術前6h禁食,術前2h禁飲,術前預防性鎮痛,VAS評分<4分。(4)術中應采取措施維持體溫,控制血糖水平<12mmol/L,并控制補液量,可予以高濃度吸氧;手術盡量選擇微創手術,術中充分止血,盡量不放置引流。(5)術后充分鎮痛:采用PCA泵及NSAIDs類藥物聯合鎮痛,使VAS評分<4分;盡快去除全身各類管路(尿管、引流管等),術后盡早指導患者下床活動。(6)術后避免過量液體輸入,早期恢復口服進食,飲食以高能量、高蛋白、高維生素+鈣質食物為主,早期進行功能鍛煉,防止術后各種并發癥。以肺部功能鍛煉為例:①麻醉清醒后指導患者排痰,取半臥位,首先深吸氣→憋氣→借助腹肌力量在呼氣末用力咳出痰液,上述動作重復3~5次;還可通過節律性拍擊胸背部,促使粘附在支氣管壁上的痰液脫落,更加有利于患者呼吸。②進行深呼吸訓練,通過鼻腔深吸氣,用嘴緩慢呼氣。針對無法準確理解者可讓其通過吹氣球動作進行訓練。以下肢功能鍛煉為例:①麻醉清醒后指導患者踝泵練習、患側股四頭肌等長收縮練習。②術后第2天屈伸訓練。③第3天:繼續加強肌肉等長收縮練習,髖、膝關節被動、主動屈伸訓練。并逐漸由臥位轉移至坐位訓練,指導正確使用助步器床邊站立(須有護士在旁)。術后早期應密切評估患者身體狀況,尤其是高齡患者,針對伴發高血壓、糖尿病等慢性疾病者應積極降壓、降糖。對照組:術前常規予以心理疏導,責任護士主動向患者說明手術目的、基本方案及原理,并告知其手術安全性。術前調整膳食結構,適當增加維生素及高蛋白食物;早期對患者進行排便訓練。術后監測各項生命體征,并觀察患者手術切口是否出現滲出及紅腫等情況;并定期觀察其切口疼痛情況,結合患者病情適當予以止痛藥物;指導患者術后早期適當運動鍛煉,并保持個人衛生,注意切口周圍皮膚潔凈;合理膳食,適當補充營養物質,提高機體免疫功能;確保病房內干凈、整潔。
1.3 觀察指標 臨床療效評估:結合患者髖關節功能及日常生活能力綜合評價。髖關節功能評估均在術后6個月實施,采用Harris評分量表,主要觀察患者疼痛癥狀(最高得分44分)、髖關節活動情況(最高分47分)以及畸形(最高4分)和活動范圍(最高5分)等方面,總分100分,分值越高表示患者髖關節功能越好。療效分4個級別:疼痛癥狀消失,Harris評分>90分,且患者日常工作不受限即為優;術后走路時出現輕微疼痛,Harris評分70~89分,可從事日常工作即為良;術后患者髖部經常出現疼痛癥狀,Harris評分50~70分,不宜遠行即視為可;術后Harris評分<50分,且疼痛較重,需扶拐方可行走即視為差。優良率=(優+良)/總例數×100%。
1.4 統計學方法 采用SPSS 19.0統計軟件。計量資料以(x±s)表示,組間比較采用t檢驗,組內比較采用配對t檢驗;計數資料以n(%)形式描述,組間率的比較采用χ2檢驗,組間療效比較采用Wilcoxon秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術后并發癥情況 見表1。
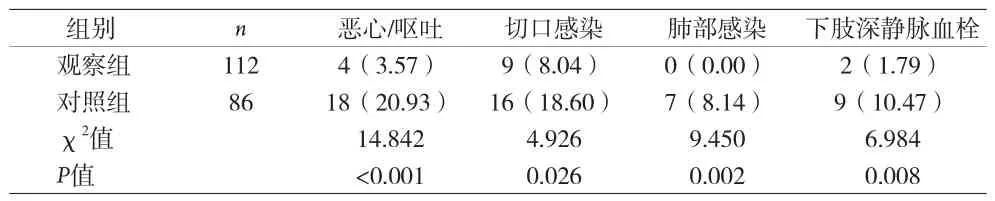
表1 兩組患者術后并發癥情況[n(%)]
2.2 兩組術后6個月臨床療效評價 見表2。
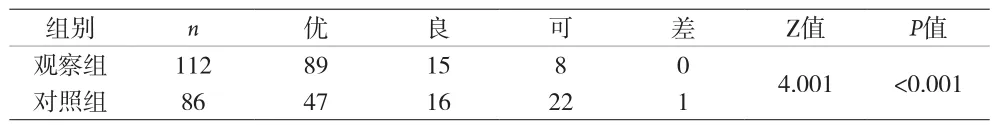
表2 兩組術后6個月臨床療效評價(n)
3 討論
髖關節置換術作為髖部病變主要術式,目前已經將FTS應用于圍手術期,FTS是近幾年新興的一種用于外科患者的康復模式,其可促進患者術后康復,并通過采取針對性防治對策,盡可能降低外科手術刺激,以減輕患者應激反應促進康復。而中醫護理在外科手術患者中的應用歷史悠久,多項研究[4-5]證實圍手術期予以中醫護理對于改善患者心理狀態及睡眠質量等方面效果較好,還能一定程度防治術后并發癥。
中醫學認為七情所傷可傷臟腑,如過喜則傷心,過憂則傷脾,過怒則傷肝,過恐則傷腎,上述情緒的變化較大程度影響機體恢復,加之老年患者長期缺乏子女陪伴,內心極度孤僻[6]。故提倡在術前了解患者心理狀態,并適當予以心理疏導;很多患者可能擔心手術效果,責任護士則應向患者說明髖關節置換術對其疾病康復的重要性,并讓其了解目前本院在該項手術中取得的成績,讓其放松心態,信任主治醫師及護士,從而配合診療;并且愉悅的心情還可促進疾病康復。此外,本資料中采用中醫護理組通過對患者實施辨證施治原則,結合患者病情為患者安排合適的病房,為其營造舒適的治療環境。
術前營養狀況較差是增加術后并發癥風險及延長住院時間的相關因素,這一點業界已達共識。髖關節置換術對患者造成的創傷更易導致患者出現營養不良,所以術前加強對營養狀況的評估,盡早實施干預。既往傳統圍手術期處理一般術前1d禁食,術前6h需禁飲,而FTS理念縮短術前禁飲時間至術前2h,禁食縮短至術前6h,繼而不僅滿足患者術前營養所需,同時又能滿足胃腸道清潔,避免手術操作中或術后患者出現嘔吐及誤吸等情況。有研究[7]也證實術前對患者進行全面評估,可促進術后恢復,主要在于術前評估能夠早期發現高危患者。

