不同證型功能性消化不良與焦慮抑郁狀態的相關性
付麗鶴,時昭紅,黃亮亮
功能性消化不良(functional dyspepsia,FD)是指排除消化系統器質性病變,以上腹痛、腹脹、早飽、噯氣等為主要表現的一組臨床綜合征,發病率高,且趨于年輕化,是臨床常見的身心疾患[1]。研究報道[2],FD引起的上消化道功能障礙影響著近5%~11%的世界人口。目前,國內外關于不同證型FD病人臨床癥狀與焦慮、抑郁狀態相關性的報道相對較少。基于此,筆者收集病例,展開研究,現報告如下。
1 資料與方法
1.1 一般資料 FD組:采用隨機數字表法,選取2015年1—12月就診于武漢市中西醫結合醫院消化內科的FD病人,共60例,男21例,女39例,年齡范圍為25~65歲,年齡(47.2±9.5)歲。將其中醫辨證分型為脾虛氣滯、脾虛濕阻和脾陽虛三型,分別為28、17、15例。HS組:招募健康志愿者22例,男9例,女13例,年齡范圍為28~67歲,年齡(45.5±10.8)歲。經統計學處理,兩組性別、年齡差異無統計學意義(χ2=0.24,P=0.62;t=0.72,P=0.47),數據具有可比性。本研究符合《世界醫學協會赫爾辛基宣言》相關要求。
1.2 診斷標準 西醫診斷標準參考2006年功能性胃腸病羅馬Ⅲ標準制定[3]。中醫診斷標準參照2002年頒布的《中藥新藥治療痞滿證的臨床研究指導原則》[4]、2006年《中醫消化病診療指南》[5]及2004年《胃腸疾病中醫證候評分表》[6]制定。分為脾虛氣滯、脾虛濕阻和脾陽虛三種證型。
1.3 納入標準 (1)符合上述中西醫診斷標準;(2)年齡范圍在18~70歲,性別不限;(3)入組前4周未服用抑酸藥、促動力藥、胃黏膜保護劑及抗焦慮、抑郁藥物,如服用停藥2周后入組;(4)病人知情同意且有一定的閱讀能力及文化水平者。
1.4 排除標準 (1)有嚴重的心、腦、肝、腎等臟器病變及造血系統疾病、腫瘤病人等;(2)有消化系統器質性病變者;(3)有腹部手術史;(4)妊娠及哺乳期者;(5)有顯著精神障礙者,如有明確診斷的焦慮癥和抑郁癥;(6)正在參加其他臨床試驗的受試者。
1.5 試驗方法
1.5.1 焦慮、抑郁狀態評定 由培訓合格的固定醫師,采用醫院焦慮抑郁量表(HAD量表)[7-9]對受試對象進行問卷調查,評定其心理狀態。HAD量表共有14項,評定焦慮、抑郁狀態各7項,每項以0~3分四級評定,分別記焦慮分和抑郁分,總分0~7分表示正常,8~10分表示輕度抑郁和(或)焦慮,11~14分為表示中度抑郁和(或)焦慮,總分15~21分表示嚴重抑郁和(或)焦慮。
1.5.2 癥狀積分評定 對上腹痛、餐后飽脹、早飽、上腹燒灼感、噯氣、惡心、嘔吐7個主要癥狀進行評分,根據嚴重程度分為無、輕、中、重度4型,記錄為0、1、2、3分,各項癥狀分數累加即為癥狀總積分,積分越高表明癥狀越嚴重。
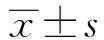
2 結果
2.1 FD組與HS組HAD量表評分比較(表1) FD組與HS組HAD量表比較,FD組焦慮、抑郁狀態評分高于HS組,差異有統計學意義(P<0.05)。
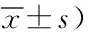
表1 功能性消化不良(FD)組與健康志愿者(HS)組醫院焦慮抑郁量表評分比較/(分,
2.2 FD組三種中醫證型間HAD量表評分比較(表2) 焦慮狀態評分,方差齊性檢驗P=0.166,方差齊。經單因素方差分析P<0.05,說明三組證型間焦慮狀態評分不等或不全相等。進一步多重比較,脾虛氣滯與脾虛濕阻、脾陽虛型比較差異有統計學意義(P=0.048、0.033);脾虛濕阻與脾陽虛比較差異無統計學意義(P=0.827)。抑郁狀態評分,方差齊性檢驗P=0.120,方差齊。經單因素方差分析P<0.05,說明三組證型抑郁狀態評分不等或不全相等。進一步多重比較,脾虛氣滯型與脾虛濕阻型比較差異有統計學意義(P=0.014),脾虛氣滯與脾陽虛型及脾虛濕阻與脾陽虛型比較差異無統計學意義(P=0.626、0.082)。
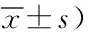
表2 功能性消化不良組三種中醫證型間醫院焦慮抑郁量表評分比較/(分,
注:與脾虛氣滯型比較,aP=0.048,bP=0.033,cP=0.014
2.3 FD組三種中醫證型癥狀積分與焦慮評分相關性分析(表3) 辨證為脾虛氣滯型及脾陽虛型FD病人癥狀積分與焦慮狀態呈顯著性正相關(rs=0.61,P=0.01;rs=0.53,P=0.04)。
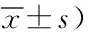
表3 功能性消化不良組三種中醫證型癥狀積分與焦慮評分相關性分析/(分,
2.4 FD組三種中醫證型癥狀積分與抑郁評分相關性分析(表4) 辨證為脾虛氣滯型及脾陽虛型FD病人癥狀積分與抑郁狀態呈顯著性正相關(rs=0.63,P<0.01;rs=0.57,P=0.03)。
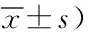
表4 功能性消化不良組三種中醫證型癥狀積分與抑郁評分相關性分析/(分,
3 討論
FD是臨床多發病,診療技術雖在不斷更新與提升,發病率仍有升高趨勢。研究表明,社會心理因素在FD發病中起著重要作用,可能是導致其治療效果不佳的原因之一[10]。與健康人相比,功能性胃腸病病人焦慮、抑郁評分顯著增高[11-12],本研究結果與此一致。
FD在中醫屬于“痞滿”“胃脘痛”等范疇[13]。其發病與情志有關系,古醫籍早有記載[14]。《素問·舉痛論》云:“……百病皆生于氣也。”《血證論》亦云:“木之性主于疏泄,食氣入胃,全賴肝木之氣以疏泄之,而水谷乃化。設肝之清陽不升,則不能疏泄水谷,濡瀉中滿之證,在所不免”。指出FD與氣機、肝木疏泄相關。其發病機制,《脾胃論》提到:“濁氣在陽,亂于胸中,則生滿閉塞”。當肝氣郁結、失于條達、橫克脾土或憂思過度,日久傷正,導致脾胃虛弱,脾失健運,胃失受納,則見痞滿、脘痛之癥。張仲景《金匱要略》中闡述“四季脾旺不受邪”,強調中氣在機體發病中的重要性。外邪、飲食或素體脾虛,均可致中氣虧虛,氣血生化無源,在內不能協調臟腑功能,脾胃升降失司發為“痞滿”;在上無以濡養神明,神明無主,出現心悸、焦慮、抑郁之象。因此,臨床中情志與FD發病是互相作用、相互影響的關系,心理因素可導致或加重FD癥狀;反之,脾失健運,又能誘發病人身心疾患。
對研究病例中醫分型,有脾虛氣滯、脾虛濕阻和脾陽虛三型。結果表明兼夾氣滯者焦慮、抑郁狀態評分明顯偏高,但脾虛氣滯病人抑郁狀態評分與脾陽虛型比較差異無統計學意義,考慮可能受入組數量及病源局限性的影響,需進一步探討。根據結果可知脾虛氣滯型FD病人精神心理因素的影響最為顯著。心理狀態的產生可分虛實,虛者心神失養也,實者大多氣機郁滯所致。脾虛氣血生化不足,心神失養即見憂思、郁悶不舒等;再兼氣滯之證,或因肝郁,疏泄失常;或因脾虛,中焦樞機不利,皆可導致氣機郁滯,加重身心疾患。臨床中FD病人多肝郁脾虛表現,且焦慮、抑郁狀態的形成與肝氣郁結密切相關[15],相比脾虛濕阻和脾陽虛型病人身心表現更明顯。據此,治療中不僅兼顧脾虛致病機制,同時根據病人精神因素的輕重需佐以疏肝理氣,協調氣機之品,方可增強療效。本研究在FD癥狀積分與焦慮、抑郁狀態評分的Spearman相關分析中得出辨證為脾虛氣滯及脾陽虛型兩者呈正相關,脾虛濕阻型癥狀積分與焦慮、抑郁評分的相關性差異無統計學意義,與其他國內研究[16]不一致,考慮和入組數量等有關,需拓展例數,進一步分析。因此臨床中既可通過焦慮、抑郁等心理因素調查,推測病人癥狀輕重,又可根據心理評估指導藥物輕重的選擇。
總之,通過本研究可知,FD病人大多伴有焦慮、抑郁狀態,且不同證型間心理狀態及癥狀的嚴重程度不同,兩者存在一定的相關性。脾虛失健是致病關鍵,兼夾氣滯者臨床表現及焦慮、抑郁狀態的程度更為顯著。西醫治療效果不佳時,可以考慮在辨證的基礎上加用健脾理氣、養心安神等藥以達中焦運化如常,心神安定之效。藥物治療是一方面,中醫講求以情養病,同樣需注重心理疏導,發揮中醫治療的優勢和特色。

