以家庭為中心的護理模式對胃食管反流病合并支氣管哮喘患兒的影響
程云仙 阿米那·吾斯曼 朱麗紅
胃食管反流病(gastroesophageal reflux disease,GERD)是指胃、十二指腸的內容物反流至食管腔或食管以外的口腔、咽喉、器官及肺部等,引起一系列不適和癥狀的疾病[1]。GERD又可分為食管內、食管外2種癥狀類型,燒心、反流即最常見的食管內癥狀;因內容物反流引起的口腔潰瘍、咽喉疼痛、耳鳴、閉塞、哮喘、咳嗽及肺炎等口咽鼻部、支氣管及肺部癥狀均屬于食管外癥狀[2]。很多GERD患者在胃鏡檢查時觀察不到任何異常表現,胃鏡報告也無異常,所以導致其拒絕接受后續檢查和治療,貽誤了最佳治療時機[3]。GERD長期未接受治療,反流物會逐漸侵蝕、損傷食管黏膜屏障,嚴重時可引起黏膜炎癥、糜爛、潰瘍及出血,日久可導致食管狹窄或發展為食管癌前病變,威脅患者生命安全[4]。有學者研究指出,GERD與支氣管哮喘具有有密切聯系,GERD是支氣管哮喘的直接或間接誘因,除了積極對癥治療外,治療期間的護理也十分關鍵[5]。基層地區很多支氣管哮喘合并GERD患兒因家庭經濟條件、家長文化素質等因素限制,疾病治療預后效果往往較差。本研究對基層地區支氣管哮喘合并GERD患兒實施以家庭為中心的護理模式,患兒治療效果、預后效果、生活質量明顯提高,現報道如下。
資料與方法
一、對象
選取2016年4月至2017年5月新疆維吾爾自治區人民醫院收治的GERD合并支氣管哮喘患兒。納入標準:(1)符合GERD合并支氣管哮喘診斷標準;(2)患兒及家屬均獲得知情同意;(3)未伴有其他嚴重臟器功能障礙、傳染性疾病、先天性心臟病及惡性腫瘤疾病。排除標準:(1)不符合GERD合并支氣管哮喘診斷標準;(2)患兒及家屬未獲得知情同意;(3)患兒伴有其他嚴重臟器功能障礙、傳染性疾病、先天性心臟病或惡性腫瘤疾病。診斷標準:參照《胃食管反流病診斷和治療的最新指南》[6]。
最終共58例患兒納入本研究。其中男性31例,女性27例。將58例患兒隨機均分為研究組和對照組,每組各29例。所有患兒及家屬均獲得知情同意。
二、方法
對照組患兒治療期間實施常規護理模式,包括調整體位、指導患兒用藥,進行咳嗽、嘔吐等對癥護理,哮喘發作時及時使用平喘藥,密切觀察患兒臨床癥狀等。
研究組患兒實施以家庭為中心的護理模式,具體包括:(1)心理護理。GERD合并支氣管哮喘除了對身體造成極大損傷外,還會帶來極大的心理壓力,尤其是年齡較小的患兒。GERD會引起患兒咽喉、口腔部位的極大不適,再加上哮喘起病急、病情進展快等特點,低齡患兒更容易出現緊張、焦慮、恐懼等不良情緒,加重哮喘癥狀,形成惡性循環。針對此類患者,護理人員應囑咐家長積極參與配合護理,病發時患兒一般比較煩躁,可通過轉移注意力的方式幫助其放松心情,如看動畫片、聽音樂、做游戲等;多與患兒及家長溝通,安撫其情緒,可以邀請往期治療康復的患兒來院與正接受治療的患兒交流,幫助其樹立治療信心,有利于提升患兒治療依從性。(2)用藥護理。GERD合并支氣管哮喘的患兒除了口服或注射相關藥物外,常通過霧化吸入療法治療,由于此療法的特殊性,容易導致患兒產生抵觸情緒,因此在開展霧化吸入療法前,護理人員應向患兒及家屬講解該療法的原理、目的、治療過程及注意事項等,請求家長協助開展治療,讓家長能夠正確的操作,護理人員對家長用藥掌握進行評估和考核,對于語言不通或年齡大的監護人能否采用標準用藥視頻的方式進行指導。告知患兒霧化吸入時盡量保持輕松的狀態,取坐位或半坐臥位,指導其掌握好按壓和吸氣的規律,藥物吸入后盡量屏氣,以保證藥物到達病灶。(3)飲食護理。很多患兒年齡較小,不明白控制飲食的重要性,加上很多家長的寵溺,導致治療期間飲食節制較差影響治療效果;針對此類家長和患兒,護理人員應向其講解飲食節制對該疾病治療的重要性,根據患兒飲食習慣制定科學的食譜,以富含維生素、營養豐富的食物為主,進食不可勉強,適量最佳,油膩、甜食及汽水等飲食盡量少食或不食,以免引起胃腸積氣或便秘,多飲清水,多食用新鮮蔬菜和水果,少食多餐,晚餐不要吃太飽,睡前4 h盡量不要飲食。(4)健康指導。入院就診時,護理人員就應及時了解患兒的家庭狀況,家屬的心理狀態,確定是否接受健康教育或根據情況調整教育計劃;通過口頭講解,發放相關疾病手冊等方式向患兒及家屬講解疾病的基本情況、發病原理、發病狀態及急性期發作的救治方法等,胸悶、干咳、氣憋、流涕、鼻塞等都是該疾病發作的典型癥狀,家屬可通過觀察以上癥狀預估兒童是否可能發病,及時做好預防措施或送往醫院治療;出院時囑咐家屬減少家中的過敏源,定期回院復診。
三、觀察指標
記錄2組患兒喘息、咳嗽及肺部哮鳴音等癥狀消失時間、出院時間;記錄2組患兒護理滿意度,護理滿意度評分分為3級:總分為100分,滿意為≥85分,基本滿意為50~84分,不滿意為≤49分,護理總滿意率=滿意率+基本滿意率;使用生活質量簡表調查所有患兒出院后1個月、3個月及6個月的生活質量,總分為100分,得分越高表示生活質量越好。
四、統計學分析
采用SPSS 19.0統計學軟件進行統計學分析。患兒年齡、身高、體質量、癥狀消失時間、出院時間、生活質量評分經統計學分析均符合正態分布,以±s的形式表示。采用t檢驗比較2組患兒年齡、身高、體質量、癥狀消失時間、出院時間、生活質量評分差異;采用χ2檢驗比較2組患兒性別、護理滿意度差異。以P<0.05為差異有統計學意義。
結 果
一、2組患兒一般臨床資料比較
2組患兒年齡、性別、身高、體質量差異均無統計學意義(表1),具有可比性。
二、2組患兒癥狀消失時間及出院時間比較
研究組患兒喘息、咳嗽及肺部哮鳴音等癥狀消失時間、出院時間均短于對照組患兒,且差異均有統計學意義(表2)。
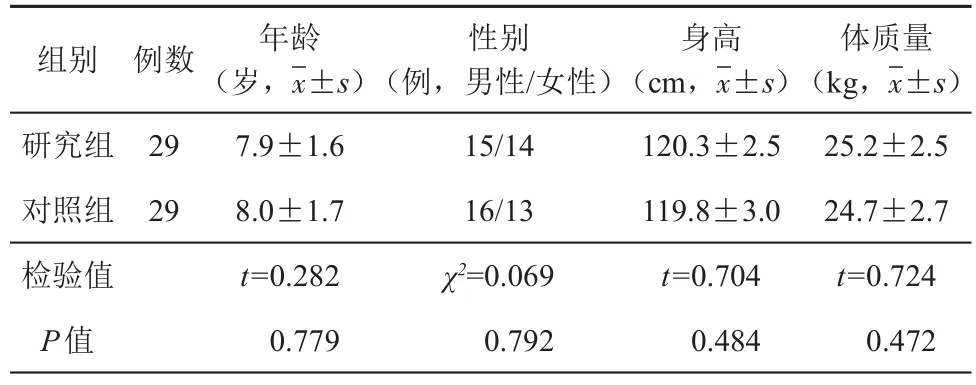
表1 2組患兒一般臨床資料比較
表2 2組患兒癥狀消失時間及出院時間比較(d,±s)

表2 2組患兒癥狀消失時間及出院時間比較(d,±s)
癥狀消失時間組別 例數 出院時間29 29研究組對照組t值P值喘息3.6±1.5 5.8±2.2 4.579<0.001咳嗽3.4±1.7 5.0±2.8 2.670 0.010肺部哮鳴音4.0±0.9 6.1±2.1 5.102<0.001 5.0±2.2 9.0±3.5 5.226<0.001
三、2組患兒護理滿意度比較
研究組患兒護理滿意度高于對照組患兒,且差異有統計學意義(表3)。
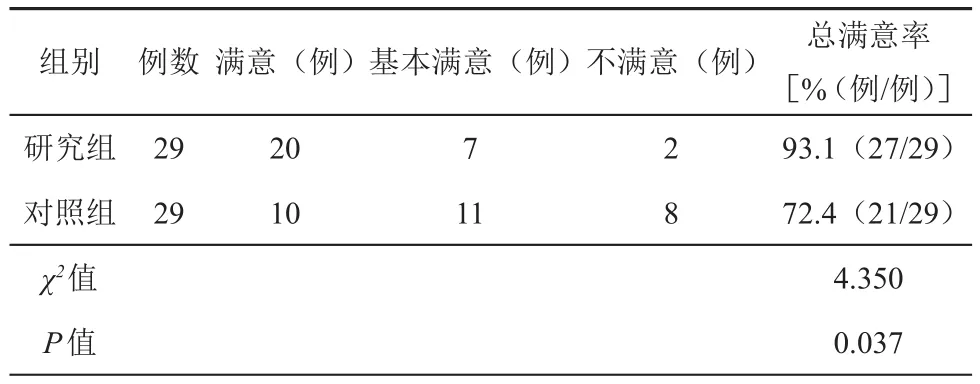
表3 2組患兒護理滿意度比較
四、2組患兒出院后生活質量評分比較
研究組患兒出院后1、3、6個月生活質量評分均高于對照組患兒,且差異均有統計學意義(表4)。
表4 2組患兒出院后生活質量評分比較(分,±s)
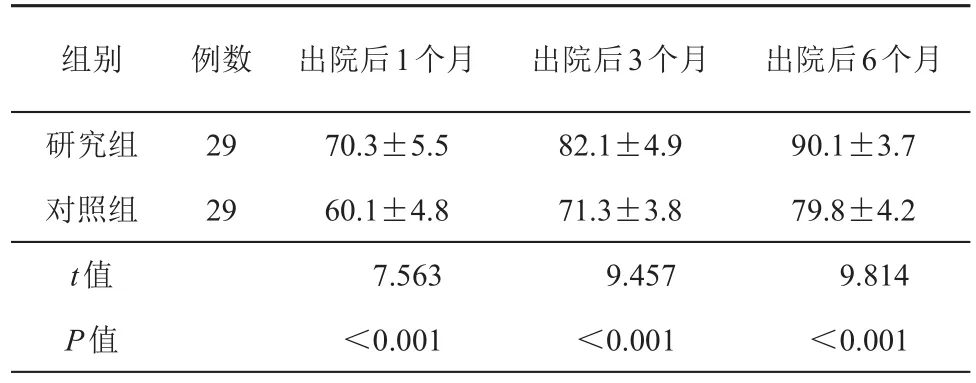
表4 2組患兒出院后生活質量評分比較(分,±s)
組別 例數 出院后1個月 出院后3個月 出院后6個月研究組對照組t值P值29 29 70.3±5.5 60.1±4.8 7.563<0.001 82.1±4.9 71.3±3.8 9.457<0.001 90.1±3.7 79.8±4.2 9.814<0.001
討 論
調查顯示,GERD是肺部疾病的誘發因素之一,慢性咳嗽、支氣管哮喘、肺炎、支氣管擴張、肺纖維化等呼吸道慢性疾病均與GERD有較大聯系[7]。GERD可以引起或使支氣管哮喘加重,但兩者間的發病機制目前尚在研究中[8]。研究顯示,支氣管哮喘患者食管pH檢測出現異常酸反流的概率可達80%以上,此類患者使用抗反流藥物或手術治療及時抑制胃食管反流癥狀后,多種呼吸道癥狀也得到明顯改善,證明異常酸反流是引起呼吸道癥狀的重要因素,同樣證明GERD是支氣管哮喘的產生和加重關鍵因素之一[9]。經臨床學者研究得出GERD引發支氣管哮喘的主要原因有:(1)患者呼吸道黏膜長期受到酸性反流物的刺激;(2)食管遠端發生酸化后,食管迷走神經被觸發,引起支氣管收縮;(3)患者呼吸功能受來自食管的炎性介質影響。及早治療對患者預后意義重大[10-11]。
為進一步對患兒及家屬提供全方位、更優質的護理服務,本院開展了以家庭為中心的護理模式實際效果研究。以家庭為中心的護理模式是近年來由美國引進的一種全新的護理概念,它要求護理人員除了重視患者治療效果外,還要意識到患者屬于一個家庭、一個社區和一種生命或文化的特殊形式[12]。雖然患者在醫院接受治療和護理,但通過患者接受治療,患者所屬的整個家庭都能了解到相應的疾病預防、管理、治療和康復等相關知識,促使整個家庭提高健康安全意識。以家庭為中心的護理模式符合中國患者對家庭的心理需求,通過提高家庭健康知識水平而提高整個社會的健康知識水平,還可進一步促進護理人員在疾病防治中發揮作用[13]。尤其是低齡慢性疾病患兒,具有病程長、易復發、并發癥嚴重等特點,出院后也需要長期觀察,這個過程若有家庭的配合,患兒后期預后效果將得到明顯提升。基層地區常常存在醫療資源緊缺、醫療衛生機構綜合服務能力低下、醫療衛生發展不平衡、疾病診療難度大等問題;同時部分患兒家長本身健康觀念較差,加之家庭經濟水平限制,患兒治療預后情況不容樂觀。本次研究給予研究組患兒以家庭為中心的護理模式,由專門責任護士全程陪護,在提高患兒護理質量的同時,也提升了家庭對醫院的信任度,更進一步加強、優化健康教育,調整教育對象、教育內容和教育形式,構建了一套內容豐富、簡潔實用、標準規范的健康教育體系。加強了患兒及家屬的心理疏導,及時改善不良情緒有利于治療和護理工作的后續開展,有利于提升患兒治療信心和依從性[11]。曾鸝等[14]將收治的64例GERD患者分為觀察組與對照組,分別采用個體化護理干預和常規護理干預,結果發現觀察組患者治療依從性、護理滿意度明顯高于對照組,與本次研究結果基本相同,證明護理質量的提升對GERD患者的治療護理效果有直接影響。
綜上,對支氣管哮喘合并GERD患兒實施以家庭為中心的護理模式,可有效提升治療效果,縮短患兒癥狀消失時間和康復出院時間,提升其后期生活質量,具有推廣價值。

