喉罩全身麻醉聯合神經阻滯麻醉在高齡病人髖部手術中的應用效果
(南華大學附屬第二醫院麻醉科,湖南 衡陽 421001)
近年來,因外傷、病理性因素導致接受髖部手術的多為高齡老年患者,該類患者基礎疾病較多,且控制不佳,圍手術期階段除了對手術及麻醉的耐受力均較差,術后并發癥增加、康復期延長。由于老年人身體機能逐漸衰弱,選擇合理的麻醉方式尤為重要[1],在某些特殊情況下,氣管插管全身麻醉并不利于高齡患者使用[2]。
高齡患者髖部手術后至下床活動前是各種并發癥高發的窗口期,如何縮短且順利度過該窗口期,對老年患者快速康復具有重要意義。術中良好的麻醉效果、術后麻醉藥物對老年人輕微的影響、術后良好的鎮痛效果,均利于患者術后早期下床從而實現快速康復。喉罩全身麻醉與神經阻滯的聯合應用,屬于臨床常見麻醉方式,在接受髖部手術的高齡患者中使用,除滿足術中需要,也有利于患者術后的快速康復。本研究選擇79例高齡髖部手術病人進行回顧性分析,對比喉罩全身麻醉聯合神經阻滯麻醉與氣管插管全身麻醉的應用效果,報道如下。
1 資料與方法
1.1 臨床資料
以本院2017年4月至2018年3月期間收治的79例高齡髖部骨折已行手術的病人為本次研究對象,按麻醉方法分為對照組(氣管插管全身麻醉)與觀察組(喉罩全身麻醉聯合神經阻滯麻醉),其中對照組病人39例,男女比例為20∶19,最小年齡78歲,最大年齡86歲,平均(82.4±4.2)歲,平均手術時間(48.7±10.6)min;觀察組病人40例,男女比例為21∶19,最小年齡79歲,最大年齡86歲,平均(82.5±3.5)歲,其平均手術時間(48.4±10.1)min。納入標準:病人均需接受髖部手術;年齡超過70歲;均知情下參加本次研究,自愿選擇麻醉方式并簽署知情同意書。兩組分別進行性別和年齡等資料對比,其差異不具有統計學意義(P>0.05),具有可比性。見表1。
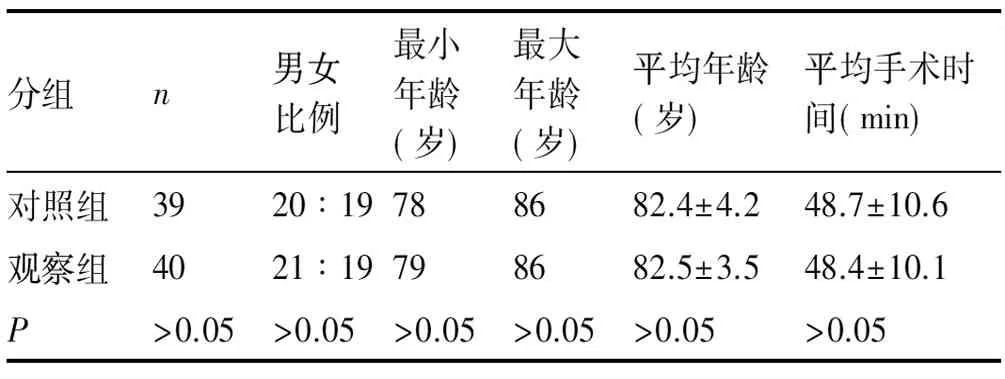
表1 兩組年齡、性別、手術時間對比
1.2 方法
病人至手術室后吸氧、建立上肢靜脈通路,密切監測心電圖和血壓變化,通過腦電雙頻譜指數(Bispectral index,BIS)監測病人大腦狀態。觀察組通過超聲引導、神經刺激儀進行定位,選擇濃度為0.33%鹽酸羅哌卡因進行病人腰叢神經、骶叢神經阻滯,其注射總量為2~3 mg/kg毫升,15 min后測定神經阻滯麻醉范圍及效果后,再進行喉罩置入全麻。對照組病人采取直接氣管插管全身麻醉。
全麻誘導:去氮給氧同時,丙泊酚靶控輸注(Target Controlled Infusion,TCI)誘導,舒芬太尼0.5~0.8 ng/kg,順式阿曲庫胺0.15 mg/kg。維持BIS值在40~60之間,根據BIS值調節丙泊酚用量。根據肌松監測儀對患者四個成串刺激(Train-of-four stimulation,TOF)值肌松監測,且當肌肉處于完全松弛狀態,選擇合適型號的喉罩對觀察組病人進行喉罩的置入[3]。對照組則優先選擇喉鏡對病人聲門進行明確,對氣管導管進行直接插入。在完成氣道的創建后,通過麻醉機的連接對機械通氣進行控制,潮氣量為6~8 mL/kg,呼吸頻率10~12次/min,氣道壓力小于25 cmH2O,維持EctCO235~45 mmHg。
麻醉維持:兩組病人均施以全憑靜脈麻醉,丙泊酚和瑞芬TCI的維持,可復合七氟醚吸入麻醉。同時對病人心率和血壓進行監測,維持在術前的基礎值25%標注。BIS值則應控制在40~60標準,按照BIS值對丙泊酴的用量進行調整。結合病人的肌松TOF值進行具體監測,對順式阿曲庫銨進行適當添加,其每次增加劑量是誘導劑量1/3。術后恢復自主呼吸,潮氣量以及呼吸頻率均恢復正常,能維持SPO2在95%以上,即拔除喉罩或氣管導管。
術后鎮痛:患者釆用靜脈自控鎮痛(PCIA),選用PCA泵,舒芬太尼100 μg+托烷司瓊5 mg,加生理鹽水至100 mL。背景流量2 mL/h,自控給藥劑量2 mL/次,鎖定時間20 min,手術結束后打開PCA泵。
1.3 觀察指標
記錄兩組病人誘導前(T0)、切皮前5 min(T1)、切皮后5 min(T2)、切皮后30 min(T4)、術畢離開手術室(T5)各時段MAP(平均動脈壓)、HR(心率),按照麻醉醫生經驗,同時結合BIS(40-60間)、BIS值標準,對鎮痛與肌松藥進行追加,并對丙泊酸的用量進行調節,以維持其麻醉深度。術后1、2、4、8、12、24、36、48 h按照視覺模擬法(Visual Analogue Scale,VAS)評估術后疼痛程度,0分表示無痛,1~3分表示輕度疼痛,4~6分表示中度疼痛,7~10分表示重度疼痛。
1.4 統計學分析
選擇SPSS 21.0軟件處理本次研究數據,計量資料和計數資料分別用t、χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 麻醉后心率、血壓水平
進行心率、舒張壓、收縮壓對比時,觀察組各項指標均優于對照組(P<0.05),如表2。
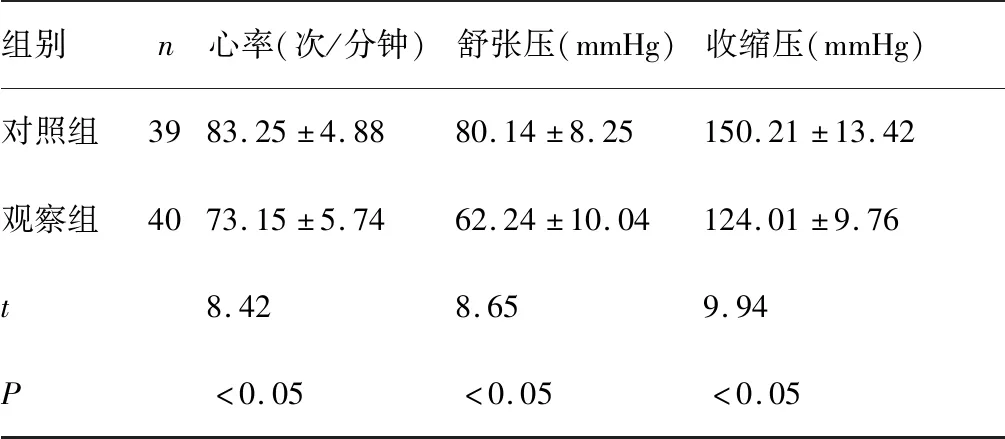
表2 兩組病人麻醉后心率、舒張壓、收縮壓對比情況
2.2 VAS疼痛評估
術后1、2、4、8、12、24、36、48 h按照VAS標準進行疼痛評分,觀察組各項指標均比對照組理想(P<0.01),如表3所示。
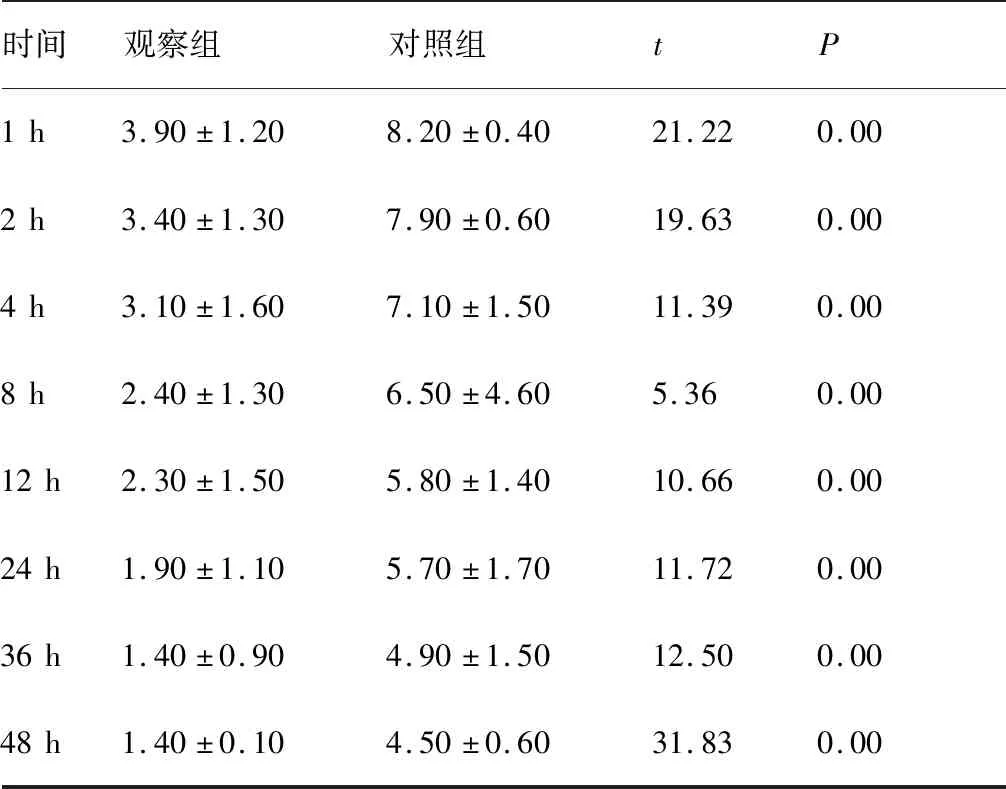
表3 兩組病人不同時間VAS疼痛評分對比 (分)
3 討 論
隨著我國平均壽命的延長,臨床上髖骨骨折病人主要為高齡人群,早期予以內固定的治療,可以顯著減少并發癥和病死率,且此種優勢主要表現為年齡超過80歲的人群。麻醉方式常選擇全身麻醉,可給患者提供舒適的麻醉體驗的同時,亦便于對患者實現有效供氧。然而,全麻氣管插管屬于刺激強烈的操作,通常會對病人造成較大影響,因此,選擇適宜的氣道管理尤為重要。
在臨床醫學中,高齡病人髖部手術的持續增加,需要醫護人員加強重視力度,尤其是麻醉方法的合理選擇,屬于現代麻醉學的重要研究內容之一。有研究指出,麻醉方式是高齡髖部骨折患者圍術期并發癥發生的獨立危險因素之一[4],老年病人大動脈血管彈性和順應性降低,氣管插管及拔管的強烈刺激可能引起血壓的劇烈波動,增加了高齡高血壓患者圍術期心、腦血管意外的危險性[5],全麻藥物能使高齡患者出現術后短暫的意識混亂和記憶喪失。喉罩是聲門以上的通氣裝置,和傳統氣管插管對比發現,對病人咽喉部刺激較小,喉嚨痛的發生率明顯低[6],可以明顯減少對咽喉部的機械刺激和損傷。
有研究指出,在全身麻醉中加入神經阻滯可以改善術后早期和中期的功能結果和術后疼痛管理[7],同樣在超聲引導下腰叢、骶叢神經阻滯麻醉可有效地減輕患者的疼痛,減少術中阿片類藥物的用藥量,并且對患者血流動力學影響較小,能有效維持血流動力學的平穩[8],且神經阻滯鎮痛作用時效較長,可延續至術后,亦可減少術后靜脈鎮痛泵阿片類的用藥量。
綜上所述,在接受髖部手術高齡病人中,采取喉罩全身麻醉聯合神經阻滯麻醉,其應用效果比較理想,滿足了手術對麻醉效果的需求,術中生命體征平穩,氣管刺激小,且能有效實施術后的疼痛管理,促進患者盡早活動,對該類患者的快速康復起到了關鍵作用,值得臨床推廣實踐。

