骨饑餓綜合征導致低鈣抽搐一例報道并文獻復習
王玉霞,于露,曾慶萃,劉曉峰,龍懷聰*
骨饑餓綜合征(hungry bone syndrome,HBS)是指嚴重的原發性甲狀旁腺功能亢進及術前高骨轉換的患者在甲狀旁腺切除術后出現甲狀旁腺激素被抑制,從而導致快速的、嚴重的、持久的低鈣血癥,同時可合并低磷、低鎂血癥。HBS可表現為骨脫鈣、骨變形、高血鈣、腎結石、病理性骨折等一系列病理活動過程。臨床少見,主要分為原發性、繼發性、三發性三類。HBS是甲狀旁腺功能亢進患者行甲狀旁腺部分切除術后一種少見的并發癥。當血鈣<2.0 mmol/L時,可導致低鈣抽搐,當血鈣<0.88 mmol/L時,患者可出現除骨骼肌抽搐外的呼吸肌強直性痙攣,發生低鈣危象,導致呼吸困難,嚴重可危及生命。本文將通過1例HBS導致低鈣抽搐成功救治的病例,結合系統文獻復習,旨在提高HBS的診療水平。
1 病例簡介
患者,男,28歲,因“全身骨、關節疼痛3年余,加重9個月”于2018-01-23收住四川省醫學科學院·四川省人民醫院。患者3年前無明顯誘因出現右膝關節疼痛,2年前外院就診,發現右膝關節囊腫,行手術治療。9個月前患者開始出現雙側肋骨、腰骶部、足跟及腹股溝區疼痛,外院診斷考慮“類風濕關節炎”,外院查:骶髂關節CT示“(1)雙側骶髂關節骨質增生、退變;(2)雙側髂骨骨質缺損;(3)左側股骨頭、頸低密度影,考慮為囊性變”;骨ECT示“顱骨放射性分布增高,呈‘頭盔征’,雙側肋骨及肋軟骨交界處點狀放射性濃聚影,呈‘串珠征’,部分骨代謝增高表現(見圖1),考慮代謝性骨病”;血清電解質示“血清鈣2.96 mmol/L(參考范圍:2.11~2.52 mmol/L),血清磷0.56 mmol/L(參考范圍:0.85~1.51 mmol/L)”。2018-01-22于本院風濕免疫科門診查血清鈣2.89 mmol/L,血清磷0.60 mmol/L,堿性磷酸酶581 U/L(參考范圍:45~125 U/L),骨代謝指標:β-膠原特殊序列2 099 ng/L(參考范圍:43~783 ng/L),總Ⅰ型前膠原氨基端延長肽320.40 μg/L(參考范圍:9.06~76.24 μg/L),25-羥基維生素D 8.67 μg/L(參考范圍:≥30.00 μg/L),人類白細胞抗原B27(HLA-B27)陰性。既往史:5年前發現雙腎結石,行經尿道取石。首次入院查體:血壓112/62 mm Hg(1 mm Hg=0.133 kPa),跛行步態,各椎體無明顯壓痛。入院查血清鈣2.94 mmol/L,血清磷0.54 mmol/L,堿性磷酸酶496 U/L,甲狀旁腺素(PTH)1 275 ng/L(參考范圍:10~69 ng/L),糖類抗原CA72-4 22.83 U/ml(參考范圍:<6.90 U/ml)。顱骨及骶髂關節攝片示“雙側顳部重疊影區透光度增高,雙側顳部及枕部顱骨厚薄不均,左側為甚,內緣皮質不均勻(見圖2),原因?代謝性骨病樣改變?其他?雙側骶髂關節的關節面密度增高,其關節間隙模糊欠清,關節間隙變窄,以左側為甚,考慮骶髂關節炎可能大,其他?請結合臨床及相關檢查考慮;腰椎生理弧弓存在,序列連續;腰椎椎體形態及骨質未見確切異常;腰椎的椎間隙未見增寬、變窄”。甲狀腺彩超示“甲狀腺左側葉下極探及大小29 mm×17 mm低回聲團塊,邊界清晰,形態較規則,血流信號1~2級;左上甲狀旁腺7 mm×3 mm,左下甲狀旁腺7 mm×3 mm,右上甲狀旁腺6 mm×4 mm,右下甲狀旁腺5 mm×4 mm,呈稍高回聲結節,邊界清晰,形態規則,血流信號未見明顯異常”。甲狀腺ECT示“甲狀腺左葉中下份后方結節影,考慮甲狀旁腺腺瘤并功能亢進所致”。骨密度檢查示“腰椎骨密度(-3.1 SD)低于同齡參考范圍(參考范圍:-1.0~1.0 SD);左側股骨骨密度(-3.5 SD)低于參考范圍(參考范圍:-1.0~1.0 SD)。骨質疏松?”,診斷:(1)原發性甲狀旁腺功能亢進,甲狀旁腺腺瘤,繼發性高鈣血癥;(2)繼發性重度骨質疏松。治療給予充分水化,降鈣素肌肉注射,呋塞米利尿,血鈣下降至2.79 mmol/L,擬給予帕米磷酸鹽輸注,但患者要求出院。
患者出院后7 d,于2018-03-09入本院血管外科住院行“雙側甲狀旁腺探查+左側甲狀旁腺切除+雙側喉返神經探查+術中冰凍”,術中冰凍“左下甲狀旁腺”送檢為增生的甲狀旁腺組織。術后病理示甲狀旁腺腺瘤(見圖3)。術后第1天查PTH<3 ng/L,血清鈣2.20 mmol/L,術后第3天血清鈣1.79 mmol/L,治療給予靜脈補鈣3 g/d,同時口服鈣爾奇D(惠氏制藥有限公司)0.6 g,3次/d,骨化三醇軟膠囊(青島正大海爾制藥有限公司)0.5 μg,2次/d。術后第8天患者自動出院,出院時查血清鈣1.79 mmol/L。后患者感全身麻木,間斷于當地醫院門診靜脈補鈣3 g/d治療,但仍有每日感全身麻木不適。
術后1個月,患者于2018-04-08于本院門診查血清鈣1.29 mmol/L,第3次入院。入科后查PTH 24 ng/L,維生素D 69.005 μg/L(參考范圍:≥30.000 μg/L),血清鈣1.76 mmol/L,血清磷1.74 mmol/L,堿性磷酸酶478 U/L。立即給予5%葡萄糖125 ml+10%葡萄糖酸鈣6 g靜脈泵入補鈣,維生素D240萬U肌肉注射,入院后12 h,患者出現低鈣抽搐,伴呼吸困難,心電監護示心率130次/min,呼吸28次/min,血氧飽和度81%,查血清鈣1.61 mmol/L,立即靜脈緩推10%葡萄糖酸鈣3次,共3 g,入院第1天共靜脈補鈣12 g,口服鈣爾奇D 0.6 g,4次/d,骨化三醇軟膠囊0.5 μg,4次/d,靜脈滴注門冬酸鉀鎂等,此后根據血清鈣調整靜脈補鈣量,前3 d每日靜脈補鈣量12 g,后減量為靜脈補鈣9 g,1次/d,共9 d;6 g,1次/d,共3 d,后患者感肢端麻木次數較前明顯減少,復查血清鈣2.15 mmol/L,后出院。出院繼續服用碳酸鈣D3600 mg,2次/d,骨化三醇軟膠囊0.25 μg,1次/d。
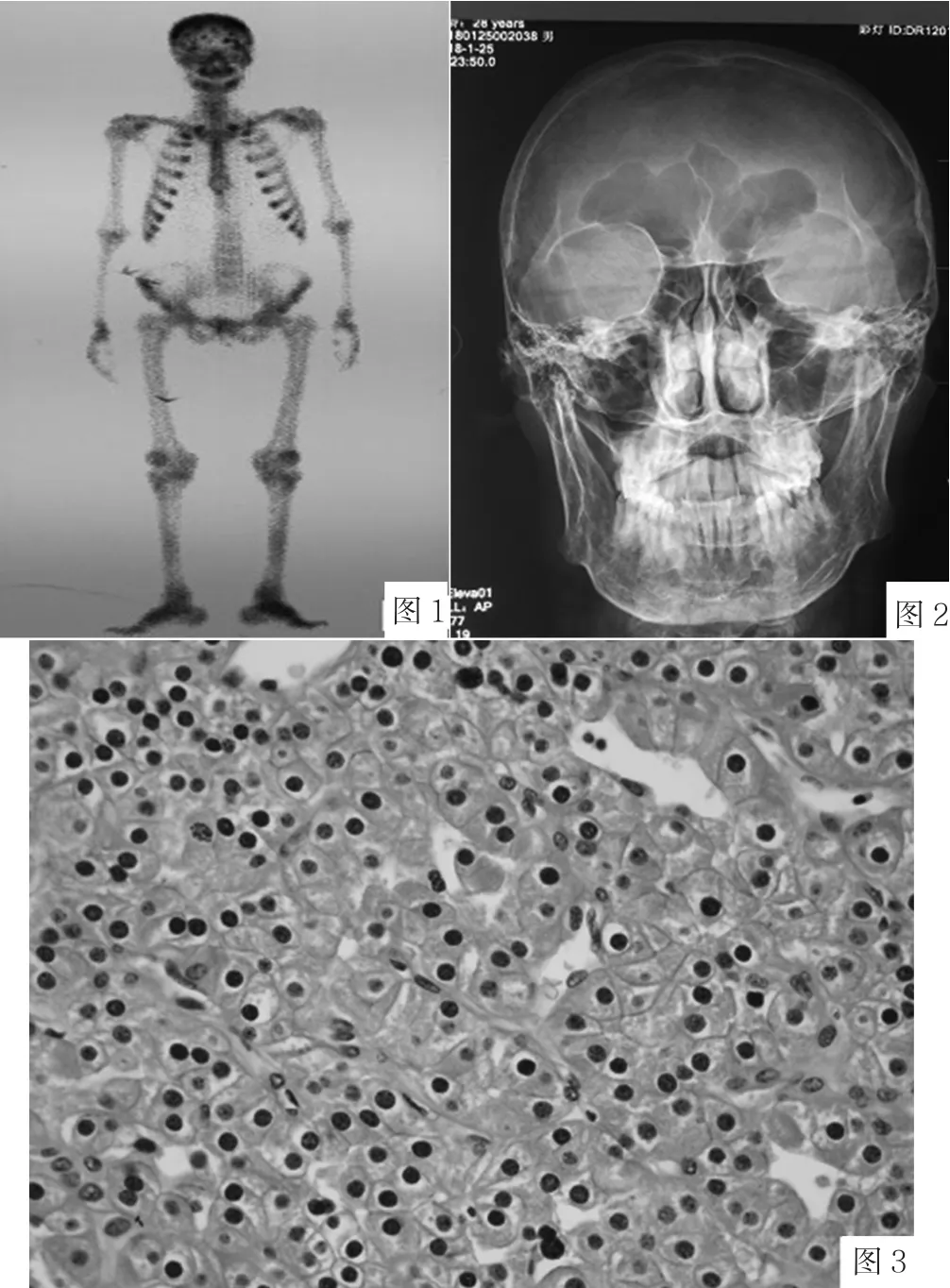
圖1 骨ECT:顱骨放射性分布增高,呈“頭盔征”,雙側肋骨及肋軟骨交界處點狀放射性濃聚影,呈“串珠征”,部分骨代謝增高表現Figure 1 Bone emission computed tomography:radioactive distribution of skull increased,showing a “helmet sign”. Radioactive concentration at the junction of bilateral ribs and costal cartilage showed a “string of beads sign”. Some bone metabolism increased圖2 顱骨攝片:雙側顳部重疊影區透光度增高,雙側顳部及枕部顱骨厚薄不均,左側為甚,內緣皮質不均勻Figure 2 X-ray of skull:the translucency of overlapping shadow area of bilateral temporal region increased,skull thickness of bilateral temporal and occipital region was uneven,especially on the left side,and cortex of inner margin was uneven圖3 左下甲狀旁腺活檢病理示:甲狀旁腺腺瘤(HE,中倍放大)Figure 3 Left inferior parathyroid gland biopsy:parathyroid adenoma
2 文獻復習
以“骨饑餓綜合征(hungry bone syndrome)”“原發性甲狀旁腺功能亢進綜合征(primary hyperparathyroidism syndrome)”“原發性甲旁亢術后(postoperative treatment of primary hyperparathyroidism)”“低鈣血癥(hypocalcemia)”“低鈣危象(hypocalcic crisis)”為關鍵詞,于萬方數據知識服務平臺、中國知網、PubMed中檢索關于HBS及HBS導致低鈣抽搐的文獻,檢索時間為建庫至2018年3月,共檢索到30篇關于HBS的文獻,其中國內4篇,國外26篇,共122例HBS患者。其中原發性甲狀旁腺功能亢進術后發生HBS者53例,病因包括甲狀旁腺腺瘤42例(79.2%),甲狀旁腺癌6例(11.3%),甲狀旁腺增生2例(3.8%),異位甲狀旁腺腺瘤1例(1.9%),多發性內分泌腫瘤(原發性甲狀旁腺功能亢進,Graves'病,肢端肥大癥)1例(1.9%),Ⅰb型假性甲狀旁腺功能減退癥1例(1.9%)。53例患者中男16例,女37例;年齡10~68歲,平均年齡(35.2±11.5)歲;病程2~6年,平均病程(3.4±1.3)年;平均PTH(252±12)ng/L;合并多發性棕色瘤4例,病理性骨折1例。
繼發性甲狀旁腺功能亢進術后發生HBS者69例,病因包括腎衰竭68例(98.6%),前列腺癌1例(1.4%)。69例患者中男31例,女38例;年齡59~67歲,平均年齡(62.0±3.8)歲;病程6~12年,平均病程(8.3±2.5)年;PTH最高108 ng/L;合并多發性棕色瘤1例。經t檢驗結果顯示,原發性HBS患者平均年齡小于繼發性HBS患者,平均病程短于繼發性HBS患者,差異均有統計學意義(t=-18.131,-12.977,P<0.001)。
122例HBS患者中發生低鈣抽搐4例,其中3例為手足抽搐,1例為舌肌抽搐導致失語;發生喉頭痙攣1例;心律失常2例(見表1)[1-4]。
3 討論
3.1 發病機制 HBS是一種少見的甲狀旁腺切除術后并發癥,早在1948年ALBRIGHT和REIFEN-STEIN對其進行報道,指出其發生率為13%~30%[5]。這種嚴重的低鈣血癥被認為是由于作用于破骨細胞骨吸收的PTH突然減少,而成骨細胞成骨的過程并未受影響,從而導致大量血鈣入骨。其臨床表現為低鈣相關的神經肌肉激惹性增加,輕者可出現肢端麻木,嚴重時可發生低鈣抽搐,喉頭水腫,甚至心律失常。嚴重低鈣血癥同時可伴有低鎂[6]。
3.2 危險因素 HBS是多因素造成的原發性甲狀旁腺功能亢進術后出現的嚴重并發癥。HBS發展的危險因素包括:大的甲狀旁腺腺瘤,年齡>60歲,術前血清PTH、鈣和堿性磷酸酶水平高。一項系統評價針對HBS的危險因素進行調查,發現高齡、甲狀旁腺術中切除體積偏大、放射檢查骨病嚴重以及維生素D缺乏均為其發生的危險因素,同時發現25%~90%的患者影像學均有骨病表現,僅0~6%的患者無骨骼受累[7]。有研究指出術前25-羥基維生素D的缺乏與HBS無關,經多變量分析與HBS唯一有關的因素為術前高PTH水平,由于HBS在術前不能被準確預知,因此建議術后常規給予補充鈣劑和維生素D改善骨代謝[8]。術前低骨礦化及甲狀旁腺腺瘤過大均為HBS發生的風險因素[7]。CAMPUSANO等[4]報道1例29歲甲狀旁腺功能亢進術后出現HBS的患者,初始骨密度T評分明顯偏低(L2~L4:-3.14;股骨頸:-3.07),經過18 d的鈣輸注,骨密度增加了17%,治療147 d后骨密度正常,增加了61%,指出術前松質骨密度對HBS的發生起預測作用。有研究對一組病例進行分析后發現,堿性磷酸酶是HBS的預測變量,堿性磷酸酶可反映骨代謝中骨的吸收及破壞[6]。術后堿性磷酸酶的下降為預測HBS發生的指標之一。本研究患者術前PTH高達1 275 ng/L,血清鈣2.96 mmol/L,血清堿性磷酸酶581 U/L,且骨病嚴重,骨密度減低考慮為發生嚴重HBS導致低鈣抽搐的主要原因。因此,臨床上對患病時間長,術前血清鈣及血清堿性磷酸酶升高,骨骼受累嚴重,術前PTH水平高的原發性或繼發性甲狀旁腺功能亢進患者,均需警惕術后出現嚴重HBS,發生低鈣抽搐,喉頭水腫,甚至心律失常等致死性風險。

表1 發生低鈣抽搐HBS患者一般資料Table 1 General data of HBS patients with hypocalcemic tetany
3.3 預防及治療 雙磷酸鹽類藥物術前治療已被認為是減少術后低鈣血癥的方法之一,但到目前為止,無前瞻性研究[7]。一項回顧性分析對37例終末期腎病合并甲狀旁腺功能亢進術后患者進行調查,其中27例術前使用帕米磷酸鹽,術后血鈣中位數為2.30 mmol/L,僅2例需靜脈注射葡萄糖酸鈣;而未使用帕米磷酸鹽的10例患者,術后第1天血鈣降至中位數2.08 mmol/L,均需靜脈注射葡萄糖酸鈣,術前給予雙侖磷酸鹽與術前口服大劑量骨化三醇及鈣劑相比,可減少術后密切監測血清鈣的次數,縮短住院時間,降低病死率,但從遠期來看,雙侖磷酸鹽可能延緩骨重塑[9]。盡管在高危患者中預防HBS包括術前維生素D,但雙磷酸鹽類藥物的作用尚未確定[10]。隨著骨骼重新礦化,骨生化標志物恢復正常,HBS得到緩解。當血清鈣<2.00 mmol/L時,可導致低鈣抽搐,對于嚴重的低鈣血癥引起手足抽搐、喉痙攣、驚厥或癲癇大發作,必要時需在重癥監護室中心靜脈導管下靜脈注射10%葡萄糖酸鈣10~20 ml,抽搐嚴重者,可持續靜脈泵入鈣劑,速度不超過元素鈣4 mg·kg-1·h-1(1 g葡萄糖酸鈣含93 mg元素鈣),定期監測血清鈣,使其維持在2.00~2.20 mmol/L,避免發生高鈣血癥導致致死性心律失常。HBS早期每日補鈣量6~12 g,且需靜脈補充,口服補鈣易早期進行,治療的持續時間取決于HBS的癥狀和嚴重程度,HBS維生素D及鈣劑的替代治療可能需要1年,甚至更長。有報道腎移植的甲狀旁腺功能亢進術后HBS的替代治療可長達20個月。ANDRYSIAK-MAMOS等[11]發現特立帕肽(teriparatide acetate)可用于需要長時間靜脈補鈣的HBS患者。患者術后早期于外院門診每日靜脈補鈣量3 g,不能有效改善其低鈣血癥,入本院時出現嚴重低鈣導致全身抽搐,心律失常,經靜脈泵入葡萄糖酸鈣及靜脈補鈣等搶救治療后緩解,靜脈補鈣時間長達45 d,可見對HBS的早期認識及充分及時的補鈣可減少低鈣導致的不良事件發生,減少死亡風險。
HBS常被誤診為“風濕”“骨病”等,常發現即為中晚期,手術雖解除原發病灶,但其出現的繼發骨損傷難以恢復,應早診斷、早治療。在甲狀旁腺功能亢進術后出現的低鈣應及時做出正確的分析及判斷,對高風險人群,如高齡、患病時間長、術前血清鈣及血清堿性磷酸酶升高,骨骼受累嚴重,術前PTH水平高等患者,在術前應進行有效的預測和評估,減少HBS導致低鈣危象的發生。
作者貢獻:王玉霞進行文章的構思與設計,文章的可行性分析,文獻/資料收集,撰寫論文;王玉霞、于露、曾慶萃、劉曉峰進行文獻/資料整理;王玉霞、龍懷聰進行論文的修訂,負責文章的質量控制及審校,對文章整體負責,監督管理。
本文無利益沖突。

