結節病肺部首發不典型癥狀1例
鐘文靜,戰鵬,喬峰,朱曉峰,鄒志田
(佳木斯大學附屬第一醫院 胸外科,黑龍江 佳木斯 154002)
1 臨床資料
患者,女,52歲,無業,以間斷性干咳4個月為主訴于2018年5月29日入院。患者4個月前無明顯誘因出現咳嗽,呈間斷性。不伴咳痰、低熱、盜汗、乏力、胸悶、胸痛、氣短、咯血等癥狀。期間多次靜點抗生素治療,癥狀緩解后停藥。患者曾于外院行胸部CT檢查提示縱隔占位,給予電子支氣管鏡相關檢查等未能明確病理診斷,遂來佳木斯大學附屬第一醫院求進一步診治。患者發病以來,一般情況未見異常。患者既往史、個人史、家族史、月經婚育史及體格檢查均無特殊,并否認有滑石粉、二氧化硅、鈹等無機或有機粉塵接觸史。
入院空腹血常規提示白細胞3.03×109個/L,尿常規、凝血、生化、心電圖未見特殊異常,胸部256層螺旋增強CT提示縱隔及肺門多發性淋巴結增大(見圖1)。PET-CT顯像診斷意見:①右側鎖骨上區、縱隔內、雙肺門、雙側前肋隔腳、雙側后肋隔腳、門腔間隙內多發淋巴結,PET呈異常放射性濃聚,考慮為結節病可能,不完全除外淋巴結惡性病變(見圖2);經電子支氣管鏡給予左側隆嵴下方1.0 cm處進針,行經支氣管針吸活檢術(transbronchial needle aspiration,TBNA)檢查,余未見明顯器質性異常。送檢經TBNA檢查相關沖洗液組織細胞學提示懷疑為結核(見圖3);縱隔送檢組織病理提示送檢物內見少量的淋巴細胞、中性粒細胞及個別的上皮樣細胞,局部組織捻挫(見圖4)。
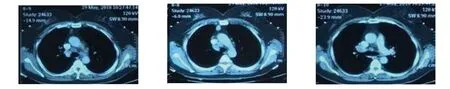
圖1 胸部256層螺旋增強CT(縱隔窗)
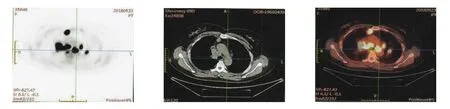
圖2 以FDG為顯影劑的胸部PET-CT
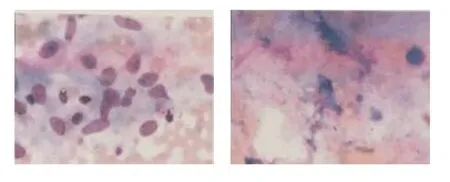
圖3 組織細胞學觀察
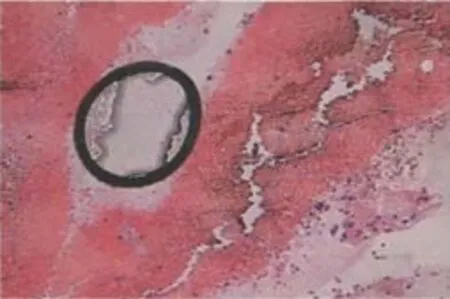
圖4 TBNA活檢縱隔組織病理學觀察
綜合患者臨床資料,故確斷為結節病。考慮該患者表現僅為間斷性干咳,無其他相關伴隨癥狀,無血清學炎癥證據,胸部CT及PET-CT等僅提示淋巴結的異常,無其他明顯器質性改變,給予霧化吸入布地奈德混懸液,3次/d,2 mg/次治療,癥狀改善后出院,并囑定期復查相關影像學檢查。3個月后隨訪回示患者未進行藥物使用,偶有干咳表現,無其他伴隨癥狀,正常生活質量無影響。
2 討論
結節病在亞洲人群中發病率不高,是一種可累及全身多種系統(以呼吸系統受累最常見)、病因不明、以細胞免疫功能改變為主的自身免疫性疾病。根據患者累及系統的不同,可有不同的表現,甚至表現為無任何癥狀及體征,其中肺部癥狀常與有淋巴結轉移的肺部惡性腫瘤、淋巴瘤、肺結核等疾病表現不易區分,可表現為胸悶、干咳、胸痛等,且發病率低于伴有淋巴結腫大的其他肺部疾病。診斷需結合患者癥狀、影像特點、細胞學、組織病理檢查等多方面,考慮非干酪壞死性肉芽腫是其組織病理學特點,故還需除外異物反應、硅肺、慢性鈹中毒等所致的肉芽腫方可最終確診結節病,故易漏診和誤診。90%~95%的結節病患者有胸部CT改變,表現甚多,主要是雙肺門淋巴結對稱增大、縱隔淋巴結腫大以及肺實質受累。HRCT、PET-CT、多層螺旋CT灌注成像技術等輔助檢查的進步及運用,極大地幫助肺部為首發癥狀的結節病的鑒別及診斷。且TBNA、超聲支氣管鏡引導下的經支氣管針吸活檢術(EBUS-TBNA)、經縱隔鏡等組織提取術的運用,提高在診斷結節病需依靠的組織病理學檢查的檢出率。雖然此患者的細胞學及病理檢查結果分析均未能明確診斷,但清楚的影像學檢查為結節病的診斷提供證據[1]。
目前,在治療結節病時,需在分析患者癥狀、影像學結果、肺功能、特定器官受累輕重等多方面后,再決定是否規律地給予以糖皮質激素為首選,輔以免疫抑制藥物如MTX、來氟米特、抗-TNF,以及生物療法等的藥物治療。但大部分患者無需用藥物治療。臨床中,糖皮質激素多以口服用于結節病治療,可當部分患者主要表現為咳嗽、肺實質無或較輕累及時,或有支氣管受累,以及口服激素咳嗽癥狀效差時,吸入激素有一定的治療效果。這可能是由于患者氣道存在高反應性,而吸入性糖皮質激素主要作用氣道,而非肺實質,抑制受累氣道的炎癥介質釋放和降低氣道高反應性[2]。遺憾的是,吸入性糖皮質激素用于結節病的治療尚缺乏規范性。雖然機體對結節病有一定的自我恢復傾向,預后較好,可由于一旦開始口服藥物治療,患者至少要堅持12~18個月,較長的療程及藥物副反應等原因導致患者依從性降低,治療結果受到影響。
因此,對結節病的診治,臨床醫生需具體情況具體分析,努力解決臨床中亟待解決的難題,從而減輕患者的痛苦。

