單孔胸腔鏡亞肺葉切除切口原位留置粗管與細管引流的對比研究*
張曙光,劉文科,朱沛姚,張林,董思遠
(中國醫科大學附屬第一醫院 胸外科,遼寧 沈陽 110001)
單孔胸腔鏡手術已經為大家所接受,相比多孔胸腔鏡手術,單孔腔鏡手術能夠降低術后疼痛和縮短住院時間[1]。為了使手術更加微創,有的醫院已經開展無氣管插管、無引流管和尿管的無管單孔胸腔鏡手術[2]。為了安全和便于術后管理,大部分醫院在單孔胸腔鏡手術后仍留置胸腔引流管。為了減少創傷,避免增加引流管切口,一般將引流管原位留置在手術切口;有的選擇靠近切口邊緣,有的選擇放在切口中央。隨著手術例數的增多,發現傳統的粗引流管仍會帶來較強的切口部位疼痛,并且有時會影響切口的局部愈合,甚至拔管后需要二次處理切口。所以,對于單孔腔鏡下做亞肺葉切除、未行淋巴結清除的患者,筆者開始嘗試采用中心靜脈管來代替傳統胸腔引流管,并取得了較好效果。
本研究采用隨機對照的方法,對于單孔胸腔鏡行亞肺葉切除的患者,隨機使用常規胸腔閉式引流管(外徑28Fr)和中心靜脈導管(外徑7Fr)切口原位留置引流,并比較這兩種不同管徑的引流管對患者術后引流、拔管時間、切口愈合情況、疼痛評分和舒適評分等的影響,從而選擇最佳引流方式。
1 資料與方法
1.1 一般資料
選取中國醫科大學附屬第一醫院胸外科2016年9月-2017年3月采用單孔胸腔鏡行肺部分切除的患者,共60例,年齡18~70歲,美國麻醉醫師協會(American Society of Anesthesiologists,ASA)麻醉風險評分Ⅰ級,體質指數(body mess index,BMI)<25 kg/m2。患者經術前CT評估,可進行單孔胸腔鏡手術,且病變大小、位置可行亞肺葉切除;術中病理明確證實為肺大泡、良性腫瘤、原位腺癌(adenocarcinoma in situ,AIS)和不典型腺瘤樣增生(atypical adenomatous hyperplasia,AAH)[3],最終行亞肺葉切除。其中,男38例,女22例,平均年齡45.8歲,肺大泡合并自發性氣胸患者26例、肺良性腫瘤14例、AIS和AAH 20例。根據采用常規28Fr引流管和中心靜脈管方式將患者分為粗管組和細管組,按照手術先后順序隨機分組,每組30例。本研究已經醫院倫理委員會批準通過,并且患者知情同意。
1.2 手術方式和置管方法
全麻雙腔插管單肺通氣,切口在腋前線5肋間,切口長度3或4 cm,切口保護套保護切口,應用10 mm 30°胸腔鏡,單孔操作。亞肺葉切除采用強生或柯惠胸腔鏡的切割閉合器。亞肺葉切除后仔細止血,檢查無出血后,胸膜腔灌注生理鹽水,麻醉師機械通氣脹肺,壓力為20 cmH2O,保證切緣無滲血漏氣,如果存在滲血或漏氣,采用4-0普理靈線縫合,直至檢查無滲血及漏氣。
切口用薇喬縫合線,1-0縫合肌肉層,3-0縫合皮下,皮膚采用訂皮器訂合;充分排除胸膜腔氣體,肺復張完全時將切口徹底縫合。引流管均用2-0薇喬縫合線固定;粗管引流在縫合前留置縫線,在拔管時同時用于閉合引流管口;細管引流無需預留縫線,直接拔除引流管,加壓包扎即可,引流管固定線均在拔管同時拆除。
1.3 引流管管理
手術當天每隔1 h觀察引流管通暢情況,防止引流管堵塞,如有堵塞,生理鹽水沖洗引流管,保證通暢。術后1 d開始,每隔3 h觀察引流管通暢程度,并接間接負壓吸引(最大10 cmH2O),囑患者深咳后,直至無氣泡引出。每天檢查床頭胸片,當肺復張良好時,積液積氣,引流前24 h低于150 ml則接10 cmH2O負壓,囑患者深咳無氣體引出后,即拔除引流管,一般術后1或2 d拔除引流。
1.4 疼痛及舒適度評分
術后根據患者需求,應用泰勒寧口服止痛;出院當天進行回顧性疼痛和舒適度評分。疼痛視覺模擬評分(visual analogue scale,VAS):在紙上面劃一條10 cm的橫線,橫線的一端為0,表示無痛;另一端為10,表示劇痛;中間部分表示不同程度的疼痛。讓患者根據自我感覺在橫線上劃一記號,表示疼痛的程度。舒適度評分(Bruggrmann comfort scale,BCS),0分為持續疼痛;1分為安靜時無痛,深呼吸或咳嗽時疼痛嚴重;2分為平臥安靜時無痛,深呼吸或咳嗽時輕微疼痛;3分為深呼吸時亦無痛;4分為咳嗽時亦無痛。
1.5 統計學方法
采用SPSS 20.0軟件統計數據,計量資料用均數±標準差(±s)表示,兩組獨立樣本采用t檢驗比較;計數資料用百分比(%)表示,采用Fisher確切概率法檢驗。P<0.05為差異有統計學意義。
2 結果
引流管理中發現,粗管患者未出現引流管阻塞,但在細管中6例出現管腔阻塞或引流不暢,其中3例為纖維素條索造成管腔阻塞,另外3例為中心靜脈管引流管孔被肺壓迫,從而造成引流不暢,調整角度后引流通暢。
兩組患者術后引流量、拔管時間及術后住院時長比較,差異均無統計學意義(P>0.05)。引流部位的切口,細管組為Ⅰ級愈合;粗管組3例出現引流口周圍皮膚缺血壞死,均由少量外壓所致,不需要清創處理,平均愈合時間2或3 d;粗引流管口閉合縫線,術后7或8 d拆線,切口愈合良好。觀察前期,由于樣本量較小,切口愈合的差異無統計學意義,但臨床差異比較明顯,隨著樣本量增加,切口愈合的差異有統計學意義,細管組優于粗管組。患者出院當天,疼痛VAS評分顯示,細管引流疼痛明顯輕于粗管引流組;BCS舒適評分顯示,細管引流的舒適度明顯優于粗管引流,差異有統計學意義(P>0.05)。見附表。
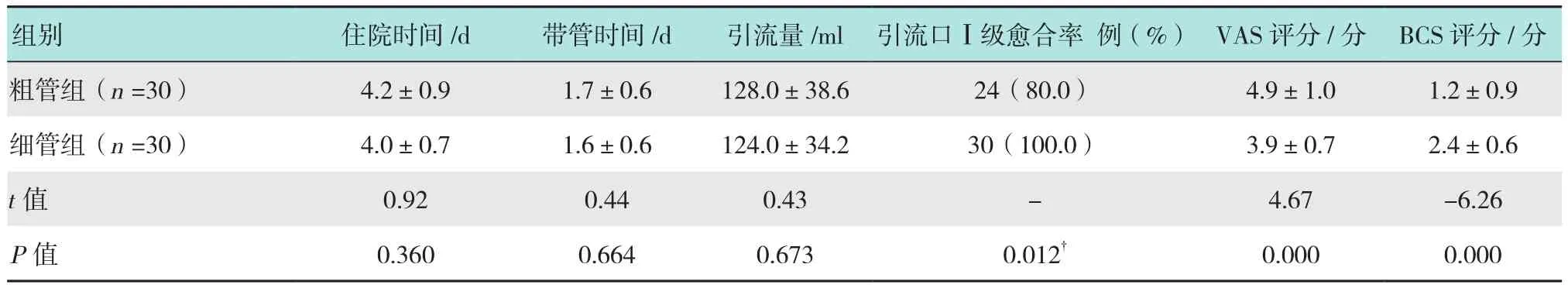
附表 兩組患者手術情況比較Attached table Comparison of surgical conditions between the two groups
3 討論
快速康復外科概念在20世紀90年代中提出后,隨著胸腔鏡技術的進步,使得胸外科的快速康復成為可能[4-5]。近年來,由于腔鏡手術技術的發展,單孔胸腔鏡手術逐漸開展,僅用一個小切口就能完成以前較為復雜的手術,創傷越來越小。但是,關于引流管的位置擺放和引流管類型的選擇,各個醫院及不同術者都有不同的嘗試,大多選擇切口原位留置引流,這樣留置引流對于切口創傷有一定影響,有的胸外科中心對于較小創傷開始嘗試不留置引流管,甚至開始嘗試無氣管插管、無尿管和無引流管的無管外科[2,6-8]。國內大部分醫院仍選擇保留引流管,將引流管的管徑盡量變細,并選取不同的材質[9-11]。本院考慮到胸膜腔的特殊性,為了術后安全,仍然選擇留置引流管。本院手術室內常備引流管外徑為32 Fr和28 Fr兩種,根據上述文獻報道和筆者在臨床觀察中發現,引流管直徑越小,患者的疼痛和創傷越小,所以筆者嘗試用管徑更細的中心靜脈管來替代常規引流管,為了手術安全,本研究僅限于亞肺葉切除的患者。通過對60例單孔胸腔鏡亞肺葉切除患者的隨機對照研究發現,使用細管引流同樣能達到充分引流,也可避免粗管帶來的切口損傷,還能消除不留置引流管帶來的無法觀察術后引流的隱患。有研究[2]報道,無引流的部分患者術后胸膜腔積液較多,需胸膜腔穿刺,所以留置引流也可避免穿刺帶來的二次損傷。細管引流術后,帶管時間和出院時間也有減少的傾向,由于樣本量較小,差異無統計學意義。由于中心靜脈管的管徑較細,采用中心靜脈管作為引流管容易阻塞,造成引流不暢,需要加強引流管管理,必要時予以沖洗或調整位置。本研究發現,細管引流優勢明顯,所以后續沒有增加研究的樣本量,結束本研究。后續胸外科同類手術患者,若采用引流管均首選采用細管引流。本研究用數據證實,對于單孔胸腔鏡亞肺葉切除的患者,可以采用細管引流,通過加強觀察管理,能取得和粗管同樣的療效,并避免粗管帶來的創傷,能減輕疼痛和增加患者舒適度,同時可以避免無引流管帶來的胸膜腔積液積氣,降低無法觀察胸膜腔引流帶來的風險和再次穿刺等帶來的損傷。
綜上所述,對于單孔胸腔鏡亞肺葉切除的患者,使用細管切口原位引流,能使引流充分、疼痛減輕,并且減少切口損傷,可以替代原位粗管引流。

