心臟再同步化治療后心功能恢復正常的預測因素分析
李娜,董穎雪,劉飛,李國草,Chandran Sadees Clarance,于曉紅,張榮峰,王楠,肖憲杰,尹曉盟,夏云龍,高連君
部分心力衰竭患者的心電圖上可表現出房室間及室內的傳導延遲或束支阻滯,其中完全性左束支阻滯(CLBBB)的臨床意義尤為重要[1-3]。心臟再同步化治療(CRT)于20世紀90年代應用于臨床,其有效性已得到眾多大型臨床研究的證實[4-5]。鑒于植入CRT手術操作復雜且治療費用相對昂貴,因此術前對其預期療效進行有效預測、合理篩選患者顯得至關重要。我們發現臨床中部分患者經CRT后心功能可完全恢復正常, NYHA心功能可恢復至Ⅰ級且左心室射血分數(LVEF)恢復正常、左心室內徑也恢復正常,其機制尚不明確,而針對此類患者的研究也相對較少。若CRT后心功能能夠恢復并維持正常,則提示此類患者的“心肌病”可能并非心肌本身病變,可能存在CLBBB引發心臟收縮功能受損的可能,是可以通過CRT治愈的,為將來更新臨床治療思路,包括希蒲系統起搏治療CLBBB引發的心力衰竭奠定基礎。本研究旨在分析CRT后心功能恢復正常患者的臨床特征,尋找CRT后心功能恢復正常的預測因素。
1 資料與方法
研究資料:連續入選自2013年1月至2016年9月于我院心律失常中心首次植入CRT且隨訪資料完整的患者。入選患者符合2013年歐洲心臟病學會(ESC)制定的CRT植入指征[6]。對所有研究對象的性別、年齡、合并疾病情況、心力衰竭相關生化指標、心電圖特點、超聲心動圖指標、雙心室電極距離及雙室電極位置等資料采用回顧性研究。定義真性CLBBB為在CLBBB基礎上QRS時限≥140 ms (男性)或≥130 ms(女性);QRS波在V1導聯的呈Qs形或r波振幅< l mm而呈rS形,aVL導聯的q波振幅<l mm;QRS波 在Ⅰ、aVL、V1、V2、V5、V6等 導聯中至少有兩個或兩個以上導聯存在切跡或頓挫[7-8]。至少隨訪24個月,評估所有研究對象的超聲心動圖指標[如左心室舒張末期內徑(LVEDD)、左心房內徑及LVEF等]、心電圖特點(QRS時限變化)以及心功能狀態。CRT后心功能恢復正常定義為CRT 后6個月NYHA心功能Ⅰ級,LVEF≥50%,且左心室舒張末內徑恢復正常(≤50 mm)且穩定1年以上。
統計學處理:使用SPSS 22.0統計軟件進行統計學分析。正態分布的計量資料以均數±標準差表示,組間比較采用t檢驗;非正態分布的計量資料以中位數(四分位數)表示,組間比較采用秩和檢驗;計數資料用百分數表示,采用連續性校正χ2檢驗或Fisher確切概率檢驗;等級計數資料采用秩和檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 65例患者的一般特征
70例患者成功植入CRT,5例未能完成隨訪,余65例患者完成隨訪,平均隨訪(37.4±17.6)個月。其中女性23例(35.4%),平均年齡(62.6±8.5)歲。術前具有心肌梗死病史者14例(21.5%),有擴張型心肌病病史者40例(61.5%),有高血壓史者6例(9.2%);慢性心房顫動病史者12例(18.5%),有室性心動過速病史者19例(29.2%)。
65例患者中,44例患者CRT后有應答,應答率67.7%。隨訪期內,所有患者中共6例經CRT后心功能恢復正常,發生率9.2%;非真性CLBBB的患者共53例,1例患者心功能恢復正常,發生率1.8%;真性CLBBB患者共12例,5例患者心功能恢復正常,發生率41.7%。
2.2 心功能恢復正常患者與未恢復正常患者的臨床特征比較(表1)
與未恢復正常患者比較,心功能恢復正常患者的心力衰竭病史短、真性CLBBB患者比例高、左心房內徑小、右心室電極位于心尖部的較少,且術后QRS時限明顯縮短(P均<0.05)。
2.3 CRT后心功能恢復正常的預測因素分析(表2)
在所有CRT后的患者中,經Logistic分析后篩選所得部分指標與心功能恢復正常與否存在顯著相關性,并進一步行多因素Logistic回歸分析顯示,真性CLBBB是CRT后心功能恢復正常的預測因子(OR=12.452,95%CI:3.235~36.682,P=0.012)。
2.4 CRT應答患者中心功能恢復正常與心功能未恢復正常患者的臨床特征比較(表3)
表1 CRT后心功能恢復正常患者與心功能未恢復正常患者的臨床特征比較
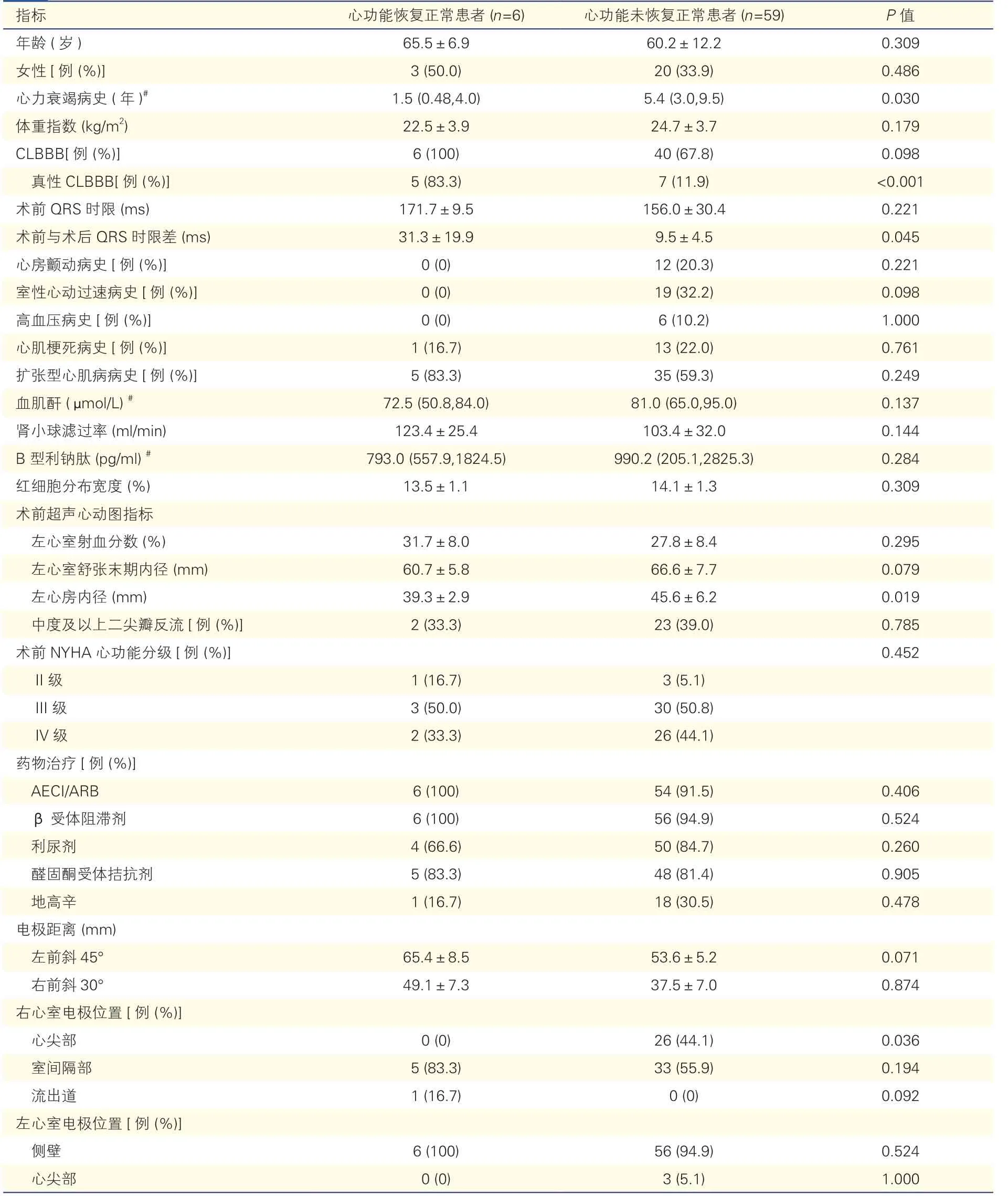
表1 CRT后心功能恢復正常患者與心功能未恢復正常患者的臨床特征比較
注:CRT:心臟再同步化治療;CLBBB:完全性左束支阻滯;ACEI:血管緊張素轉換酶抑制劑;ARB:血管緊張素Ⅱ受體拮抗劑;#:以中位數(四分位數)表示
年齡 (歲) 65.5±6.9 60.2±12.2 0.309女性[例 (%)]3 (50.0) 20 (33.9) 0.486心力衰竭病史 (年)# 1.5 (0.48,4.0) 5.4 (3.0,9.5) 0.030體重指數 (kg/m2) 22.5±3.9 24.7±3.7 0.179 CLBBB[例 (%)]6 (100) 40 (67.8) 0.098真性CLBBB[例 (%)]5 (83.3) 7 (11.9) <0.001術前QRS時限 (ms) 171.7±9.5 156.0±30.4 0.221術前與術后QRS時限差 (ms) 31.3±19.9 9.5±4.5 0.045心房顫動病史[例 (%)]0 (0) 12 (20.3) 0.221室性心動過速病史[例 (%)]0 (0) 19 (32.2) 0.098高血壓病史[例 (%)]0 (0) 6 (10.2) 1.000心肌梗死病史[例 (%)]1 (16.7) 13 (22.0) 0.761擴張型心肌病病史[例 (%)]5 (83.3) 35 (59.3) 0.249血肌酐 (μmol/L) # 72.5 (50.8,84.0) 81.0 (65.0,95.0) 0.137腎小球濾過率 (ml/min) 123.4±25.4 103.4±32.0 0.144 B型利鈉肽 (pg/ml) # 793.0 (557.9,1824.5) 990.2 (205.1,2825.3) 0.284紅細胞分布寬度 (%) 13.5±1.1 14.1±1.3 0.309術前超聲心動圖指標左心室射血分數 (%) 31.7±8.0 27.8±8.4 0.295左心室舒張末期內徑 (mm) 60.7±5.8 66.6±7.7 0.079左心房內徑 (mm) 39.3±2.9 45.6±6.2 0.019中度及以上二尖瓣反流[例 (%)]2 (33.3) 23 (39.0) 0.785術前NYHA心功能分級[例 (%)]0.452 II級 1 (16.7) 3 (5.1)III級 3 (50.0) 30 (50.8)IV級 2 (33.3) 26 (44.1)藥物治療[例 (%)]AECI/ARB 6 (100) 54 (91.5) 0.406 β受體阻滯劑 6 (100) 56 (94.9) 0.524利尿劑 4 (66.6) 50 (84.7) 0.260醛固酮受體拮抗劑 5 (83.3) 48 (81.4) 0.905地高辛 1 (16.7) 18 (30.5) 0.478電極距離 (mm)左前斜45° 65.4±8.5 53.6±5.2 0.071右前斜30° 49.1±7.3 37.5±7.0 0.874右心室電極位置[例 (%)]心尖部 0 (0) 26 (44.1) 0.036室間隔部 5 (83.3) 33 (55.9) 0.194流出道 1 (16.7) 0 (0) 0.092左心室電極位置[例 (%)]側壁 6 (100) 56 (94.9) 0.524心尖部 0 (0) 3 (5.1) 1.000

表2 CRT后心功能恢復正常的預測因素分析
表3 CRT后44例應答患者中心功能恢復正常患者與心功能未恢復正常患者的臨床特征比較

表3 CRT后44例應答患者中心功能恢復正常患者與心功能未恢復正常患者的臨床特征比較
注:CRT:心臟再同步化治療;CLBBB:完全性左束支阻滯;ACEI:血管緊張素轉換酶抑制劑;ARB:血管緊張素Ⅱ受體拮抗劑;#:以中位數(四分位數)表示
年齡 (歲) 65.5±6.9 62.4±10.2 0.477女性[例 (%)]3 (50.0) 11 (28.9) 0.304心力衰竭病史 (年)# 2.5 (0.48,4.0) 6.0 (2.9,10.0) 0.041體重指數 (kg/m2) 22.5±3.9 24.7±3.8 0.199 CLBBB[例 (%)]6 (100) 29 (76.3) 0.181真性CLBBB[例 (%)]5 (83.3) 6 (15.8) 0.001術前QRS波時限 (ms) 171.7±9.5 161.5±32.1 0.448術前與術后QRS時限差 (ms) 31.3±19.9 14.0±7.7 0.150心房顫動病史[例 (%)]0 (0) 6 (15.8) 0.573室性心動過速病史[例 (%)]0 (0) 13 (34.2) 0.088高血壓病史[例 (%)]0 (0) 4 (10.5) 1.000心肌梗死病史[例 (%)]1 (16.7) 10 (26.3) 0.612擴張型心肌病病史[例 (%)]5 (83.3) 24 (63.2) 0.045血肌酐 (μmol/L) # 72.5 (50.8,84.0) 81.0 (73.5,92.5) 0.090腎小球濾過率 (ml/min) 123.4±25.4 101.5±31.4 0.113 B型利鈉肽 (pg/ml) # 793.0 (557.9,1824.5) 889.8 (198.3,2404.5) 0.259紅細胞分布寬度 (%) 13.5±1.1 14.1±1.5 0.295術前超聲心動圖指標左心室射血分數 (%) 31.7±8.0 24.7±6.5 0.022左心室舒張末期內徑 (mm) 60.7±5.8 68.4±10.1 0.077左心房內徑 (mm) 39.3±2.9 45.4±6.0 0.022中度及以上二尖瓣反流[例 (%)]2 (33.3) 18 (47.4) 0.521術前NYHA心功能分級[例 (%)]0.353Ⅱ級 1 (16.7) 1 (2.6)Ⅲ級 3 (50.0) 19 (50.0)Ⅳ級 2 (33.3) 18 (47.4)藥物治療[例 (%)]AECI/ARB 6 (100) 35 (92.1) 0.625 β受體阻滯劑 6 (100) 37 (97.4) 0.874利尿劑 4 (66.6) 31 (81.6) 0.400醛固酮受體拮抗劑 5 (83.3) 31 (81.6) 0.918地高辛 1 (16.7) 16 (42.1) 0.234電極距離 (mm)左前斜45° 55.4±8.5 48.6±5.4 0.440右前斜30° 40.1±7.3 38.6±6.5 0.802右心室電極位置[例 (%)]心尖部 0 (0) 18 (47.4) 0.028室間隔部 5 (83.3) 20 (52.6) 0.158流出道 1 (16.7) 0 (0) 0.136左心室電極位置[例 (%)]側壁 6 (100) 36 (94.7) 0.987心尖部 0 (0) 2 (5.3) 1.000
在44例CRT應答患者中,心功能恢復正常者與心功能未恢復正常者的性別、年齡、NYHA心功能分級、體重指數(BMI)、紅細胞分布寬度(RDW)、B型利鈉肽(BNP)、腎小球濾過率(GFR)、血肌酐、基礎疾病(包括心肌梗死、心房顫動、高血壓、室性心動過速)、心電圖特點(包括CLBBB、QRS時限及術前與術后QRS時限差)、超聲心動圖指標(包括LVEDD、中度及以上二尖瓣反流)、雙心室電極距離以及抗心力衰竭藥物應用情況的差異均無統計學意義(P>0.05);而心力衰竭病史、真性CLBBB、左心房內徑、右心室心尖部電極位置、擴張型心肌病病史以及術前LVEF的差異有統計學意義(P均<0.05)。
Logistic回歸分析提示(表4),在有應答患者中,真性CLBBB是CRT后心功能恢復正常的預測因子(OR=14.435,95%CI:2.161~24.863,P=0.018)。
2.5 真性CLBBB與非真性CLBBB患者CRT后的療效比較
CRT后6個月,真性CLBBB患者預后明顯優于非真性CLBBB患者。二者的LVEF的改善[(15.50±13.45)% vs (4.19±3.34)%]、QRS時限 差[(28.15±19.17)ms vs (11.92±4.03)ms]及LVEDD變 化[(9.00±7.93)mm vs (2.62±1.60)mm]的差異均有統計學意義(P<0.05)。平均隨訪(37.4±17.6)個月,真性CLBBB患者的死亡率低于非真性CLBBB患者(0% vs 23.7%,P=0.030)。
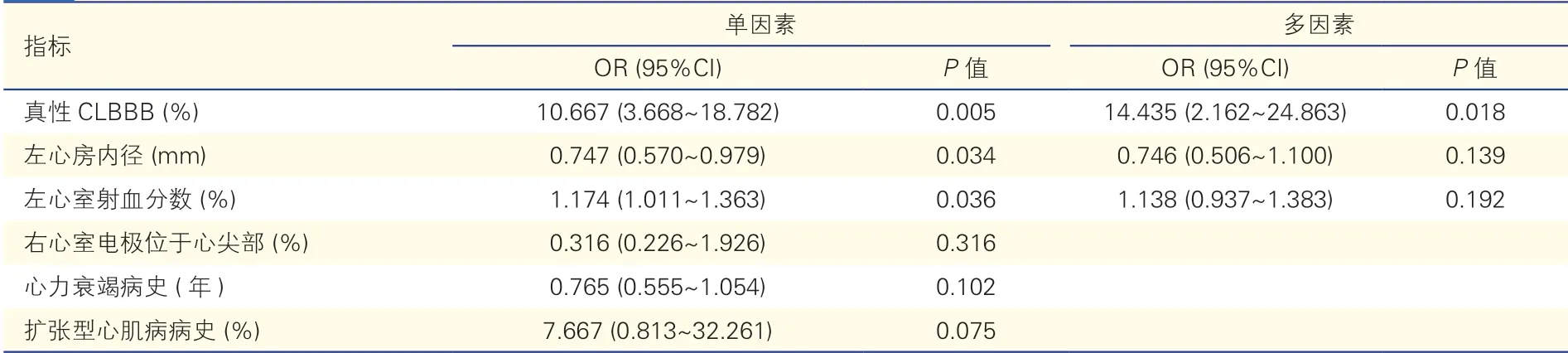
表4 在有應答患者中CRT后心功能恢復正常的預測因素分析
3 討論
本研究發現,CRT能夠改善心力衰竭患者的臨床癥狀、心功能和心臟重構。CRT后部分患者心功能可以恢復至正常。心力衰竭病史短、擴張型心肌病、真性左束支阻滯、左心房內徑無顯著增大[9-10]、右心室電極位于非心尖部以及術后QRS縮短明顯有助于預測CRT術后心功能恢復正常。CRT后心功能恢復正常患者中,真性CLBBB比例顯著增高(83.3% vs 11.9%),且對CRT后心功能恢復正常預測價值最高。
眾多的臨床研究已經證實左束支阻滯患者CRT術后預后更佳[1-3]。2012年,一項納入COMPANION、CARE-HF、MADIT-CRT、RAFT 四項臨床試驗的5 356 例患者的Meta分析顯示,CRT后左束支阻滯組患者的心力衰竭住院率和死亡率顯著降低,然而非CLBBB患者對CRT反應幾乎無效,此外,即使QRS時限<150 ms的CLBBB患者CRT后亦能產生良好的臨床獲益[11]。Vaillant等[12]也有上述類似的發現。本研究中,經CRT后心功能完全恢復正常的患者中,術前心電圖均表現為CLBBB形態。以上均提示CLBBB為CRT后良好應答的預測因素。
然而,隨著研究的逐漸深入,部分學者認為傳統的CLBBB定義尚不能完全反應左束支傳導無殘存。陸續有學者提出真性CLBBB這一概念。Padanilam等[13]指出真性CLBBB時在心電圖上應滿足V1導聯起始R波≤1 mm和(或)aVL導聯起始Q波≤1 mm;Strauss等[7]進一步提出QRS中部切跡的形成是t-CLBBB的關鍵性特點,I、aVL、V1、V2、V5、V6導聯中至少兩個應存在切跡,另外 QRS時限需滿足≥140 ms(男性)或≥130 ms(女性)。隨著影像學技術的進步,真性CLBBB這一概念被進一步提示。心臟磁共振檢查顯示,與傳統的CLBBB患者相比,真性CLBBB患者的心室間隔到側壁運動的延遲更明顯[14]。一項研究指出,心臟磁共振心室激動呈現為“U 型”的真性CLBBB患者CRT術后實現100%心室重構逆轉[15]。此外,超聲心動圖斑點追蹤等影像學技術指導下發現,心室運動非同步的患者其中大多符合真性CLBBB的心電圖標準,提示真性CLBBB能夠更好地反應左室的非同步化運動[16-18]。
Perrin等[8]的研究表明,在以“Padanilam”定義的真性CLBBB為標準的情況下,真性CLBBB的患者較非真性CLBBB的患者CRT后左心室收縮功能有著更顯著的改善。簡立國等[19]研究亦表明,真性CLBBB的患者較非真性CLBBB的患者CRT術后NYHA心功能分級及6分鐘步行試驗結果得到顯著提高。Tian等[20]一項前瞻性研究結果顯示,真性CLBBB患者植入CRT后80%受試者出現超反應。García-Seara等[21]通過對Struass及Padanilam“雙重”標準定義下真性CLBBB患者與非真性CLBBB患者CRT后死亡率的比較,發現真性CLBBB患者術后死亡率顯著低于非真性CLBBB患者;類似于以上研究,本研究發現,真性CLBBB對CRT后心功能恢復正常的預測價值最高。然而,有研究以CRT術后左心室收縮末期容積較基線水平減少≥15%作為有應答的標準,結果顯示,經過1年的隨訪期,在納入的335例患者中共205例(61%)有應答,其中真性CLBBB應答率為65%,而非真性CLBBB應答率為59%,差異無統計學意義[22],這提示真性CLBBB可能與CRT后的應答無明顯相關性,但是這可能與該研究隨訪時間較短有關。
CLBBB可以有效預測CRT后患者超應答的深層機制一直都是探討的熱點。CLBBB可以使左心室的電激動和機械收縮的模式發生改變,進而導致了LVEF的降低,研究亦提示,長期的CLBBB可能導致左室擴張,加重心力衰竭[23-29]。在杜克大學進行一項回顧性研究顯示,94例LVEF正常的CLBBB患者,發生左心室收縮功能障礙(LVEF≤45%)的風險是正常QRS時限患者的3.78倍,發生左心室收縮功能障礙的中位時間為3.86年[30]。因此,CLBBB可能是導致該類患者心室擴大,心力衰竭發生的主要原因。這類患者在CRT后,因左心室的非同步化機械運動得以改善,心功能隨之明顯提高甚至恢復正常。近年來,眾多的希氏束起搏糾正CLBBB從而顯著改善心功能的病例也進一步提示此類患者的“心肌病”可能并非心肌本身病變,真正的病因是CLBBB引發心臟收縮功能受損[31-32]。然而,與CLBBB相比,真性CLBBB患者心室不同步的表現更為明顯[15-17],這可能是真性CLBBB可以更好預測患者CRT術后超應答的原因之一。真性CLBBB的識別和機制的探討可能會為未來心力衰竭患者治療的突破起到不可忽視的作用。
結論:CLBBB可能引發“擴張型心肌病”樣的心力衰竭改變,CRT治療能夠顯著改善此類患者的心功能甚至使心功能恢復正常。真性CLBBB是CRT術后心功能恢復正常最強的預測因子。期待有進一步的多中心、大樣本研究以進一步證實。
利益沖突:所有作者均聲明不存在利益沖突

