北京市通州區產前檢查依從性研究
趙志玲 劉崢 劉玨 徐相蓉 王海俊 羅樹生
2016年世界衛生組織(WHO)發布了“世衛組織關于開展產前保健促進積極妊娠體驗的建議”,其對產前檢查的推薦從至少4次提高到至少8次,認為4次不足以保證孕產婦和新生兒健康[1-2]。我國基本公共衛生服務對產前檢查的基本要求是達到5次[3],目前中國產前檢查率已經處于高水平,2016年全國產前檢查率已經達到96.6%[4]。
雖然目前的產前檢查率處于很高的水平,但是孕產婦和新生兒的健康水平尚未達到理想水平。國內有研究發現,產前檢查少于5次對孕期健康和分娩結局都有影響[5],最近的研究表明,產前檢查次數不足和不按照檢查時間要求產檢與早產和低出生體重相關[6],而采取正規有效的產前檢查能有效改善圍生兒的預后[7]。我國目前高產前檢查率的數據后面可能存在著產前檢查及時性不足,產前檢查質量不高的問題,同時內容可能不足,預防性措施可能不到位,例如個性化的營養推薦,生活行為改變等。有必要了解我國產前檢查水平的地區和人群差異,找出薄弱人群,提出提高產前檢查水平的建議。
北京市作為我國經濟最發達地區之一,產前保健覆蓋面廣,保健水平高。本文旨在分析北京市通州區住院分娩產婦產前檢查次數的變化趨勢,以及產婦接受產前檢查次數和檢查時間的依從性,找出影響孕婦及時接受產前檢查的因素,提出提高產檢保健質量的建議。
對象與方法
一、對象
本研究為回顧性研究,資料來源于通州區婦幼保健院信息管理人員從北京市婦幼衛生信息系統提取的數據,研究對象包括所有在2012年9月—2017年2月建立圍產檔案并且于2013年7月—2017年12月期間在通州區分娩的產婦,共有全區11個分娩醫院的54 239個樣本。
二、方法
1. 分析指標:分析指標來自婦幼衛生信息系統中的圍產檔案、門診常規產前檢查和住院分娩信息三個部分,包括一般人口學特征(年齡、民族等)、既往疾病史、生育史(孕次、產次等)、每次產前檢查的時間和內容、分娩結局等。產前檢查指標主要包括總的產前檢查次數以及在孕早、中、晚期的分布。我國基本公共衛生服務規范對產前檢查的基本要求是達到5次,具體要求是:第1次在孕13周前,第2次16~20周,第3次21~24周,第4次28~36周,第5次37~40周。本文對孕婦在每次規定的時間內接受了產前檢查定義為符合規范,如果在5個時間段都接受了產前檢查則認為完全符合規范;用遵從某次規定時間接受了產前檢查的產婦除以總產婦數得到該次的規范產前檢查率,用遵從規定時間接受了全部應該進行產前檢查的產婦除以總產婦數得到完全規范產前檢查率。(完全)規范產前檢查率高的群體則認為產前檢查依從性好。對于早產的產婦,只要在分娩前遵從規定時間接受了全部應該進行的產前檢查,也視為符合完全規范產前檢查。
2.統計學處理:采用STATA 15.0進行統計分析,計算產前檢查率的時間變化趨勢,分組比較接受產前檢查的人群特征差異,利用Logistic多因素模型分析對產前檢查依從性的影響因素。
結 果
一、產前檢查次數
產婦的總檢查次數在5年間有一定升高,2013—2015年的檢查次數中位數均為9次,2016和2017年分別上升到10次和11次。同時,次數的分布較寬,2017年的產檢次數上、下四分位數分別是13次和6次(圖1)。
二、規范產前檢查率
不考慮檢查時間,簡單計算產婦完成至少5次產前檢查的比例從2013年至2017年分別是:64.7%、74.4%、67.6%、79.2%、79.3%;5年來均處于較高的水平并有一定上升。與此同時,按照基本公共衛生服務時間規范完成全部產前檢查的產婦比例則要低得多,從2013年的12.9%逐漸上升到2017年的45.2%(圖2)。從每次的規范檢查率來看,第1次(<13周)的檢查率在2016年之前遠低于后4次檢查率,2013年只有18.4%,2016年和2017年上升到70%左右,和后面4次水平相當。第1次產檢后的其他4次產前檢查率上升幅度較小(圖2)。
三、不同產婦特征的產前檢查依從性
25歲以下婦女在各個時段的規范產前檢查率均為最低,且與其他年齡段比較差距較大;文化程度越低的婦女檢查率越低,初中及以下文化程度與其他組相比差距較大;專業技術人員檢查率最高,失業和農林牧漁業較低;丈夫和妻子均為外省戶籍的檢查率最低;有過自然流產史的檢查率高;有家族史(高血壓、糖尿病等)的檢查率高(表1)。
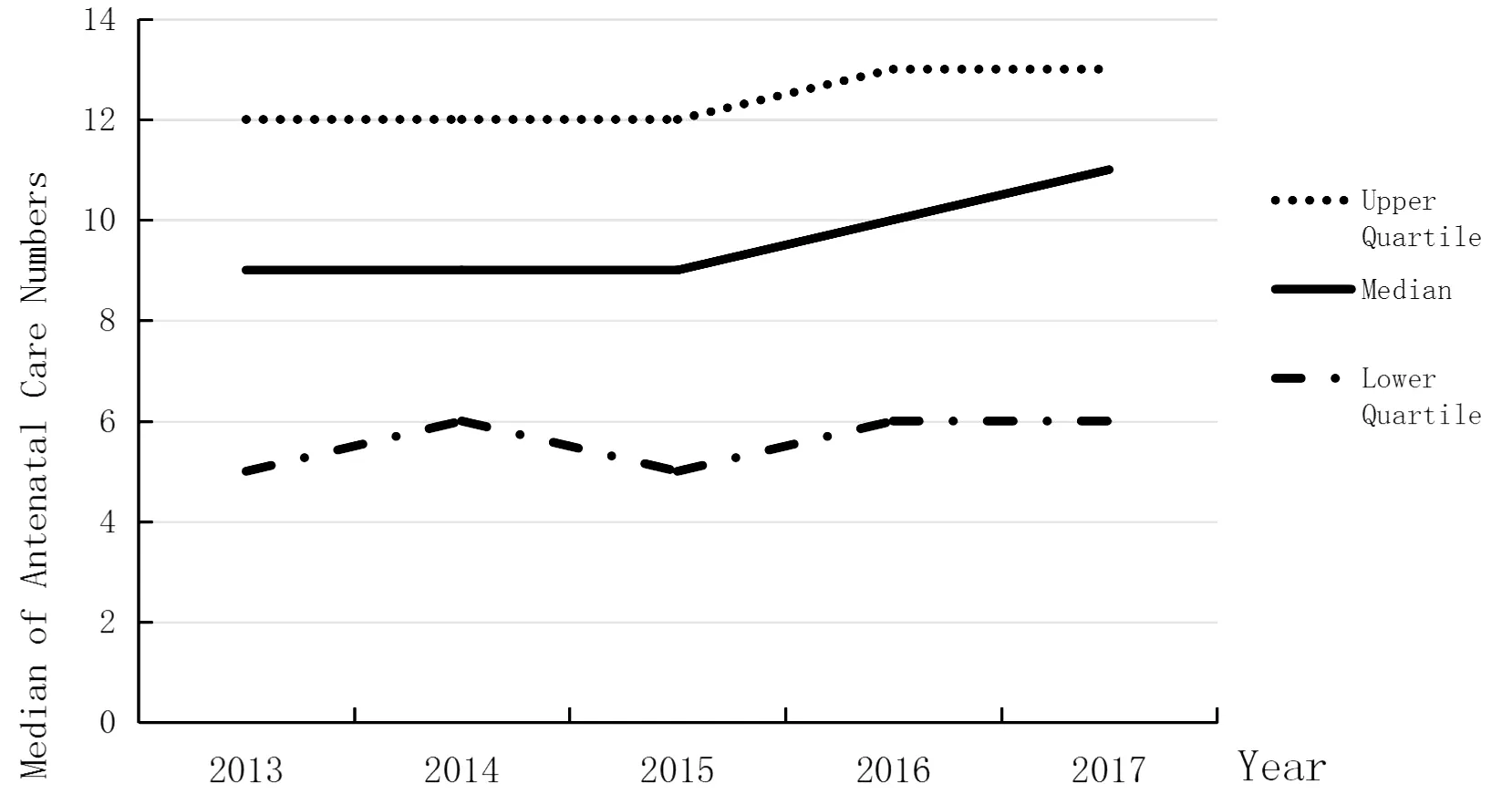
圖1 2013—2017年北京市通州區中位產前檢查次數Figure 1 Medians of Antenatal Care Numbers in 2013-2017 in Beijing, Tongzhou

圖2 2013—2017年北京市通州區5次產前檢查率變化趨勢Figure 2 Trends of Proportion of Women Received regular 5-time Antenatal Care during 2013-2017 in Beijing, Tongzhou
利用Logistics回歸分別對2013年、2017年的第1次和第5次規范產前檢查的影響因素進行分析,發現2017年和2013年相比,影響第1次產前檢查的因素基本一致,OR值也相差不大,年齡、文化程度、職業、戶籍、自然流產史等因素均明顯影響產前檢查率;第5次產前檢查的影響因素較少,但2017年時年齡、戶籍和孕次等仍然存在影響(表2)。
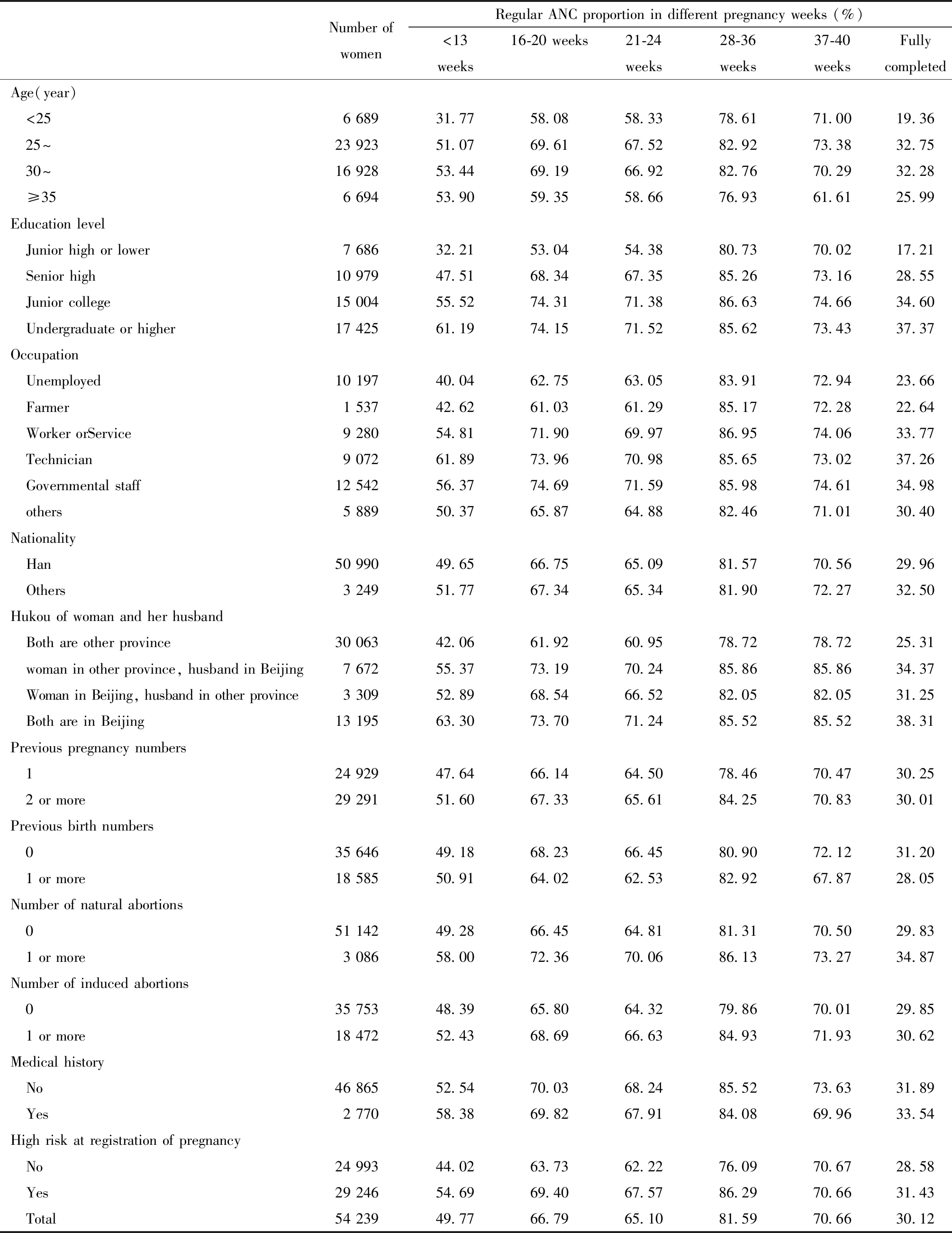
表1 產婦社會人口學特征和產前檢查依從性Table 1 Maternal social-demographic characteristics and the compliance of antenatal care

表2 2013和2017年第1次和第5次規范產前檢查率的Logistics分析結果(Odds Ratio, OR)Table 2 Logistics regression analysis for the first and fifth regular antenatal care in 2013 and 2017 (OR)
Note:*indicatesP<0.05
討 論
產前保健是指孕婦進行定期的產前檢查,及時發現和處理孕期異常情況并對胎兒宮內情況進行監護,是預防高危妊娠以及保證母嬰生命安全的一項重要措施[8]。產前檢查的核心是合理的產前檢查次數和孕婦的依從性。
本研究發現按照時間規范完成全部產前檢查的產婦比例比簡單計算5次及以上產前檢查比例要低得多(2013年分別是12.9%和64.7%,2017年分別是45.2%和79.3%),說明簡單計算的5次產前檢查率對評價產前檢查狀況意義不大。第5次國家衛生服務調查得到的全國平均簡單5次產前檢查率為69. 1%(城市77.4%,農村61.9%)[9],和本研究在通州區得到的結果基本一致,說明該指標在全國范圍內均處于較高水平,難以區分地區之間的差異。
過去5年來13周前規范產前檢查率提升較大,其他時段改善不明顯,說明進一步提升規范產前檢查覆蓋率難度較大,一些人群接受產前檢查存在難以克服的障礙。2017年雖然每次的規范產前檢查率都達到70%以上,但是仍然存在一些難以突破的瓶頸,尤其是產婦年齡。低齡產婦接受產前檢查率低,35歲以上產婦持續接受產檢的比例也偏低。低齡產婦由于對妊娠的知識缺乏,準備不足,容易錯過或者拒絕及時的孕期保健。高齡產婦、特別是有過分娩經驗的產婦,可能低估系統性接受產前保健的重要性,不能持之以恒地按時間要求接受保健。與此類似的是孕次,具有2次及以上妊娠經驗的產婦對產前檢查的依從性比首次妊娠的要低,原因估計和高齡產婦一樣,輕視了產前檢查的重要性,依從性較差。
對于文化程度低和失業的產婦來說,高孕周的產前檢查已經較普遍,但是13周前檢查率提升還很困難,這和知識水平、社會經濟條件都有密切的關系,難以通過醫療保健部門的努力克服。夫妻雙方戶籍都是外省的,高孕周產前檢查率也較高,但是13周前仍然不能令人滿意,除了和家庭的知識水平、社會經濟條件有關外,提示我們對流動人口的管理仍然存在盲區。既往多年來的研究都揭示了類似的狀況,說明提高流動人口的產前保健水平難度較大[10-11]。
本研究的局限性是缺乏在通州外區縣接受產前檢查的數據,可能低估檢查率。另一方面,本研究沒有納入那些在本區分娩但沒有在本區建圍產檔案的產婦,則可能高估檢查率。根據通州區婦幼保健人員的經驗,后者發生的可能性一般來說要比前者略大,所以估計本研究對產前檢查率的估計可能偏高。
既往大量研究顯示產前檢查不足與多個不良妊娠和分娩結局相關,例如妊娠高血壓疾病、低出生體重、早產、圍產兒死亡、出生缺陷等[12-15],目前我國的產前檢查率和5次產前檢查率總體來說已經很高,但是母兒健康狀況依然不令人滿意,這和不能及時接受產前檢查有關,特別是孕早期檢查。2016年WHO對產前檢查的推薦從至少4次提高到至少8次,認為4次不足以保證孕產婦和新生兒健康[1-2]。我國基本公共衛生服務對產前檢查的基本要求是達到5次[3],中華醫學會“孕前和孕期保健指南(2018)”推薦的產前檢查共7~11次,有高危因素者,酌情增加次數[16]。從本研究來看,即便是按照我國5次的要求,在北京也存在明顯的挑戰,為進一步提高產前檢查水平,進而提高母兒健康,需要對低齡、低文化程度、流動人口等弱勢人群采取更有針對性的管理措施。

