甲狀腺全切除和次全切除術治療甲狀腺癌的臨床效果
鄒冰
摘要:目的:分析甲狀腺癌行甲狀腺全切除和次全切除術的治療效果。 方法:在2015年8月-2017年8月抽取我院58例甲狀腺癌患者,接受甲狀腺全切術的29例為普通組,接受次全切除術的29例為研究組,觀察兩組手術指標及并發癥。結果:研究組手術出血量為(24.75±4.83)mL,手術時間為(35.18±5.79)min,切口長度為(3.08±0.64)cm,術后鎮痛時間為(13.51±3.04)h,均優于普通組,P<0.05。研究組并發癥發生率(6.90%)低于普通組(27.59%),P<0.05。結論:甲狀腺次全切除術在甲狀腺癌治療中可縮小切口長度,改善手術指標,且并發癥較少,相比于全切除術更值得推廣。
關鍵詞:甲狀腺癌;次全切除術;甲狀腺全切除術
【中圖分類號】????? 【文獻標識碼】A???????? 【文章編號】1004-7484(2019)10-0209-02
甲狀腺癌屬惡性腫瘤,表現為頸部無痛性結節或腫塊,多來自于甲狀腺濾泡上皮,為挽回患者生命,臨床多行手術治療[1]。在甲狀腺癌治療中,甲狀腺全切除術應用較廣,但甲狀腺周邊存在豐富的血管,且組織結構較為復雜,全切除術可能會損傷到其他血管組織,產生明顯的創口瘢痕,頸部美觀度降低,不易于患者接受。而甲狀腺次全切除術僅切除甲狀腺病變組織,可縮小手術創傷及瘢痕組織[2],故本研究抽取58例甲狀腺癌患者,旨在甲狀腺全切除和次全切除術的臨床效果。
1資料與方法
1.1一般資料:在2015年8月-2017年8月抽取58例甲狀腺癌患者,依據手術方案分組,普通組:n=29,年齡分布在18-64歲,平均年齡為(39.47±5.26)歲;男女比例為16:13,其中有15例為乳頭狀癌,有10例為低分化癌,有4例為許特萊細胞癌。研究組:n=29,年齡分布在19-65歲,平均年齡為(40.27±5.53)歲;男女比例為15:14,其中有16例為乳頭狀癌,有11例為低分化癌,有2例為許特萊細胞癌。兩組無明顯差異(P>0.05)。兩組患者確診為甲狀腺癌,經影像學診斷均未發現淋巴結擴散情況,知曉同意本研究,且不存在臟器器質性惡化。排除合并血液系統疾病、甲狀腺惡化、急慢性感染、溝通意識障礙及依從性較差的患者。研究獲得倫理委員會批準。
1.2方法:研究組:甲狀腺次全切除術,氣管插管后行全身麻醉,保持平臥位,適當抬高背部至15°,讓頭部輕微后仰,將頸部充分暴露出來,對頭部行小沙袋固定處理,避免頭部運動產生的切口感染,在胸骨上方1-3cm處作一切口,長度約為3-5cm,切口由甲狀腺軟骨上端至胸骨上部,切除甲狀腺邊葉、峽部,保留其他甲狀腺組織,對甲狀腺內部動靜脈行綁扎處理,完成后逐層閉合,行左甲狀腺素鈉片服用。
普通組:甲狀腺全切除術,氣管插管后行全身麻醉,在胸骨上方作切口,將甲狀腺組織全部切除即可。
1.3觀察指標:觀察兩組手術指標及并發癥。手術指標:手術出血量、手術時間、切口長度、術后鎮痛時間等。并發癥:聲音嘶啞、呼吸困難、喉返神經損傷等。
1.4統計學分析:將SPSS20.0作為本研究的分析軟件,行t值、 X2檢驗,P<0.05,即本研究存在統計學意義。
2結果
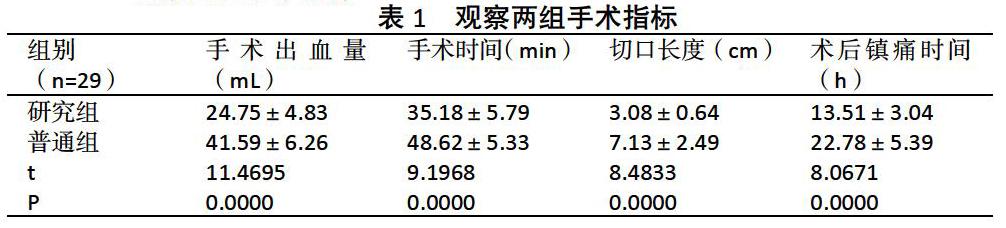
2.1觀察兩組手術指標
研究組手術指標較普通組更優,P<0.05。
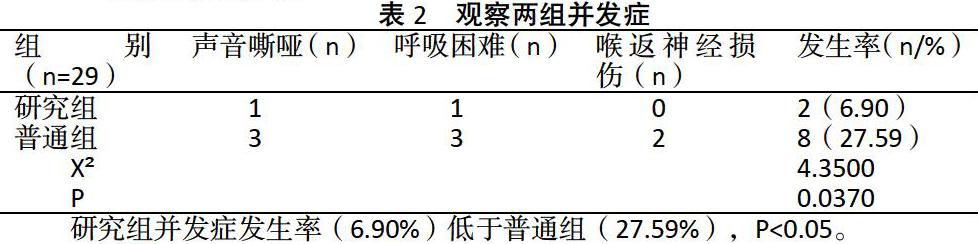
2.2觀察兩組并發癥
研究組并發癥發生率(6.90%)低于普通組(27.59%),P<0.05。
3討論
在多種因素影響下,甲狀腺癌發生率逐年上升,甲狀腺組織切除術是其主要治療方式。由于頸部存在豐富的器官、血管及神經等重要組織,且解剖結果存在一定的復雜性,術中可能會損傷到喉返神經、頸前靜脈等組織,導致術后并發癥增加,安全性欠佳。甲狀腺全切除術會在頸部造成較大的瘢痕組織,且需將引流管放置在胸骨柄上窩處,不僅會降低患者生活質量及頸部美觀度,還會增加并發癥[3]。與此不同的是,甲狀腺次全切除術的手術切口較小,可保留正常的甲狀腺組織,避免甲狀腺功能低下等情況。對甲狀腺癌患者行甲狀腺次全切除術治療時與喉返神經、上動脈的距離不長,可避免血管回縮,繼而有效保護喉返神經及甲狀腺下級動脈分支,在縫合的同時行止血處理,可在減少出血量的基礎上縮短手術時間,效果較好。但甲狀腺組織結構較為復雜,要求術者在開展手術前需對患者甲狀旁腺位置、大小及形態進行全面的觀察,不斷調整完善手術方案,以降低手術風險[4]。本研究中,研究組手術指標較普通組更優,并發癥發生率(6.90%)較普通組(27.59%)更低,P<0.05。可見在甲狀腺癌治療中,甲狀腺次全切除術效果更好,其術中出血量較少,手術時間及術后鎮痛時間較短,較少的并發癥能有效提升患者滿意度,減少醫患糾紛。
綜上所述,與甲狀腺全切除術相比,甲狀腺次全切除術可改善甲狀腺患者的手術指標,且切口較小,并發癥較少,手術安全性及頸部美觀度得到提升,值得推廣。
參考文獻
[1]賴清,柯華,劉寶, 等.甲狀腺全切除術在甲狀腺癌臨床治療中的臨床效果及安全性探討[J].心電圖雜志(電子版),2020,9(3):93-94.
[2]劉建國.全腔鏡甲狀腺次全切除術與開放式甲狀腺切除術治療早期分化型甲狀腺癌患者對比研究[J].首都食品與醫藥,2019,26(11):29.
[3]陳德宇.甲狀腺全切除術治療甲狀腺癌的臨床效果及對患者甲狀旁腺激素水平的影響[J].中國現代藥物應用,2020,14(1):86-87.
[4]鄭毅.行甲狀腺全切除和次全切除術對甲狀腺癌的患者治療效果及安全性比較[J].黑龍江醫學,2019,43(8):920-921.

